Болит пятка, больно наступать: причины и лечение
Человеческая стопа – уникальный природный механизм, который позволяет нам комфортно передвигаться, обеспечивает высокую устойчивость, манёвренность и скорость, и всё это несмотря на небольшие по сравнению с остальным телом размеры. Одной из важнейших частей стопы является пятка, выполняющая функцию амортизации в процессе ходьбы и бега. Это возможно за счёт особого строения пяточной кости и толстого слоя подкожно-жировой клетчатки, формирующего «подушку», на которую мы мягко опираемся. Зачастую это сопровождается неприятными ощущениями, и тогда возникают вопросы: что делать, если болит пятка, больно наступать и невозможно нормально ходить?
Разобраться в причинах такой проблемы бывает непросто, поскольку болезненность в пяточной области сопровождает целый ряд заболеваний и травм. Однако чаще всего симптом объясняется непатологическими факторами: высокой нагрузкой на ноги или ношением неудобной обуви. В подобной ситуации особенно часто оказываются представительницы прекрасного пола, увлеченные красивыми туфлями на высоком каблуке. Но под признаками банальной усталости ног могут скрываться серьёзные болезни, которые необходимо вовремя заметить и начать лечить. Поэтому давайте разберемся вместе, почему могут болеть пятки по утрам или постоянно, при ходьбе или в покое, снизу, сзади или по бокам – словом, обсудим все возможные причины проблемы и рассмотрим варианты лечения в домашних условиях.
Содержание:
Особенности строения пятки человека
Скелет стопы сформирован двадцатью шестью костями, что поистине удивительно, учитывая скромные габариты. Пяточная кость – самая крупная в этой конструкции, она имеет губчатую структуру и удлиненное, приплюснутое по бокам тело. Спереди оно сочленяется с кубовидной костью, сверху – с таранной, а сзади имеется выступ – пяточный бугор, к которому крепится мощнейшее в организме человека ахиллово сухожилие. В нижней области пятки располагается ячеистая жировая прослойка толщиной 1-1,5 см. В ней залегает целая сеть сосудов и нервов, которые могут воспаляться, и это одна из частых причин, почему болит пятка и больно наступать.
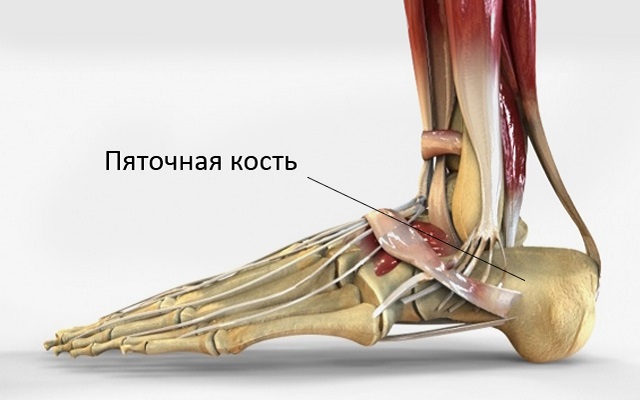
Задняя и боковые поверхности пяточной кости практически не защищены – кожа здесь тонкая, жировой клетчатки мало, а сосудов и нервных окончаний много. Поэтому ушибы и подвывихи, случавшиеся в этой области хотя бы раз почти у каждого человека, приносят ощутимые страдания и долго не проходят, не говоря уже о полноценных вывихах, переломах, растяжениях и разрывах связок.
Так что же может болеть в пятке? Вот основные варианты:
Сама пяточная кость служит источником боли при реактивном артрите, остеомиелите, туберкулёзе, апофизите или остеохондропатии бугра, кроме того, может возникнуть трещина или даже перелом;
Окружающие суставы – пяточно-кубовидный, пяточно-таранно-ладьевидный – могут воспаляться при некоторых общих заболеваниях, например, при подагре;
Связки, сухожилия и фасции – эти элементы скелета стопы являются одними из самых частых виновников ситуации, когда болит пятка и больно наступать. Три наиболее распространённых диагноза: плантарный фасциит, воспаление латеральных связок голеностопа и растяжение ахиллова сухожилия;
Синовиальные сумки, которых в этой области две. Первая более крупная и окружает нижнюю заднюю часть пяточной кости, а вторая совсем маленькая и находится за местом сочленения пяточного бугра с ахилловым сухожилием. Воспаление синовиальных сумок называется «бурсит», в первом случае – подпяточный, а во втором – ахиллобурсит или иначе ахиллодиния;
Нервы и сосуды оплетают пяточную кость густой сетью, поэтому если вам больно наступать на пятку, причина часто заключается именно в этом. Среди наиболее распространённых нейрогенных факторов можно выделить различные полиневропатии и эритромелалгию, а среди сосудистых – диабетическую ангиопатию;
Кожа и подкожная жировая клетчатка могут вовлекаться в тот воспалительный процесс, который происходит в более глубоких структурах околопяточной области, кроме того, нередки внешние травмирующие воздействия – ушибы, раны, ожоги.
Как по характеру боли в пятке предположить причину?
Что именно может воспаляться и болеть в пятках, мы разобрались, теперь давайте от локализации перейдем к характеру неприятных ощущений, ведь именно этот фактор лучше всего помогает определиться с предварительным диагнозом.
Если у вас длительное время болит пятка и больно наступать на ногу без очевидных причин, не пытайтесь угадать болезнь и вылечиться по интернету, не тратьте деньги на лекарства, подсказанные аптечным провизором – обращайтесь за помощью к врачу!
Жгучая боль, жжение в пятках и стопах
Ощущение жара, покалывания или жгучей, нестерпимой боли в области пятки или всей стопы почти наверняка имеет нейрогенную природу. Так бывает при эритромелалгии, мортоновской метатарзальной невралгии, синдроме тарзального канала, а также при некоторых полинейропатиях: диабетических, демиелинизирующих (в частности при синдромах Гийена-Барре и Фабри).
Самочувствие больных резко ухудшается после ночного сна под тёплым одеялом или просто при жаркой погоде, когда сосуды и капилляры дополнительно расширяются. Сильное жжение в области стоп вызывает желание опустить ноги в холодную воду.
При эритромелалгии дополнительным диагностическим признаком служит краснота или даже синюшность кожных покровов нижних конечностей. Неврома Мортона характеризуется жгучей болью в пальцах ног, которая объясняется утолщением подошвенного нерва и часто иррадиирует в пятку, на которую больно наступать. А при синдроме тарзального канала человек дополнительно ощущает онемение и покалывание в области внутренней лодыжки, захватывающее свод стопы.
Боль в пятках по утрам
Практически при любом воспалительном или дегенеративно-дистрофическом заболевании, поразившем стопу и околопяточную область, с утра болевые ощущения будут усиливаться, поскольку за время ночного отдыха повреждённые структуры успевают частично восстановиться, но сама причина их травматизации никуда не исчезает. Человек начинает физическую активность, ткани опять повреждаются, возникает боль. Такой эффект «замкнутого круга» наиболее характерен для плантарного фасциита, пяточной шпоры, подагры, артритов и артрозов. Вторым объединяющим симптомом для этой группы заболеваний является тот факт, что болевые ощущения значительно менее выражены в покое, но как только человек пытается ходить, у него сильно болят пятки и нормальное передвижение становится практически невозможным.
Больно наступать на пятку, боль усиливается при ходьбе
Считать этот признак при диагностирование важным было бы странно, поскольку при любой болезни или травме пяток наступать на них будет больнее, чем не наступать. Поэтому следует обратить внимание на дополнительные симптомы: на общее самочувствие, температуру, наличие болей в других частях тела. Более показательным моментом является постоянная боль в пятках, которая не утихает даже в покое, а во время ходьбы лишь усиливается. Так бывает при реактивном артрите, остеомиелите, туберкулёзе костей и прочих тяжёлых воспалительных патологиях. Но подобные заболевания всегда характеризуются яркой симптоматикой и, помимо стоп, почти наверняка затрагивают другие части скелета. С другой стороны, бывает и так, что в состоянии покоя неприятные ощущения в нижних конечностях полностью отсутствуют, но на пятку больно наступать. Объяснение тому весьма неожиданное.
Источником резкой боли в пятке при ходьбе может быть вовсе не пяточная структура, а седалищный нерв. Когда он защемлен, а человек при этом опирается на ногу, боль «стреляет» сверху вниз прямо в пятку, поэтому кажется, что причина в ней.
Ещё один пример иррадиации болевых ощущений – тарзальный туннельный синдром, который характеризуется компрессией большеберцового нерва в медиальном лодыжковом канале. Проявления начинаются с онемения пятки, свода стопы и области внутренней лодыжки, затем возникает покалывание, и, наконец, жгучая боль, которая поднимается вверх и отдаёт в ягодицу.
Боль в задней части пяток
Наиболее частыми причинами болевых ощущений в этой области выступают натирающие задники обуви, или, что намного серьёзнее, ушибы, трещины и переломы пяточной кости, полученные в результате травмы. Почти всем хоть однажды в жизни доводилось так неудачно удариться ногой, например, не рассчитав расстояние до расположенного позади препятствия при замахе. Иногда диагностируются пяточные бурситы и растяжения ахиллова сухожилия. Среди относительно редких диагнозов следует упомянуть деформацию Хаглунда – это пяточный экзостоз (костно-хрящевой нарост), который локализуется именно в задневерхней области пятки и вызывает боль при ходьбе, а также существенно затрудняет подбор обуви.
Боль в боковых поверхностях пяток
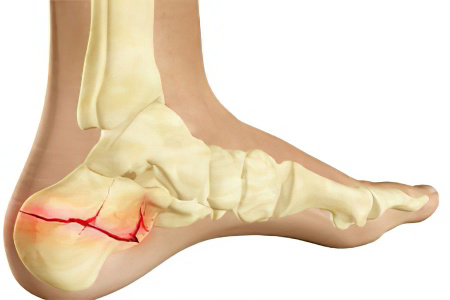
Причиной боли в области внутренней поверхности пятки наиболее часто выступает растяжение медиальных связок голеностопа, полученное при подворачивании стопы кнаружи. Обратная ситуация, когда пятка болит с внешней боковой стороны, встречается не реже и свидетельствует о том, что человек подвернул ногу внутрь. Кроме того, дело может быть в ушибе, трещине или переломе – словом, проблема почти всегда имеет травматическое происхождение, и не заметить такое происшествие невозможно из-за сильной боли и возникающего следом отёка.
Перелом пяточной кости является одним из самых сложных: он часто сопровождается смещением осколков, разрывом связок и сухожилий, требует тщательной иммобилизации конечности и заживает 3-4 месяца, в течение которых пациент не должен наступать на больную пятку.
Заболевания, являющиеся причиной боли в пятках
Теперь давайте рассмотрим вероятные причины недомогания более подробно и разберемся, что же делать, если у вас болит пятка и больно наступать на ногу – чем лечить, как избавиться от боли и предотвратить повторное возникновение проблемы.
Мы не будем здесь затрагивать травмы околопяточной зоны, такие как ушибы, трещины, переломы, вывихи и растяжения связок, поскольку момент получения подобных повреждений не может остаться незамеченным, и пострадавший человек наверняка точно знает ответ на вопрос, почему у него болит пятка и больно наступать на ногу. Если случилось такое несчастье, приложите к ушибленному месту сухой холод, обездвижьте ногу и как можно скорее обратитесь к врачу.
Артрит пятки
Это воспалительное поражение пяточной кости, окружающих её структур и тканей. Оно редко возникает изолированно – как правило, страдают и другие суставы.
По этиологии пяточный артрит делится на следующие категории:
Реактивный – начинается как осложнение через несколько недель после перенесённой инфекции, чаще всего респираторной, кишечной или урогенитальной;
Ревматоидный – возникает в результате атаки иммунных клеток на собственные ткани организма;
Посттравматический – становится ответом на полученный ушиб, вывих, растяжение связок, трещину или перелом пяточной кости;
Подагрический – объясняется высоким уровнем содержания мочевой кислоты в крови и отложением её солей (уратов) на суставных поверхностях.
Каждая из форм пяточного артрита проявляет себя разной интенсивностью болевых ощущений, кроме этого нередко возникает отёк и покраснение кожи. Программа лечения полностью зависит от природы заболевания и может включать в себя назначение нестероидных противовоспалительных средств, антибиотиков, гормонов, иммуномодуляторов, хондропротекторов, стимуляторов заживления и клеточного восстановления, физиопроцедур, а в тяжёлых случаях – хирургического вмешательства.
Подробнее: Артрит – причины, симптомы, степени, виды и диагностика
Артроз пятки
Заболевание представляет собой дегенеративно-дистрофический процесс, приводящий к истончению хрящевой ткани и возникновению костных наростов (остеофитов) на суставных поверхностях. Артроз пяток очень часто сочетается с плантарным фасциитом и пяточной шпорой.
Причины развития болезни:
Ношение неудобной обуви на высоком каблуке;
Тяжелые нагрузки на ноги;
Эндокринные нарушения;
Избыточный вес;
Дефицит витаминов и минералов;
Преклонный возраст;
Генетическая предрасположенность.
Артроз пяток начинает проявляться повышенной утомляемостью ног, хрустом при ходьбе, затем неприятные ощущения постепенно усиливаются, стопы деформируются, у человека сильно болят пятки, больно наступать на ноги и на последних стадиях заболевания передвижение становится невозможным даже с помощью трости или костылей. Важно не запускать пяточный артроз, как можно раньше начать принимать хондропротекторы, делать массаж, проходить физиотерапию, заниматься лечебной физкультурой. Радикальным методом лечения артроза пяток выступает артропластика, то есть хирургическое удаление остеофитов и наращивание хрящевой ткани.
Подробнее: Артроз – причины, симптомы, осложнения и методы лечения
Плантарный фасциит
Подошвенный апоневроз, или плантарная фасция – это продолговатый лоскут из плотной соединительной ткани, который крепится к пяточному бугру с одной стороны и к головкам плюсневых костей с другой стороны, формируя и поддерживая свод стопы. При повышенных нагрузках на апоневроз возникают его микроразрывы в подпяточной области, где натяжение самое сильное, что приводит к воспалению, и тогда пятка болит, больно наступать на ногу, а чаще страдают сразу обе конечности. Заболеть плантарным фасциитом больше всего рискуют женщины старше 40 лет, привыкшие носить туфли на шпильках, а также профессиональные спортсмены и люди с подагрой, плоскостопием, сахарным диабетом и избыточным весом.
Наиболее характерный симптом болезни – сильная боль в пятках по утрам. Это объясняется тем, что за время ночного сна трещины апоневроза частично зарастают, но как только человек встаёт на ноги и начинает ходить, повреждения возникают вновь, причём на том же самом месте. Ситуацию усугубляет частое осложнение плантарного фасциита – пяточная шпора, о которой мы отдельно поговорим чуть ниже. Если же шпора ещё не возникла, лечение преимущественно консервативное – противовоспалительные средства, обезболивающие мази, щадящий режим, массаж, ванночки для ног и физиопроцедуры.
Пяточная шпора
Этим термином в обиходе называют остеофит, то есть костный нарост, возникающий в плоскости плантарной фасции или над ней в месте прикрепления к пяточному бугру. Остеофит формируется из солей кальция в результате постоянного раздражения надкостницы и асептического воспаления в этой зоне, иначе говоря, пяточная шпора – это прямое следствие плантарного фасциита. Длина нароста варьируется в пределах от 2 до 12 мм, а пятка болит и больно наступать на ногу потому, что при этом травмируются мягкие ткани.
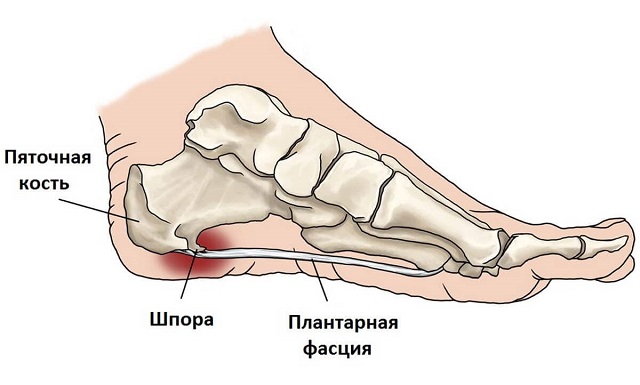
Интенсивность болезненных ощущений зависит, скорее, не от длины шпоры, а от места её расположения. Если рядом находятся нервные окончания, боль будет очень сильной, как будто в пятку вогнали гвоздь, особенно по утрам. К вечеру недомогание тоже может усиливаться, уже из-за усталости ног и накопленных за день микроповреждений. Пяточную шпору значительного размера можно обнаружить при прощупывании. Наиболее действенный и надёжный метод лечения – ударно-волновая терапия, во время процедуры остеофит разрушается с помощью ультразвука и выводится с током крови.
Подробнее: Пяточная шпора – причины, симптомы, как лечить?
Тендинит ахиллова сухожилия
Это асептическое воспаление, затрагивающее либо ткани вокруг сухожилия (перитендинит), либо непосредственно само ахиллово сухожилие (тендинит), либо место его прикрепления к пяточной кости (энтезопатия). Все три формы могут протекать как изолированно, так и совместно, а также переходить в ахиллодинию и приводить к образованию пяточной шпоры. Возникает тендинит из-за постоянных перегрузок голеностопа, а иногда и после однократного повреждения ахиллова сухожилия, например, у пожилого человека, внезапно решившего заняться физкультурой.
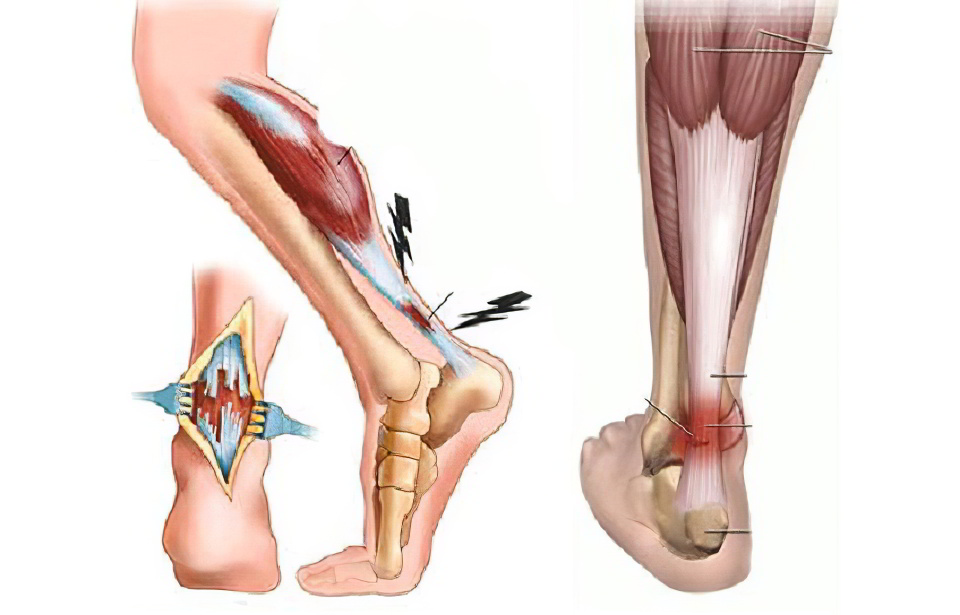
Как правило, заболевание развивается постепенно. Вначале пациент ощущает боль в области сухожилия, стреляющую в пятку и беспокоящую преимущественно по утрам. После разминки или недолгого хождения неприятные ощущения отпускают. Через несколько недель боль усиливается, она не проходит в течение всего дня, особенно трудно ходить по лестницам или подниматься по наклонной поверхности. Икроножная мышца напряжена, лодыжка краснеет и слегка отекает, может стать горячей наощупь. Лечение тендинита ахиллова сухожилия консервативное – покой, тугое бинтование ноги, приём НПВС, физиопроцедуры и массаж. В случае нестерпимых болей проводятся инъекционные блокады с использованием стероидных гормонов.
Бурсит пятки
В области пяточной кости расположено две синовиальных сумки или бурсы: одна, совсем маленькая, находится вверху, за местом прикрепления ахиллова сухожилия, а вторая, побольше, – внизу, под кожей задней поверхности пятки. Синовиальные сумки – это изолированные полости с суставной жидкостью, которые снижают трение и защищают кости от травм. Постоянное давление на сумку или попадание в неё инфекционных возбудителей, например, стафилококков или стрептококков, приводит к развитию бурсита. В первом случае заболевание называется «ахиллобурсит» или по-другому «ахиллодиния», а во втором – «подпяточный бурсит».
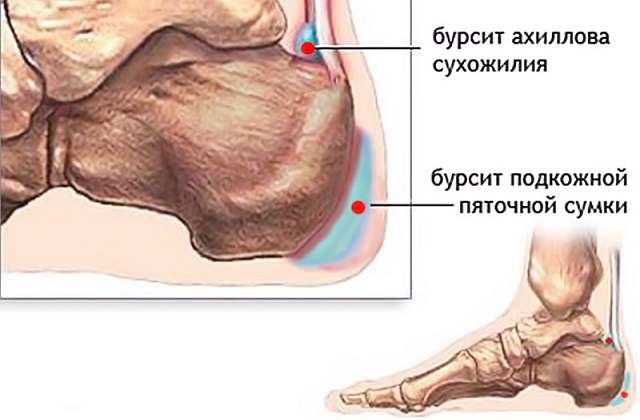
Болезнь может стать следствием ношения неудобной обуви с натирающим, узким задником, а может и выступить осложнением травмы или системной инфекции (туберкулёза, гонореи). Подпяточный бурсит и ахиллодиния – диагнозы, хорошо знакомые профессиональным спортсменам и танцорам. Распознать заболевание довольно просто: воспалённая бурса наполняется серозным, а иногда и гнойным экссудатом, за счёт чего увеличивается в объёме и выпирает, кожа в этом месте красная и горячая, при надавливании возникает сильная боль, даже просто наступать на пятку больно, не говоря уже о попытках ходить. Лечение преимущественно консервативное: при асептическом воспалении – НПВС и кортикостероиды, при инфекционном – антибиотики, в тяжёлом случае – пункция синовиальной сумки для откачивания гноя. В любом случае показан покой, ортопедическая обувь и физиопроцедуры.
Подробнее: Причины, симптомы и осложнения бурсита
Пяточная шипица
Шипица, или подошвенная бородавка – это доброкачественное образование, вызванное вирусом папилломы человека. Чаще всего подобные дефекты возникают именно на пятках, реже – в верхней части стопы или на большом пальце ноги. Обычно бородавка одна, но иногда их бывает две-три штуки, расположенные рядом. Цвет жёлто-серый с белесым налётом на головке, шипица почти не выступает над поверхностью кожи, зато имеет мощный корень, уходящий вглубь мягких тканей. Застарелые бородавки выглядят чёрными – это устья закупоренных сосудов проглядывают наружу. Сама структура подошвенной бородавки довольно плотная, чем и объясняется дискомфорт при ходьбе.
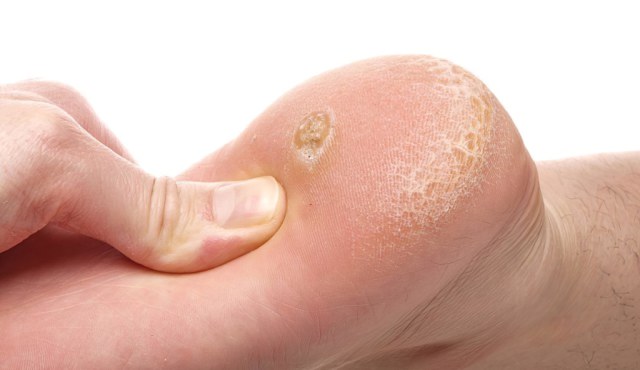
Если у вас болит пятка, больно наступать и есть ощущение инородного тела, внимательно осмотрите ногу – даже небольшая шипица способна причинять страдания. Избавиться от неё можно консервативным путём, с помощью препаратов для местного применения (Солкодерм, Суперчистотел, Ферезол, Колломак, пластырь Салипод), а если такие меры уже не помогают, придётся обращаться к хирургу для удаления новообразования.
Подробнее: Шипица на ноге: как и чем лечить?
Деформация Хаглунда
Патология иначе называется синдромом Хаглунда и заключается в образовании костно-хрящевого нароста в форме рога носорога на верхнезадней поверхности пяточной кости, то есть в месте крепления ахиллова сухожилия. Этот рог нередко обрастает шипами, дополнительно травмирующими мягкие ткани. Причиной развития болезни может быть плоскостопие, косолапость, вальгусная деформация, слишком высокий свод стопы, ношение обуви с тесными задниками, избыточный вес, эндокринные сбои и просто наследственный фактор. Внешние проявления заболевания весьма красноречивы: сзади на пятках образуются бугры, обычно твёрдые наощупь и красные, кожа на них иногда шелушится, нередки мозоли в этих местах.
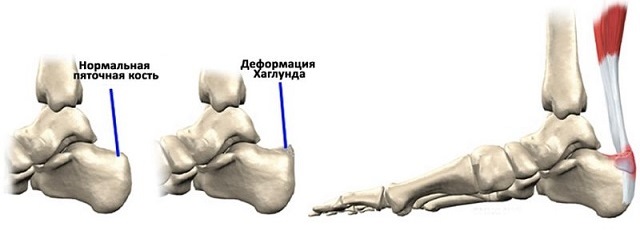
Деформация Хаглунда очень часто сочетается с ахиллобурситом, о котором мы уже рассказывали выше. Симптомы яркие: болит пятка в задней части, больно наступать на ногу, трудно подниматься по лестнице, шишка мешает нормальному ношению обуви. Как правило, патология затрагивает обе нижние конечности, но может развиться изолированно. Консервативное лечение деформации Хаглунда заключается в снятии воспаления, подборе ортопедических стелек, лечебной физкультуре и физиотерапии. Если таких усилий оказывается недостаточно для полного выздоровления, приходится прибегать к операции: остеофит иссекается с помощью осцилляторной пилы.
Остеохондропатия пяточного бугра
В различных источниках это заболевание упоминается под разными именами: болезнь Шинца или Хаглунда-Шинца (не путать с предыдущей деформацией Хаглунда, к её описанию приложил руку тот же врач), апофизит или эпифизит пяточной кости, остеохондропатия пяточного бугра, «болезнь Севера». Кроме того, это заболевание является детским и возникает преимущественно у девочек 10-14 лет, реже – у мальчиков 12-16 лет, хотя известны случаи, когда этот тип ОХП поражал ребят восьмилетнего возраста.
Суть патогенеза следующая:
Пяточная кость человека после рождения представлена хрящевой тканью. Чтобы ребёнок мог начать ходить, его пятки должны окостенеть. Этот процесс начинается из так называемых «точек окостенения», которых две: одна задействуется на 5-6 месяце жизни, а вторая – на 7-8 году. Все это время между ними сохраняется прослойка хрящевой ткани, которая исчезает лишь к 16-18 годам;
Под влиянием до конца не установленных факторов (наследственность, недостаток солнца, витаминов и минеральных веществ, гормональная перестройка организма, проблемы с кровообращением, слишком ранние и интенсивные занятия спортом) на поверхности пяточного бугра возникает участок асептического некроза;
Этот участок проваливается внутрь, происходит вдавленный перелом, кость разделяется на отломки, некротизированные ткани постепенно рассасываются, а на их месте образуется новая, здоровая кость.
Таким образом, исход болезни благоприятный, но в своей острой фазе пяточный апофизит или эпифизит доставляет ребёнку серьёзные страдания: пятка болит, больно наступать на неё уже через несколько минут после вставания на ноги, а по ночам и в покое неприятные ощущения обычно отсутствуют.
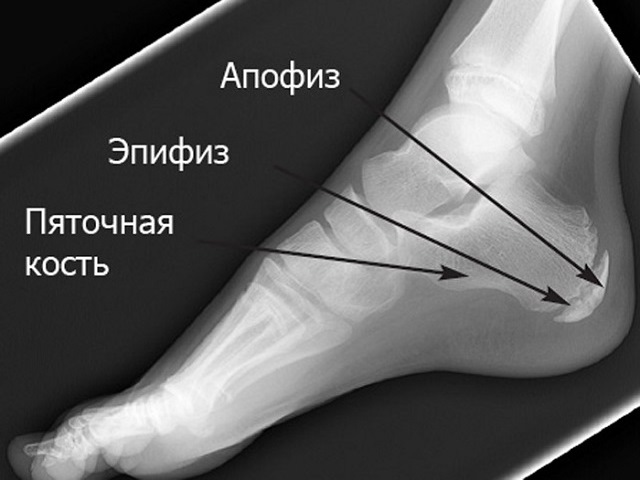
Эпифиз – это закругленная расширенная концевая часть кости, а апофиз – это отросток, возникший вблизи эпифиза из самостоятельного ядра окостенения и служащий для прикрепления мышц и связок.
Кроме того, при болезни Хаглунда-Шинца пятка припухает, при пальпации отзывается болью, кожа вокруг гиперчувствительна, иногда наблюдается лёгкая атрофия мышц голени, разгибание и сгибание стопы вызывает трудности, ребёнок начинает ходить «на цыпочках». Лечение консервативное – покой, при необходимости иммобилизация ноги лангетой, ношение ортопедической обуви или специальных стелек, физиопроцедуры, витаминотерапия, если пятка сильно болит – приём НПВС.
Тарзальный туннельный синдром
Альтернативные названия этой патологии: синдром тарзального (предплюсневого, медиального лодыжкового) канала, невропатия большеберцового нерва. Тарзальный туннель пролегает между внутренней лодыжкой и удерживателем сухожилий-сгибателей. Задний большеберцовый нерв проходит сверху вниз через этот туннель, разветвляется и иннервирует всю стопу. Когда возникает компрессия (сдавление) нерва, человек ощущает характерные симптомы: онемение, жжение или покалывание «иголочками» в области внутренней лодыжки и свода стопы, затем возникают стреляющие или «бьющие током» боли, которые захватывают пятку, икроножную мышцу и иррадиируют в ягодицу. Пальцы ног слабеют, стопа отзывается болью при сгибании и разгибании.
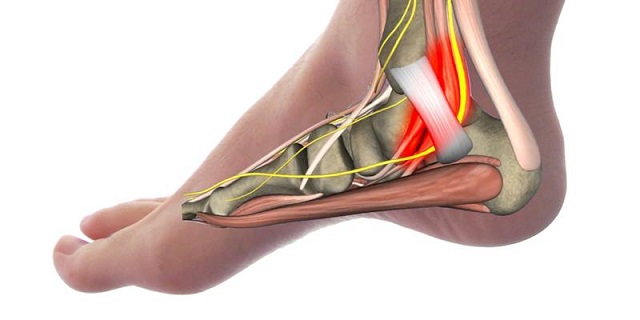
При тарзальном туннельном синдроме пятка болит и больно наступать на неё после длительного пребывания на ногах, а в состоянии покоя и после ночного отдыха неприятные ощущения, как правило, не беспокоят. Этот синдром – не самостоятельное заболевание, а следствие других патологий, способных вызвать компрессию большеберцового нерва. Речь идёт о варикозе, тендините, артрите, диабете, плоскостопии, вальгусной деформации стопы, травме или новообразовании. По любой из перечисленных причин задний большеберцовый нерв может оказаться пережатым в тарзальном канале. Ношение тесной обуви на высоких каблуках и неоправданно высокие физические нагрузки на ноги тоже предрасполагают к развитию этой невропатии. Тактика лечения тарзального туннельного синдрома зависит от причин и тяжести патологического процесса. Как правило, достаточно противовоспалительной терапии и временной иммобилизации больной ноги с помощью ортеза.
Вальгусная деформация стопы
Такая деформация обычно развивается в детском возрасте и характеризуется Х-образном искривлением голеностопа, уплощением подошв и ходьбой с опорой на внутреннюю часть пяток. Если поставить ноги больного ребёнка вместе, расстояние между пятками будет составлять 4-5 см, а иногда и более. Причина патологии заключается либо в нарушениях внутриутробного развития плода, либо во врождённой дисплазии соединительной ткани, обменных и эндокринных сбоях (рахит, дисфункция щитовидной железы или гипоталамуса). К вальгусной деформации дополнительно ведёт ношение неудобной, неподходящей по размеру обуви, а также искривление позвоночника и сутулость. Заболевание всегда сочетается с плоскостопием и может возникнуть у взрослого человека, например, после травмы, перенесённого энцефалита или полиомиелита, из-за резкого набора веса или на фоне сахарного диабета.
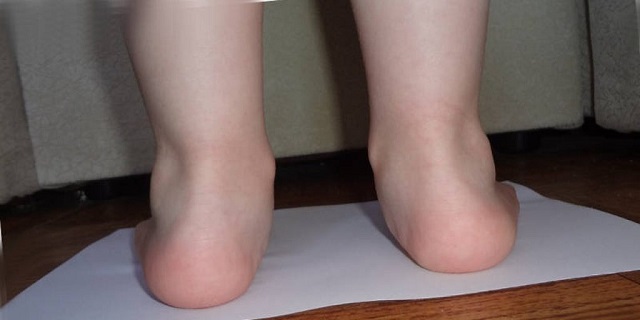
При вальгусной деформации стопы пациента беспокоят хронические боли в пятках и своде стопы, неприятные ощущения значительно усиливаются после долгой ходьбы или стояния на ногах. В детском возрасте можно попытаться обойтись консервативной терапией: ношением ортопедической обуви, массажем и физиопроцедурами. В тяжёлых случаях, когда это не помогает (например, при врождённом укорочении ахиллова сухожилия или вертикальном расположении таранной кости) показано хирургическое вмешательство. Взрослым людям с вальгусной деформацией стопы в любом случае приходится рассчитывать только на операцию.
Эритромелалгия
Патология изначально называлась посттравматической гиперестезией, затем болезнью Митчелла и, наконец, эритромелалгией – этот термин ввёл сам хирург, описавший заболевание. Эритромелалгия относится к группе ангиотрофоневрозов, то есть нарушений сосудистой иннервации. Затрагивает преимущественно стопы, но может поражать и кисти рук. Болезнь очень редкая, наиболее распространена среди людей среднего возраста (30-40 лет), у детей почти не встречается. Первичная форма эритромелалгии считается самостоятельным заболеванием с неясной этиологией, а вторичная может быть следствием рассеянного склероза, нейросифилиса, полицитемии, гипотиреоза, сахарного диабета, подагры, хронического алкоголизма.
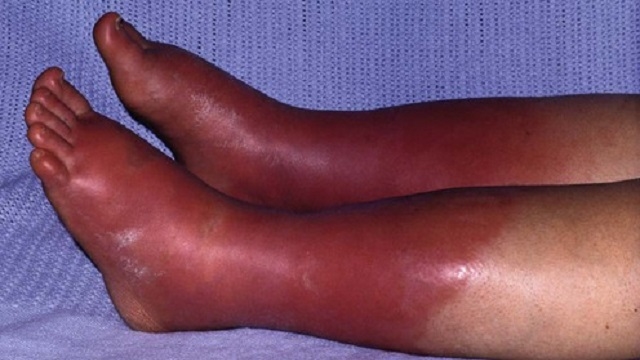
Суть патогенеза заключается в локальном расширении мелких и средних периферических сосудов и увеличении объёма артериального кровотока по причине расстройства нервной регуляции сосудистых стенок. Симптомы весьма специфические: больного мучают пароксизмы – атаки жгучей боли, сопровождаемые покраснением и отёком. Как правило, боль начинается с большого пальца ноги или с пятки, затем быстро захватывает стопу и распространяется до коленного сустава. Эритромелалгия почти всегда поражает обе конечности, но приступ начинается с какой-то одной. Он может длиться от нескольких минут до 2-3 часов. Спровоцировать начало пароксизма способен перегрев, длительное свисающее положение ног, ношение тесной обуви. Болезнь имеет упорное течение и плохо поддаётся терапии. Применяются сосудосуживающие, антигистаминные и обезболивающие препараты, а также физиопроцедуры, грязелечение, акупунктура. Облегчить приступ эритромелалгии можно с помощью холода и поднятия ног в вертикальное положение.
Неврома Мортона
Неврома или невринома Мортона, она же мортоновская метатарзальная невралгия – это патологическое утолщение подошвенного нерва, как правило, в промежутке между третьим и четвертым пальцами стопы одной ноги, но бывают исключения. Опухолью в прямом понимании этого слова неврома Мортона не является, такое название болезни возникло исторически. Корректнее называть её просто метатарзалгией, то есть синдромом болезненной стопы. Крупная невринома прощупывается при пальпации, небольшая – лишь отзывается сильной болью.
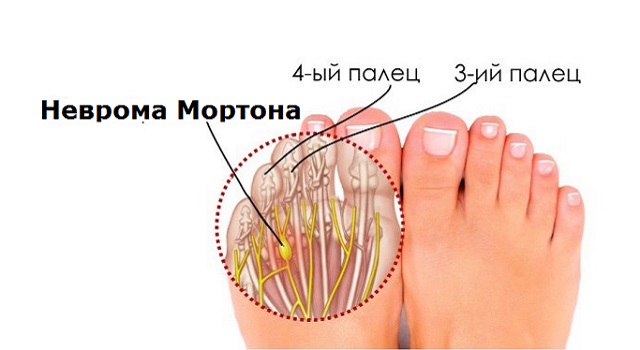
Главная причина возникновения невромы Мортона – это ношение тесных туфель, сдавливающих верхнюю часть стопы в горизонтальном направлении. Разумеется, наибольшее распространение эта болезнь имеет среди молодых женщин. Дополнительными факторами риска выступают ожирение, изнурительные физические нагрузки, сопутствующие ортопедические заболевания. На первых стадиях мортоновская метатарзальная невралгия проявляет себя онемением пальцев ног, болью при их шевелении и надавливании на стопу, ощущением инородного тела внутри. Затем симптомы усиливаются, болит вся стопа и пятка, невозможно наступать на ногу. При неэффективности консервативной терапии приходится прибегать к операции – либо рассекать поперечную связку, сдавливающую неврому, либо удалять её саму.
Подагра
Это метаболическая патология, которая заключается в хронической гиперурикемии (в повышенном уровне мочевой кислоты), из-за чего её соли, ураты, образуют на суставах подагрические узлы – тофусы. Стопы – излюбленная локализация тофусов, поэтому если болит пятка, больно наступать на ноги, особенно по утрам, можно предположить, что дело именно в подагре. Для диагностики заболевания необходимо сдать биохимический анализ крови. Причины развития патологии многообразны: наследственный фактор, увеличенное поступление пуриновых соединений с пищей, почечная недостаточность, повышенный синтез мочевой кислоты и так далее. Чаще других подагрой болеют пожилые мужчины, особенно злоупотребляющие спиртным.
Видео: 10 экспертных советов по борьбе с приступами подагры:
Подагрический артрит проявляется жуткими болями в пятках и стопах в утренние часы, сразу после пробуждения, потому что за ночь в организме накапливается много солей мочевой кислоты, и суставы успевают обрасти новыми микроскопическими остеофитами. Лечение направлено на уменьшение воспаления и нормализацию нарушенных обменных процессов. Используется Аллопуринол, Колхицин, Фебуксостат, Пробенецид, а также препараты из группы НПВС (Диклофенак, Ибупрофен, Напроксен, Кеторолак). Острый приступ подагры, как правило, снимается в стационаре, справиться с ним в домашних условиях очень сложно.
Подробнее: Подагра - причины, симптомы и лечение
Остеопороз пяточной кости
Это тоже обменное заболевание, которое возникает из-за дефицита кальция. С одной стороны, у любого человека с возрастом ухудшается прочность костной ткани, а с другой – проблема может заключаться в недостатке витамина D, без которого кальций плохо усваивается организмом. Ситуация значительно ухудшается в период менопаузы у женщин, поскольку снижение уровня эстрогенов в крови приводит к ускоренному вымыванию кальция из костей, следовательно, к их хрупкости и риску возникновения переломов. Поэтому остеопороз часто и не без оснований называют болезнью пожилых женщин.
Видео: доктор Евдокименко «остеопороз - лечение остеопороза, его симптомы и диагностика. Нужно ли пить кальций?»
Пяточные кости точно так же подвержены остеопорозу, как и другие части скелета, между тем, на пятки в течение жизни приходится колоссальная нагрузка, вот почему они могу начать болеть и разрушаться одними из первых. На ранних стадиях развития остеопороза болезненных симптомов почти нет, иногда отмечаются жалобы на то, что ноги быстро устают, больно наступать на пятки к вечеру, а по утрам случаются судороги икроножных мышц. Поздние стадии заболевания опасны переломами костей, поэтому если у вас диагностирован остеопороз, нужно пересмотреть диету и начать принимать предписанные врачом витаминно-минеральные добавки, чтобы замедлить прогрессирование болезни.
Подробнее: Остеопороз - причины, симптомы и лечение
Туберкулёз пяточной кости
Эта форма заболевания встречается крайне редко, поскольку туберкулёзные бактерии в 90% случаев облюбовывают лёгкие человека, а среди костных форм лидирует крупные части скелета: позвоночник, таз, колени. Но иногда болезнь всё же поражает голеностопные суставы и пяточные кости. Этот процесс сопровождается образованием незаживающих свищей, а со временем стопы подвергаются анкилозу, то есть сращению повреждённых суставных поверхностей и полной утрате подвижности.
Видео: Что нужно знать о туберкулёзе костей суставов и позвоночника?
Диагностика такой серьёзной болезни, как правило, не вызывает труда. Лечение длительное, оно занимает от полугода до нескольких лет, что зависит от тяжести и стадии патогенеза. Используются многоступенчатые терапевтические схемы с участием нескольких мощных антибактериальных препаратов. После выздоровления проводится курс реабилитации, показано санаторно-курортное лечение, массаж, физиотерапевтические процедуры.
Остеомиелит пяточной кости
Крайне опасное заболевание, которое представляет собой гнойно-некротический процесс в костях и окружающих мягких тканях, вызванный инфицированием гноеродными бактериями. В околопяточную область такие возбудители могут попасть через системный кровоток из других очагов, или непосредственно через рану на ноге. Воспаление начинается с отёка, покраснения и боли в пятке, на ногу больно наступать, затем на поверхности кожи образуется язва, через которую исторгается гнойное отделяемое. Повышается температура тела, общее самочувствие резко ухудшается.
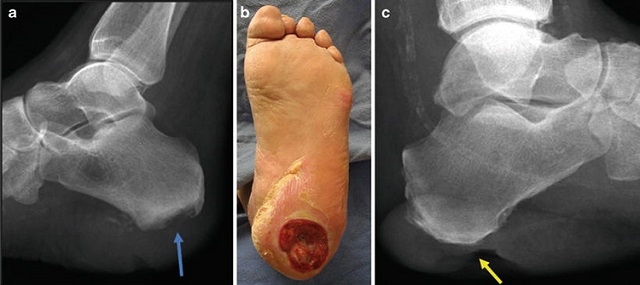
Острый остеомиелит пятки может привести к гангрене и ампутации конечности, не говоря уже о заражении крови и возможном летальном исходе. При первых признаках гнойного абсцесса необходимо срочно обращаться в хирургический стационар. Проводится инъекционное введение антибиотиков, а при необходимости очаг воспаления вскрывается и промывается. В больной конечности после выздоровления могут развиться осложнения: мышечные контрактуры, вызывающие хронические боли и мешающие ходить.
Диабетическая ангиопатия
Под этим термином подразумеваются патологические изменения в сосудистой стенке, вызванные постоянным переизбытком сахара в крови. Продукты обмена глюкозы, а также вода накапливаются в эндотелии (внутренней оболочке) сосудов и капилляров, что приводит к отёку, повышенной проницаемости, разрывам, образованию аневризм (расширений), тромбов и участков атеросклероза. Кроме того, человек страдает повышенным артериальным давлением.
Видео: Что такое диабетическая ангиопатия и чем она опасна для диабетика?
Около 10% больных инсулинозависимой формой сахарного диабета после 45 лет имеют проявления диабетической ангиопатии нижних конечностей, или, попросту говоря, «диабетической стопы». Этот синдром проявляется зябкостью и побледнением ног, истончением кожи и выпадением волос на них, замедлением роста ногтей, нарушением чувствительности, а на поздних стадиях – появлением глубоких незаживающих язв и развитием гангрены. Если у вас диабет, необходимо тщательно следить за состоянием своих ног и вовремя обращаться к лечащему врачу для коррекции терапевтической схемы.
Трещины пяток
Завершим наш сегодняшний разговор о возможных причинах болей в пятках обсуждением широко распространённой проблемы – трещин на коже. Они могут появиться из-за ношения неудобной и некачественной обуви, в которой ноги не дышат, а также из-за грибковой инфекции, дерматита, упомянутого выше сахарного диабета или банального дефицита витаминов и минералов в организме (прежде всего, железа). При анемии трещины пяток – весьма частое явление.
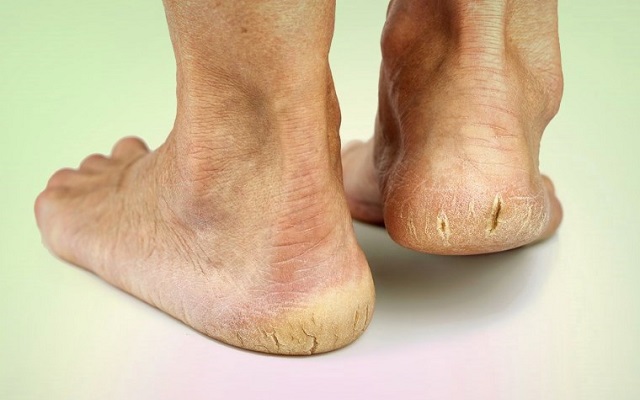
Избавиться от трещин наверняка можно только устранив причину их появления. Рекомендуется сдать кровь на общий и биохимический анализ, чтобы врач мог определиться с лечебной тактикой. Они может включать в себя коррекцию диеты, приём витаминно-минеральных комплексов, препаратов для улучшения кровообращения, противогрибковых, антигистаминных и противовоспалительных средств. Для местного применения хорошо подойдут заживляющие мази.
Негативные факторы, провоцирующие боль в пятке
Продолжим разговор о наиболее часто встречающихся негативных факторах, которые не связаны с заболеванием или травмой и вполне устранимы собственными усилиями. Речь идет, прежде всего, о правильном подборе обуви и налаживании адекватного режима физической активности.
В этой категории можно выделить пять основных причин боли в пятках:
Тесная, натирающая и просто неудобная обувь, в которой ноги быстро устают;
Лишние килограммы, увеличивающие нагрузку на стопы;
Стремительная потеря веса, к которой организм не успевает приспособиться;
Долгое хождение и/или стояние на ногах в течение дня;
Изнурительные спортивные нагрузки.
Ношение неудобной обуви
В погоне за модой и красотой женщины нередко отодвигают удобство на задний план, утомляя свои ноги высокими каблуками и шпильками. Между тем, специалисты считают каблуки выше 7 сантиметров вредными для здоровья, а толстые платформы и вовсе опасными – на них очень легко подвернуть ногу и получить растяжение или даже разрыв связок. Как ни странно, туфли на совершенно плоской, тонкой подошве, например, популярные нынче балетки, тоже не подходят для регулярного ношения, поскольку не учитывают анатомические особенности свода стопы.
Это касается людей любого возраста и пола – если у вас имеется плоскостопие, вальгусная деформация или любая другая структурная патология стоп, необходимо использовать ортопедическую обувь или соответствующие стельки.
Современная индустрия здоровья предлагает широкий выбор приспособлений для обуви, облегчающих пребывание на ногах даже тем людям, у которых есть заболевания опорно-двигательного аппарата. Но даже здоровому человеку, у которого болят пятки и больно наступать на ноги от усталости, будут полезны специальные стельки или отдельно подобранные туфли с медицинской маркировкой «+», в которых можно будет с комфортом проводить рабочий день.
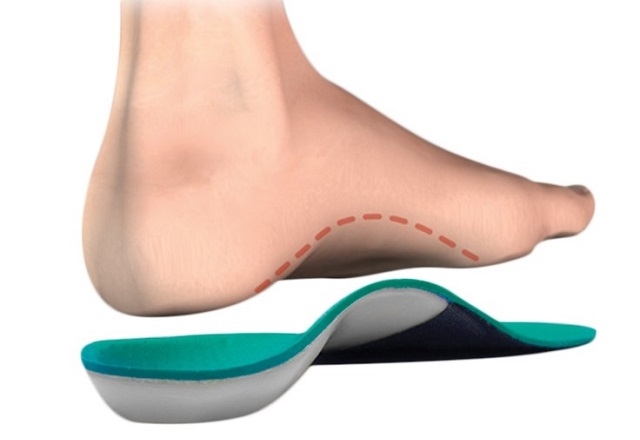
По-настоящему удобная обувь должна отвечать всем нижеследующим требованиям:
Иметь подходящую колодку и полностью облегать ваши стопы, не образуя пустот и не пережимая выступающие части, например, высокий подъём или косточки на пальцах;
Не сдавливать ногу, блокируя нормальный кровоток и провоцируя отёки, но и не болтаться – это приведёт к натиранию кожи;
Быть изготовленной из качественных, дышащих материалов – хотя бы внутренняя поверхность обуви должная быть отделана натуральной кожей, замшей или хлопчатобумажной тканью;
Если это туфли на каблуках, огромное значение имеет надёжность супинатора.
В случае, когда болит пятка и больно наступать на ногу из-за недавно приобретённой неудобной обуви, следует отказаться от такой обновки, а если очень жаль расставаться с красивыми туфлями, по крайней мере, необходимо обзавестись средством для разнашивания в виде спрея – его можно найти в любом обувном салоне.
Избыточный вес
На лишние килограммы нынче жалуется чуть ли не каждый второй человек, а если масса тела превышает половозрастную норму на 20% и более, проблем со здоровьем ног не избежать. У людей с выраженным ожирением голеностопный сустав страдает настолько сильно, что дело доходит до хирургической операции или полной неподвижности. Но эта ситуация, очевидно, не относится к категории физиологических причин боли в пятках – тут речь идёт о патологии.
Что же касается небольшого избытка веса, то и от него необходимо избавляться как можно скорее, особенно если вам больше 45 лет, потому что дальше проблема будет только усугубляться. Если вы уже сейчас, несмотря на удобную обувь, приходите с работы абсолютно изможденными, пятки болят и на ноги больно наступать, стоит задуматься о похудении, ведь когда вы избавитесь от лишних килограммов, вместе с ними уйдут не только болезненные ощущения в стопах, но и высокие риски развития эндокринных, сердечно-сосудистых, онкологических и других серьёзных патологий, сокращающих жизнь полным людям.
Резкое похудение
Обсуждая строение пятки, мы уже упоминали о наличии ячеистой жировой «подушки», расположенной под пяточным бугром и выступающей в качестве природной амортизационной системы. Так вот, когда человек слишком быстро расстается с внушительным избытком массы тела, его пятки тоже худеют, иногда даже сморщиваются, и под тонким слоем кожи начинает прощупываться кость.
Если вы заметили, что вам стало больно наступать на пятки именно после того, как вы сбросили лишний вес, не спешите расстраиваться – очень скоро организм приспособится к своему новому состоянию и накопит необходимое количество жира в подпяточной области. А пока подберите удобную обувь, делайте массаж стоп и чаще устраивайте сидячие перерывы.
Целый день на ногах
От хронических болей в пятках чаще всего страдают люди, вынужденные в силу своей деятельности очень долго стоять и ходить в течение рабочего дня. Профессий в этой «зоне риска» очень много: продавец-консультант, бармен, официант, кондуктор на общественном транспорте и так далее. Какой бы очевидной ни казалась причина, почему болят пятки и больно наступать на ноги таким людям, бывают нестандартные ситуации.
В результате постоянного перенапряжения нижних конечностей боль может появиться сначала только в одной пятке. Также иногда развивается лёгкая хромота, которая усиливается в конце рабочего дня, а по утрам почти отсутствует. Если вы заметили у себя подобные симптомы, не спешите предполагать серьёзный диагноз – возможно, таким способом ваш организм подает сигнал «SOS». Прислушайтесь к нему, ведь всех денег не заработаешь, а здоровье бесценно.
Спортивные нагрузки
Мы не будем здесь останавливаться на профессиональном спорте – очевидно, что он изнашивает организм человека, часто приводит к получению травм и развитию хронических болей, особенно если речь идёт о лёгкой атлетике, художественной гимнастике, теннисе или динамичных командных играх: футболе, хоккее, волейболе, баскетболе и так далее. У таких спортсменов болят не только пятки, страдает весь опорно-двигательный аппарат.

Если же вы недавно подружились с физкультурой просто для удовольствия и поддержания здоровья, то это в любом случае хорошо. А с возникшей болью в пятке легко справиться: нужно подобрать удобную спортивную обувь, тщательно разминаться перед тренировкой, по возвращении домой выполнять массаж стоп и принимать расслабляющие ванночки.
Диагностика болей в пятках
Когда вы обратитесь к врачу с болью в пятке, вас опросят и осмотрят, а при необходимости дополнительно направят на анализы и диагностические процедуры. Обсудим подробнее, с какими тестами вам, вероятно, придётся столкнуться, и для чего они нужны.
Лабораторные анализы:
Общий анализ крови выполняется при подозрении на любое заболевание, это первый шаг к постановке диагноза. Повышенный уровень лейкоцитов свидетельствует о наличии в организме воспалительного процесса, низкий уровень гемоглобина – об анемии, недостаток тромбоцитов – о проблемах со свёртываемостью, и так далее;
Биохимический анализ крови позволяет намного более подробно изучить состояние пациента, в частности, заподозрить диабет по завышенному содержанию сахара, подагру по избытку мочевой кислоты, ревматоидный артрит по соответствующему фактору или инфекцию, вызванную гемолитическим стрептококком группы A, по наличию антистрептолизина;
Анализ крови на онкомаркеры необходим в случае подозрения на то, что боль в пятке вызвана метастазами злокачественной опухоли. Хоть и редко, но в медицинской практике такое встречается;
Бакпосев гнойного экссудата из абсцесса при остеомиелите или пунктата из синовиальной сумки при бурсите нужен для выявления типа возбудителя и назначения максимально эффективной антибактериальной терапии.
Инструментальные методы:
Рентгенография – наиболее часто используемый метод диагностики необъяснимых болей в пятках. На снимке, к примеру, будет хорошо заметна шпора, деформация Хаглунда, трещина или перелом пяточной кости;
УЗИ подходит для диагностики артрита, тендинита, бурсита, невромы Мортона или тарзального туннельного синдрома, поскольку ультразвуковые волны хорошо отображают очаги воспаления, отёка и нервной компрессии;
Пункция синовиальной сумки проводится при ахиллодинии и подпяточном бурсите, а при подозрении на туберкулёз пяточной кости показана её пункция;
Магнитно-резонансная и компьютерная томография – это самые современные и высокоточные диагностические процедуры, которые используются в спорных случаях и при невозможности поставить диагноз вышеперечисленными методами.
Лечение болей в пятках
Терапевтическая тактика будет зависеть от того, какая именно патология стала причиной боли. Выше, в разделе «Причины болей в пятках», мы рассмотрели, в том числе, методы лечения наиболее вероятных заболеваний. А здесь обсудим конкретные препараты и процедуры, с помощью которых можно снять боль в пятке в домашних условиях и даже полностью устранить неприятный симптом, если он вызван физиологическими факторами, а не болезнью.
Нестероидные противовоспалительные средства:
Диклофенак;
Ибупрофен;
Анальгин;
Кеторолак;
Напроксен;
Мелоксикам;
Нимесулид;
Индометацин.
В случае неэффективности перорального или ректального введения обезболивающих препаратов производится новокаиновая блокада – инъекция внутрь больного сустава, а если речь идёт об асептическом воспалении, как бывает при артрозе или тендините, допустимо проведение кортикостероидных блокад, но не чаще одного раза в неделю.
Обезболивающие противовоспалительные мази:
Вольтарен Эмульгель;
Фастум гель;
Найз гель;
Амелотекс;
Нурофен Экспресс;
Аэртал крем.
Согревающие мази:
Финалгон;
Випросал;
Быструмгель;
Апизартрон;
Капсикам;
Бальзам Дикуля.
Хондропротекторы:
Хондроксид;
Терафлекс;
Глюкозамин;
Инолтра;
Артролон.
Профилактика болей в пятках

Чтобы никогда не знать о том, что это за напасть – болит пятка, больно наступать на ногу – следует придерживаться простых рекомендаций:
Следить за своим весом;
Заниматься физкультурой;
Отказаться от вредных привычек;
Полноценно питаться;
Носить качественную, удобную обувь;
Регулярно проходить медосмотры;
Своевременно лечить заболевания;
Не перегружать ноги;
Хорошо отдыхать;
Избегать травм.
Это прописные истины, о которых все знают. Берегите себя, и будьте здоровы!
Записаться на приём к ревматологу
Отдельная страница для записи к ревматологу ➤
Запись к другим врачам: |