Болит стопа при ходьбе – как лечить?
Стопой заканчивается нижняя конечность человека. Она представлена плюсной, предплюсной и пальцами. Стопа делится на пятку, подъём, подошву, свод и тыльную часть.
Боль в стопе сопутствует различным заболеваниям, поэтому терпеть её не следует. Она может быть острой и хронической. В последнем случае дискомфорт преследует человека на протяжении долгого времени. Болеть может любая часть стопы. Иногда к боли присоединяются такие симптомы, как: отёк, онемение, жжение, высыпания и пр.
Боль в стопе может указывать на патологию самой стопы, на болезни нижних конечностей и даже на общие нарушения в организме. Чтобы устранить боль, нужно определиться с её причинами и лишь после этого начинать лечение.
[Видео] Доктор Демченко - Плантарный фасциит. Что это такое? Как вылечить?
Содержание:
- Какие заболевания вызываю боль в стопе?
- Остеопороз, как причина болей в стопе
- Варикозное расширение вен
- Облитерирующий эндартериит
- Диабетическая стопа
- Подошвенный фасциит, пяточная шпора
- Бурсит головки плюсневой кости
- Плоскостопие
- Лигаментит
- Лигаментоз
- Травмы стопы
- Поперечное плоскостопие
- Остеомиелит и панариций
- Подагра
- Ревматоидный артрит
- Ревматизм
- Полезное видео от врача
Какие заболевания вызываю боль в стопе?
Есть достаточно много заболеваний стопы, расскажем о 15 наиболее часто встречающихся.
Остеопороз, как причина болей в стопе
При остеопорозе человека беспокоит боль, которая может возникать как во время движения, так и в состоянии покоя. Максимальную интенсивность боль набирает в том случае, если нажать на то место, где располагаются косточки.
Остеопороз развивается из-за того, что костные ткани теряют фосфор и кальций. Провоцирующими факторами являются:
Погрешности в питании, когда меню человека не обеспечивает потребности его организма в кальции и минералах.
Нагрузки на стопу, которые для неё непосильны.
Старение организма.
Гиподинамия, обусловленная особенностями образа жизни, либо различными заболеваниями.
Период вынашивания ребёнка. В этом случае плод забирает недостающие ему микроэлементы из костной ткани матери.
Заболевания эндокринной системы.
Чтобы выявить остеопороз, потребуется пройти рентгенологическое исследование или КТ.
Терапия базируется на приёме препаратов кальция и витамина Д. Кальций обязательно должны принимать женщины, которые вынашивают ребёнка. Особенно это актуально для третьего триместра.
Если причина остеопороза сводится к эндокринным заболеваниям, то пациенту назначают гормональные препараты.
Подробнее: о лечении остеопороза
Варикозное расширение вен
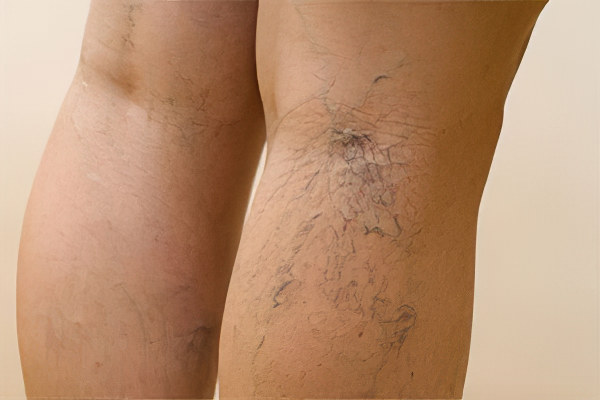
При варикозном расширении вен нижних конечностей происходит их перерастяжение и деформации формы. Если болезнь только начала развиваться, то пациента будут беспокоить слабые боли в области стопы и голени, а также ощущение тяжести в них. В вечернее время наблюдаются отёки ног.
По мере прогрессирования патологии, сквозь кожу начинают просвечивать вены. Сама дерма будет страдать от недостатка питания, станет темной. В этот период возможно формирование трофических язв.
Спровоцировать заболевание могут следующие факторы:
Врождённые аномалии развития вен.
Ожирение.
Длительное времяпрепровождение в сидячем или в лежачем положении.
Если заболевание только начало развиваться, то необходимо использовать лечебные крема и мази, которые направлены на устранение болей в ногах. Обязательно нужно носить компрессионное бельё. Если заболевание дебютировало давно, то обойтись без хирургического вмешательства невозможно.
Облитерирующий эндартериит
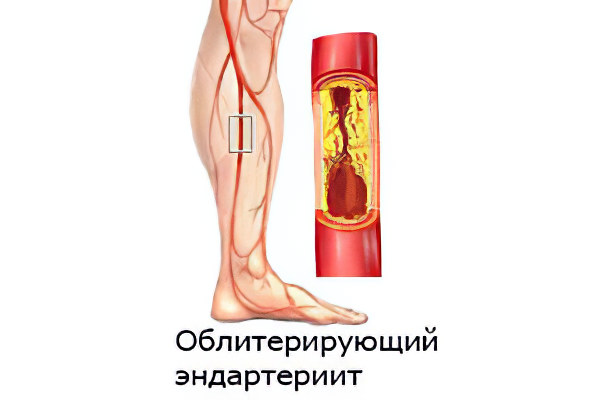
Облитерирующий эндартериит имеет широкое распространение. Он сопровождается болями в ногах и другими нарушениями. От патологии чаще страдают мужчины, чем женщины. Специалисты главным фактором риска развития заболевания считают курение.
Развивается патология на протяжении долгого времени, средний возраст её дебюта – 30-40 лет.
Кроме болезненных ощущений в стопах, человек будет испытывать следующие симптомы:
Онемение стоп.
Гиперчувствительность нижних конечностей к воздействию холода. Боль при переохлаждении ног становится жгучей.
Появление язв на коже, формирование которых обусловлено нарушениями кровообращения.
Хромота и мышечная слабость.
Если игнорировать симптомы заболевания, то нарушение кровотока в нижних конечностях приведёт к гангрене стопы.
При ранней диагностике эндартериита удаётся приостановить его развитие приёмом лекарственных средств и использованием лечебных кремов и мазей. В дальнейшем пациенту назначают микрохирургические операции, направленные на восстановление кровотока. Если у больного развивается гангрена, то необходима ампутация ноги.
Диабетическая стопа
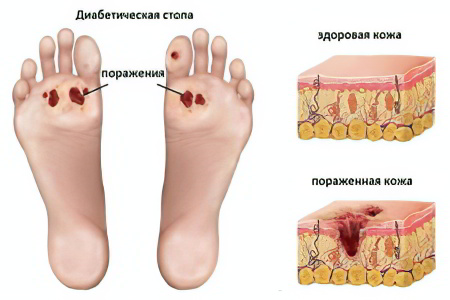
Диабетическая стопа – это одно из распространённых осложнений сахарного диабета. Диабет сопровождается повышением уровня глюкозы в крови, так как инсулин теряет свою активность и не может выполнять функции по утилизации сахара в организме. Метаболические процессы в организме нарушаются, на сосудах начинают откладываться холестериновые бляшки, атеросклероз быстро прогрессирует. Такие нарушения приводят к сбоям в работе почек и сердца. Страдают капилляры, пронизывающие столпы и сетчатку глаза.
При развивающейся диабетической стопе человек начинает испытывать боль в нижних конечностях, у него усиливаются отёки, присоединяется хромота. Кожа становится нездоровой, на ней формируются трофические язвы. Ноги немеют, теряют былую силу.
Чтобы не допустить развития тяжёлых осложнений, необходимо всё время контролировать уровень сахара в крови, принимать препараты, которые направлены на его сжигание.
Если осложнение патологии уже манифестировало, может потребоваться оперативное вмешательство.
Подробнее: основной метод лечения сахарного диабета
Подошвенный фасциит, пяточная шпора
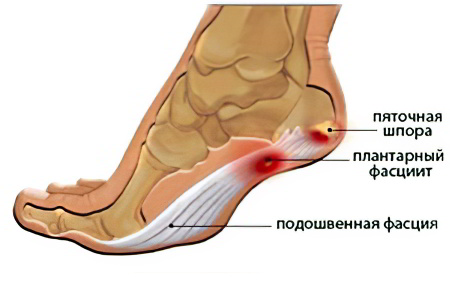
Фация подошвы представлена соединительнотканной пластинкой. Она берёт своё начало из пяточной кости, тянется по всей длине подошвы и заканчивается на головке плюсневой кости Она необходима для того, чтобы стопа имела возможность справляться с нагрузками, которые на неё оказываются.
Когда эти нагрузки слишком интенсивные, то пластинка может сильно растянуться, подвергнуться травмам и воспалиться. Это воспаление носит название фасциита. На его начало указывают боли в стопе.
Спровоцировать развитие заболевания могут такие факторы, как:
Чрезмерные нагрузки на стопу, которые связаны с тяжёлой трудовой деятельностью. Часто от фасциита страдают люди, которые в силу особенностей профессии длительное время проводят в положении стоя.
Ожирение. Фасция травмируется во время ходьбы, так как на неё сверху давит внушительная масса тела.
Плоскостопие.
Если человек страдает от врождённых патологий соединительной ткани, то это также может спровоцировать развитие фасциита. Боль локализуется в стопе сбоку. Возникает она в утренние часы, либо после длительных пеших прогулок. Человек начинает хромать.
По мере прогрессирования патологии фасция будет окостеневать в том месте, где она фиксируется с пяткой. Боль становится интенсивной, колющей. Даже наступить на пятку не всегда возможно.
Терапия фасциита сводится к следующим шагам:
Максимальная разгрузка стоп. Необходимо отказаться от выполнения тяжёлых упражнений, от продолжительной ходьбы и бега.
Уменьшению интенсивности воспалительной реакции способствует массаж со льдом или прохладным полотенцем.
Если причиной фасциита является плоскостопие, то больному показано ношение ортопедической обуви.
Врач назначает пациенту местную терапию.
Пяточную шпору можно обнаружить с помощью рентгена. Если заболевание только начало развиваться, то от него можно избавиться консервативными методами. Когда болезнь значительно прогрессирует, то потребуется помощь хирурга.
Подробнее: Как лечится пяточная шпора на пятке?
Бурсит головки плюсневой кости

Суставы являются промежуточным звеном между фалангами пальцев и головками плюсневых костей. Рядом с ними располагаются суставные сумки, которые называются бурсами. Если человек здоров, то бурсы окружены жировой прослойкой. По мере старения организма она истончается. Во время ходьбы бурсы испытывают значительные нагрузки. Это приводит к возникновению болезненных ощущений в стопе. Кожа в области фалангов пальцев может покраснеть. Боль усиливается во время нажатия на зону поражения.
Бурсит диагностируется с помощью выполнения рентгенологического снимка. Терапия сводится к приёму НПВС и выполнению ЛФК. В тяжёлых случаях больному вводят гормональные препараты. Если патология хронитизируется и часто обостряется, пациента направляют на операцию.
Подробнее: о бурсите большого пальца стопы
Плоскостопие
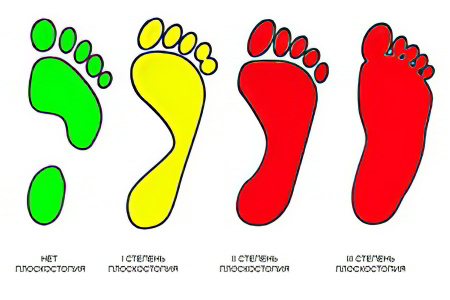
Боль в стопах всегда является спутником людей с плоскостопием. При этом нормальная форма стопы деформируется, её внутренний свод сглаживается. В результате человек во время ходьбы опирается на всю поверхность стопы. Изменяется форма суставов, расположение костей друг относительно друга, что приводит к возникновению болезненных ощущений. Усиливает боль сдавление сосудов и нервных окончаний уплощенным сводом стопы.
Причины, которые способны спровоцировать данное нарушение:
Врождённые аномалии развития связок стопы. У таких людей связки быстрее растягиваются, что приводит к их деформации.
Перенесённый в раннем возрасте рахит.
Различная длина ног, обусловленная врождёнными аномалиями скелета.
Чрезмерные нагрузки на стопу в положении стоя. К примеру, от плоскостопия нередко страдают штангисты.
Ношение обуви, которая не соответствует ортопедическим стандартам.
Полученные травмы стопы, переломы её костных структур.
Если плоскостопие только начало развиваться, то ноги у человека начнут быстро уставать, но боль при этом будет отсутствовать. По мере прогрессирования патологии присоединяются боли, которые постоянно увеличивают свою интенсивность и могут заставлять пациента хромать.
Чтобы обнаружить патологию, назначают рентген и плантографию.
Терапевтические мероприятия, направленные на устранение плоскостопия:
Выполнение комплексов ЛФК. Составлены они должны быть ортопедом. Выполнение упражнений позволяет укрепить мышечный свод стопы, что способствует нормализации её формы.
Использование правильной ортопедической обуви.
Хождение по гальке, по прохладной поверхности. Закаливать стопы нужно плавно, без экстрима.
Использование ортопедических стелек.
Нанесение обезболивающих мазей и кремов, которые позволят устранить неприятные симптомы.
Лигаментит
Заболевание сопровождается болезненными ощущениями в стопе. Они могут локализовываться в различных её частях, что во многом зависит места сосредоточения воспалительного процесса. Боль усиливается во время двигательной активности.
Лигаментит может быть спровоцирован следующими факторами:
Повторяющиеся микротравмы подошвы, которые приводят к развитию воспаления. Для его устранения потребуется использование НПВС, либо введение гормональных препаратов.
Перенесённые инфекции, например, бруцеллез. В этом случае пациенту показана антибактериальная терапия.
Чтобы уточнить диагноз, нужно пройти рентген и УЗИ стопы.
Лигаментоз
При лигаментозе воспаляются связки стопы. Пострадать может как одна нога, так и сразу обе.
Спровоцировать развитие патологии способны чрезмерные физические нагрузки, нарушение кровообращения в связочном аппарате, микротравмы стопы, которые регулярно получает человек. Нормальная ткань связок замещается хрящевой тканью, которая в дальнейшем окостеневает. Например, пяточная шпора – это тоже лигаментоз.
Боль при этой патологии интенсивная, возникает во время ходьбы.
Чтобы уточнить диагноз пациента направляют на УЗИ и на рентгенологическое исследование.
Для избавления от лигаментоза показаны следующие мероприятия:
Пораженную конечность нужно обеспечить покоем. На время лечения отказываются от выполнения физических упражнений, не стоит долго стоять.
Для уменьшения болей местно наносят мази и крема с обезболивающим эффектом.
На поражённую поверхность стоп накладывают давящую повязку.
Обязательно нужно выполнять комплексы ЛФК, посещать кабинет массажиста, проходить физиотерапевтическое лечение.
Травмы стопы
Боль в стопе часто является следствием полученной травмы.
Это могут быть такие виды повреждений, как:
Самой частой травмой, с которой сталкивался каждый человек, является ушиб. При получении удара возникает тупая боль в стопе, под кожей формируется кровоподтёк. Чтобы исключить вероятность вывиха или более серьёзной травмы, необходимо выполнить рентген. Чтобы уменьшить боль нужно прикладывать к повреждённому месту холод. Спустя три дня холод заменяют тепловыми видами процедур. На место ушиба наносят йодную сетку, прикладывают спиртовые компрессы.
Во время активных движений человек может получить растяжение связок. Боль на момент травмы интенсивная, под кожей формируется гематома, нарастает отёчность тканей. Человек страдает от ограничения подвижности стопы. На область поражения накладывают повязку, ногу иммобилизируют. Для снижения интенсивности болей назначают препараты из группы НПВС.
Вывих голеностопного сустава, таранной кости, подвывихи костей предплюсны будут приводить к возникновению интенсивных болей в стопе. У человека развивается отёк, под кожей формируется гематома, подвигать ногой практически невозможно. Чтобы уточнить диагноз, потребуется выполнить рентгенологический снимок. Лечение сводится к вправлению кости, проводят процедуру под анестезией. В тяжёлых случаях показан общий наркоз.
Связки могут разорваться, если на стопу будет оказано сильное воздействие. В момент разрыва человек испытывает острую боль, практически сразу в месте повреждения формируется отёк и гематома. Терапия аналогична терапии при растяжении связок, но процесс восстановления будет более длительным.
При переломе кости боль очень сильная, в области повреждения моментально формируется отёк, развивается кровотечение или происходит внутреннее кровоизлияние. Если перелом незначительный, то его симптомы могут напоминать клинику ушиба или растяжения. Чтобы уточнить диагноз, потребуется выполнение рентгенологического снимка. При смещении обломков кости друг относительно друга, их нужно совместить. Процедуру выполняют под анестезией. Если перелом не сопровождается смещением, то стопу фиксируют гипсовым лонгетом.
Подробнее: перелом стопы – что делать?
Поперечное плоскостопие
Поперечное плоскостопие возникает у человека по мере его взросления. Боль в этом случае локализуется по центру стопы и в области её свода, а также распространяется на подушечки пальцев, которые находятся у их основания.
Если стопа человека здорова, то основная нагрузка приходится на первую плюсневую кость. Нагрузку средней степени испытывает 2 и 3 плюсневая кость, а 4 и 5 практически ей не подвергаются. Если у человека развивается поперечное плоскостопие, то испытывать на себе максимальные нагрузки будет именно 2 и 3 плюсневая кости.
Симптомы развивающегося нарушения:
Боль, которая на ранних стадиях развития патологии сосредотачивается в большом пальце, а затем распространяется на всю стопу.
Боль во время ходьбы, которая становится сильнее, если человек носит неправильную обувь.
Большой палец откланяется в сторону таким образом, что стопа выглядит распластанной.
Кожа, которая покрывает подушечки под пальцами, уплотняется и утолщается.
Чтобы уточнить диагноз, пациента направляют на рентгенологическое исследование. Незначительные нарушения можно скорректировать ношением ортопедической обуви, выполнением ЛФК и курсами массажа. Снять боль позволяют физиотерапевтические методы лечения и использование кремов и мазей. Если плоскостопие сильно выражено, то больному назначают операцию.
Остеомиелит и панариций
Панариции всегда сопровождаются болезненными ощущениями в стопе. При этом происходит поражение пальцев ног патогенной флоры. Проникают они вглубь тканей через небольшие раны.
Боль дергающая, в области воспаления наблюдается отечность, кожа красная. Из имеющейся раны выделяются гнойные массы. Если заболевание только начало развиваться, то достаточно обрабатывать поражённую область мазью Вишневского, ихтиоловой мазью или другими местными антибактериальными препаратами. Если справиться с нагноением не удаётся, то требуется помощь хирурга.
Остеомиелит сопровождается нагноением костей, формирующих стопу. Попадает инфекция в них с током крови, либо из внешней среды через имеющиеся на коже повреждения. Боли в костях стопы постепенно нарастают, повышается температура тела, человек испытывает общее ухудшение самочувствия. Если у больного диагностирован остеомиелит, то его госпитализируют. В больнице пациенту назначают антибактериальные препараты, если они не оказывают должного эффекта, то проводится операция.
Иногда боль в пальце стопы может быть вызвана вросшим ногтем. Пластина начинает расти неправильно, если ранее она подверглась травме. Больной жалуется на интенсивные боли. Внешний вид ногтевой пластины изменен. Исправить ситуацию можно только при помощи хирурга. Ноготь полностью удаляют. Операция может быть проведена как под местным, так и под общим наркозом.
Подробнее: о лечении остеомиелита
Подагра
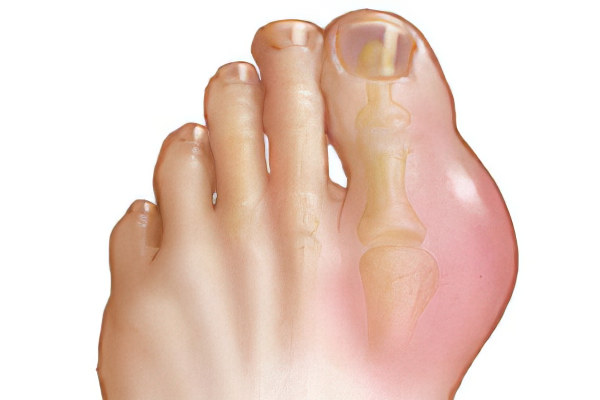
Развивается подагра из-за того, что в организме нарушается обмен веществ, приводящий к накоплению избытка мочевой кислоты.
Спровоцировать патологию могут следующие факторы:
Погрешности в меню с употреблением в пищу большого количества красного мяса и субпродуктов.
Злоупотребление спиртными напитками, кофеиносодержащими напитками.
Курение.
Нарушения в работе почек.
Приступ подагрического артрита сопровождается следующими симптомами:
Суставные боли, которые сосредоточены в области большого пальца ноги.
Боль очень интенсивная, усиливается даже от незначительного прикосновения к поражённому месту.
Дебютировать приступ может в любое время суток, но чаще всего развивается в ночное время.
Стопа отекает, становится горячей на ощупь.
Длится приступ на протяжении недели.
Если подагра хронитизируется, то рядом с больным суставом начинают откладываться соли мочевой кислоты. Они имеют вид наростов и называются тофусами.
Терапия сводится к приёму противовоспалительных препаратов и соблюдению диеты.
Подробнее: о лечении подагры
Ревматоидный артрит
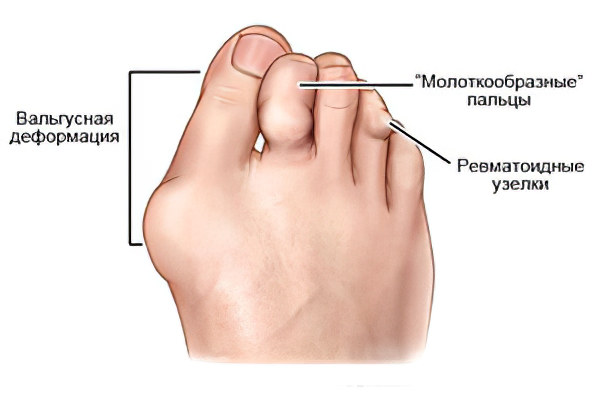
Эта патология имеет аутоиммунную природу. Страдают при заболевании небольшие суставы.
Хотя точные причины развития ревматоидного артрита до настоящего времени не установлены, учёные называют факторы, способствующие его возникновению:
Избыточные нагрузки на организм.
Эмоциональное потрясение.
Инфекции вирусной и бактериальной природы.
Симптомы болезни следующие:
Человек быстро устает.
В утренние часы, сразу после пробуждения, он будет испытывать скованность в суставах пальцев рук и ног.
Боли усиливаются во время статических нагрузок.
В периоды обострения болезни самочувствие пациента нарушается. Он испытывает общую слабость и недомогание, становится не в состоянии выполнять прежние объёмы работ, отказывается от еды.
При этом поражение мелких суставов ног и рук – это не самое грозное явление ревматоидного артрита. Человек может погибнуть от того, что его организм будет истощен, либо от почечной недостаточности.
Чтобы обнаружить заболевание, придётся пройти ряд обследований, включая сдачу крови и рентгенографию.
Терапия осуществляется с помощью противовоспалительных препаратов и антибиотиков, диеты и физиотерапии.
Подробнее: 12 способов лечения ревматоидного артрита
Ревматизм

Ревматизм имеет аутоиммунную природу происхождения. Спровоцировать заболевание могут инфекции, вызванные стрептококками. Организм начинает активно бороться с патогенами, вырабатывая против них антитела. Однако они оказываются губительными не только для бактерий, но и для собственных тканей организма. Ревматизм поражает суставы и сердечные клапаны.
Стопа болит при ревматизме не часто. Голеностоп страдает только при тяжёлом течении инфекции.
Характеристики боли при ревматизме:
Локализуются боли в области подъёма стопы.
Кроме боли наблюдаются признаки воспаления: отёчность тканей, местное повышение температуры тела.
Боли интенсивные, но длятся недолго.
Ревматизм опасен не только поражением суставов, но и поражением клапанов сердца.
Чтобы выявить болезнь, необходимо обращаться к ревматологу. Терапия сводится к приёму противовоспалительных препаратов и антибактериальных лекарственных средств.
[Видео] Врач невролог - Боли в стопе, боль в пяточной области, боль в плюсневой части, боль в середине стопы: