Мерцательная аритмия сердца: причины, симптомы и лечение
Аритмия сердца – это нарушение проводимости электрических импульсов, что заставляет орган неправильно и неритмично сокращаться. Существует несколько разновидностей аритмии, но самой опасной из них считается мерцательная аритмия. Она характеризуется высоким риском развития летального исхода и максимально неблагоприятным прогнозом.
Мерцательная аритмия получила такое название из-за клинических особенностей её течения. Во время приступа мышечные слои сердца начинают потряхиваться и подергиваться. Их движения можно сравнить с неконтролируемым мерцанием света.
Предсердия – это камеры сердца, располагающиеся под желудочками. В них скапливается кровь, после чего она забрасывается в верхние отделы сердца. Если предсердия работают с нарушениями, то сердце не снабжается кровью и питательными веществами так, как это должно быть в норме. Такой сбой в 35% случаев приводит к развитию гипоксии и отмиранию участков сердечной мышцы. Чтобы минимизировать вероятность развития инфаркта миокарда на фоне приступа мерцательной аритмии, нужно как можно быстрее обращаться за врачебной помощью. Поэтому так важно знать основные симптомы нарушения и уметь отличать их от других патологических проявлений. Особенно это актуально для людей из группы риска по сердечным болезням, так у них мерцательная аритмия чаще приводит к серьёзным последствиям.
Содержание:
- Причины мерцательной аритмии
- Факторы риска развития мерцательной аритмии
- Виды мерцательной аритмии
- Симптомы мерцательной аритмии
- Осложнения мерцательной аритмии
- Лечение мерцательной аритмии
- Виды оперативного вмешательства при мерцательной аритмии
- Экстренная помощь пациентам с острым приступом мерцательной аритмии
- Прогноз для жизни
- Профилактика мерцательной аритмии
Причины мерцательной аритмии

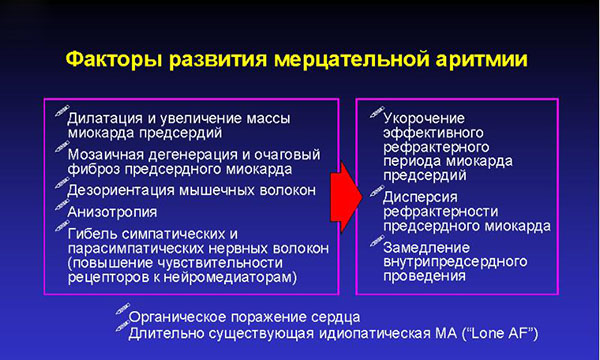
Мерцательная аритмия развивается на фоне сердечных патологий. Заболевания могут быть врождёнными или приобретёнными в течение жизни.
Самыми частыми патологиями, которые способны приводить к развитию мерцательной аритмии, являются:
Первичная гипертензия.
Поражение клапанов сердца.
Дефекты межпредсердной перегородки.
Кардиомиопатия неуточненной этиологии.
Сердечная недостаточность острого или хронического течения.
Мерцательная аритмия нередко развивается после перенесённого перикардита или миокардита. Также спровоцировать развитие нарушения могут оперативные вмешательства на сердце или на коронарных артериях.
Не всегда мерцательная аритмия является следствием патологий сердечно-сосудистой системы. Иногда нарушение развивается на фоне заболеваний щитовидной железы, когда в организме случается гормональный дисбаланс. Также спровоцировать нарушения в работе сердца могут патологии почек, поражение печени, обструкция дыхательных путей. Все перечисленные заболевания приводят к развитию мерцательной аритмии не часто, но исключать такую возможность не следует.
Увеличивает вероятность развития мерцательной аритмии апноэ. Риски повышаются в том случае, когда апноэ развивается на фоне высокого артериального давления и при сахарном диабете. Апноэ приводит к повышению давления в предсердиях, негативным образом отражается на их размерах, нарушает работу вегетативной нервной системы.
Факторы риска развития мерцательной аритмии

Отдельно можно выделить факторы риска, которые повышают вероятность развития мерцательной аритмии сердца.
К таковым относят:
Злоупотребление спиртными напитками.
Курение.
Наркотическая зависимость.
Отравление ядовитыми веществами.
Терапия антибиотиками, сердечными гликозидами, кортикостероидными гормонами, блокаторами допамина. Мерцательная аритмия будет развиваться в том случае, когда лечение проходит без должного врачебного контроля.
Частные стрессы и нервное перенапряжение.
Возраст. Чем старше человек, тем выше у него вероятность развития аритмии. Это связано с уменьшением численности кардиомиоцитов, а также с нарушениями межклеточных связей в миокарде, что негативным образом сказывается на проводимости импульсов.
Чем младше человек, тем меньше у него риски развития мерцательной аритмии. Однако у большинства людей старше 50 лет наблюдаются нарушения в работе миокарда. Особую настороженность нужно проявлять в отношении пациентов, которые имеют генетическую предрасположенность к сердечным патологиям.
Чрезмерные физические и умственные нагрузки.
Ожирение и сахарный диабет.
Хроническая обструктивная болезнь лёгких.
Ведение малоподвижного образа жизни.
Погрешности в питании. Аритмия может развиваться в том случае, если человек получает мало калия и магния с продуктами. Именно эти микроэлементы необходимо сердечной мышце для поддержания здоровья.
Чтобы исключить вероятность развития патологии сердца у пациентов, вынужденных длительное время принимать лекарственные средства, необходимо регулярно проходить УЗИ органа.
Также существуют продукты, которые должны обязательно присутствовать в меню каждого человека. Они насыщают организм полезными веществами и позволяют поддерживать нормальную работу сердца.
К таким продуктам относят:
Листовые салаты, в частности, руккола, латук и китайский салат.
Любая зелень: розмарин, укроп, петрушка, кинза.
Баклажаны, помидоры, капуста, шпинат.
Картофель в отварном или в запеченном виде. Готовить овощ нужно в кожуре.
Компот из сухофруктов.
Речная рыба.
Орехи. Для сердца очень полезен бразильский орех и кедровые орешки.
Печень трески.
Морепродукты.
Бобовые: чечевица, горох, бобы.
Кисломолочные продукты.
Если человек не может питаться сбалансировано, то ему нужно обратиться к доктору и вместе с ним решить вопрос о необходимости приёма витаминно-минеральных комплексов. Помочь сердцу могут такие препараты, как Панангин и Аспаркам. Самостоятельное использование этих лекарственных средств недопустимо, так как они имеют ряд противопоказаний.
Виды мерцательной аритмии
Специалисты выделяют 5 видов аритмии, которые различаются не только симптомами, но и продолжительностью приступа:
Пароксизмальная.
Персистирующая.
Длительная персистирующая.
Постоянная.
Неклапанная.

Во время проведения диагностики важно правильно определить тип мерцательной аритмии, так как от этого зависит успешность терапии.
Чаще всего у пациентов обнаруживают пароксизмальную форму мерцательной аритмии. Длится она не более недели. Если за 2 суток приступ не был купирован, то самостоятельно он не прекратиться, а вот вероятность развития системной тромбоэмболии крайне высок. В таких ситуациях врачи говорят о хронической, либо о персистирующей аритмии.
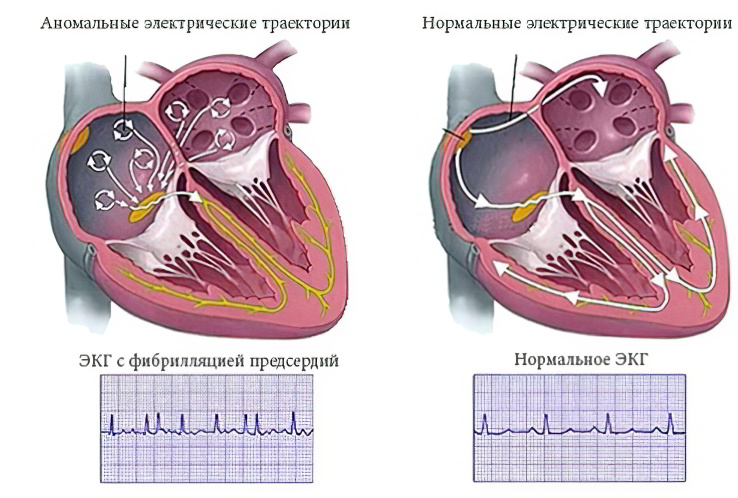
В зависимости от частоты сердечных сокращений, различают следующие виды аритмии:
ЧСС больше, либо равна 90 ударов в минуту – тахисистолическая аритмия.
ЧСС 60-90 ударов в минуту – нормосистолическая аритмия.
ЧСС менее, либо равна 60 ударам в минуту – брадисистолическая аритмия.
Максимальная частота сердечных сокращений при мерцательной аритмии составляет 600 ударов в минуту. Это критический показатель, при котором у больного развивается ишемический инфаркт. Он обязательно случится, если приступ не будет купирован в течение 2 суток от его начала.
Персистирующая мерцательная аритмия не может разрешиться сама по себе. Она длится более 7 дней. Чтобы справиться с нарушением, необходима врачебная помощь.
О длительной персистирующей аритмии говорят в том случае, когда она длится более года. В этом случае терапия лекарственными средствами является обязательным направлением лечения. Также может быть применен метод абляции.
О постоянной мерцательной аритмии говорят тогда, когда её можно сохранить, либо когда предшествующее лечение лекарственными средствами или оперативное вмешательство оказалось безуспешным.
Симптомы мерцательной аритмии

Симптомы мерцательной аритмии будут различаться у разных категорий пациентов. Значение имеет возраст больного, его образ жизни, форма нарушения, состояние здоровья. Хотя общие симптомы этой кардиопатологии всё-таки имеются.
К ним относят:
Нестабильность пульса. Человек самостоятельно может понять, что сердце бьется с нарушениями, но для подтверждения диагноза требуется проведение ЭКГ в 12 отведениях. Первыми признаками мерцательной аритмии можно считать ишемический инсульт или транзиторную ишемическую атаку.
Боль в сердце. Во время приступа больные указывают на боль в области сердца. Она всегда сосредотачивается с левой стороны. Боль может быть тупой, острой, либо колющей, жгучей или давящей. Пациент всегда в состоянии чётко описать место локализации боли, так как она не распространяется на другие участки тела.
Нарушение дыхания. Больные с мерцательной аритмией жалуются на одышку. Многие пациенты указывают на то, что у них появляется боль в сердце, когда они пытаются сделать вдох. Если больной начинает двигаться, то болезненные ощущения набирают силу.
Одышка развивается независимо от уровня физической активности человека. Она может случиться в ночное время, когда он находится в состоянии покоя.
Если ЧСС превышает 100 ударов в минуту, одышка может становиться очень интенсивной и даже провоцировать у больного приступы удушья. Приступ асфиксии длится 5-7 минут, поэтому большинство людей не обращаются по этому поводу к доктору. Поступать так не следует, так как запущенное нарушение может завершиться аритмогенным шоком и даже остановкой сердца.
Судороги и тремор в конечностях. Судороги и тремор – это два разных понятия. Если у человека судороги, то у него наблюдается непроизвольное сокращение мышц. При этом конечности не приходят в движение. Когда у больного тремор, всегда наблюдаются потряхивания поражённых участков.
Если рассматривать судороги и тремор в конечностях на фоне аритмии, то больные чаще всего жалуются на такие симптомы, как:
Судороги в области икр ног. Чаще всего они развиваются ночью, во время сна.
Тремор рук, стоп, шеи, головы.
Покалывание и онемение конечностей.
После того как будет начата терапия лекарственными средствами, тремор и судороги перестают беспокоить больного.
Мышечная слабость. Слабость мышц очень часто сопутствует различным формам аритмии. Степень её выраженности широко варьируется. Страдают в первую очередь нижние и верхние конечности. Иногда больному бывает сложно самостоятельно одеться, вымыть посуду, он может ронять предметы. Более половины людей указывают на ватные ноги и ухудшение чувствительности стоп.
Слабость мышц при заболеваниях сердца – это не постоянное явление, наблюдается время от времени. Усиливается дискомфорт после того, как человек долго находится в обездвиженном состоянии: сидит или стоит. Также спровоцировать слабость конечностей может замедление кровотока.
Усиление потливости. Даже при незначительных физических нагрузках человек будет сильно потеть. Аналогичная ситуация возникает при эмоциональном напряжении. Больной потеет и днем, и в ночное время, когда спит. Пот жидкий, а не липкий. Он имеет ту же температуру, что и температура тела человека.
Увеличение количества выделяемой мочи. Как правило, повышенное отделение мочи наблюдается не дольше 1-2 дней. Суточный диурез увеличивается до 1,8-2 литров, в то время как в норме эти показатели составляют 1,5 литра максимум. Тяжёлое течение аритмии может сопровождаться увеличением суточного диуреза до 3 литров. Сам человек мучается от сильной жажды, у него пересыхает во рту.
Нарушение психики. У больного усиливается раздражительность, он становится тревожным, его преследуют страхи, которые он не в состоянии объяснить. Многие люди начинают испытывать страх смерти, от которого невозможно избавиться.
Осложнения мерцательной аритмии

Мерцательная аритмия в 35% случаев переходит в мерцание желудочков сердца, что повышает вероятность развития инфаркта и инсульта, а также острой ишемии сердца.
Более 70% пациентов с мерцательной аритмией страдают от сердечной недостаточности. У 20-30% больных развивается дисфункция левого желудочка сердца.
Тяжёлое течение мерцательной аритмии грозит аритмогенным шоком и остановкой сердца.
Мерцательная аритмия сопряжена с рисками когнитивных нарушений и сосудистой деменции.
болезнь требует лечения, в противном случае последствия могут быть самыми серьёзными, вплоть до летального исхода. Важно направить усилия на устранение тех факторов, которые привели к сбоям сердечного ритма. Для постановки диагноза нужно обращаться к кардиологу.
Связь мерцательной аритмии и инсульта
На фоне мерцательной аритмии повышается вероятность развития инсульта. У женщин риски возрастают в 2 раза, а у мужчин в 1,5 раза. Некоторые специалисты считают, что инсульт обязательно случается у всех пациентов с фибрилляцией предсердий. Другие учёные придерживаются мнения, что риск повышается, но не является 100%-ым.
Если человек будет получать препараты, разжижающие кровь, то вероятность развития инсульта снижается. Тем не менее, фибрилляция негативным образом отражается на кровоснабжении головного мозга. У больного может случиться стаз крови в отделах сердца, что приводит к формированию в нём кровяных сгустков. Они способны с током крови мигрировать по сосудам. Если эти сгустки достигают головного мозга, то у человека случается инсульт.
Приём антикоагулянтов позволяет не допустить инсульта, поэтому эти препараты назначают всем пациентам, страдающим мерцательной аритмией. Нужно помнить о том, что лекарственные средства для разжижения крови способны стать причиной развития кровотечения, если принимать их на протяжении долгого времени. Однако риск кровопотери существенно ниже тех рисков, которые несёт собой инсульт.
Любые лекарственные средства, в составе которых есть ацетилсалициловая кислота, разжижают кровь и препятствуют формированию тромбов.
Варфарин – это самый часто назначаемый препарат, который используют для лечения больных с мерцательной аритмией. Терапия этим лекарственным средством должна проходить под контролем показателей крови. Для этого пациенту нужно будет регулярно посещать специалиста и сдавать анализы. На основании их результатов осуществляется корректировка дозы.
Лечение мерцательной аритмии

Восстановление синусового ритма требуется пациентам в следующих случаях:
Развивающая пароксизмальная мерцательная аритмия.
Падение артериального давление, сердечная недостаточность, одышка и другие негативные проявления мерцательной аритмии.
Высокая вероятность того, что восстановленный синусовый ритм удастся сохранить. Это возможно в тех случаях, когда мерцательная аритмия развилась менее года назад.
В зависимости от типа мерцательной аритмии, пациент должен пройти определённые подготовительные мероприятия:
При условии, что приступ мерцательной аритмии длится не более 2 суток, предварительная подготовка к восстановлению синусового ритма не требуется. До и после кардиоверсии используют нефракционный гепарин. В Европе лечение может быть проведено с применением Гепарина или Апиксабана. Иногда кардиоверсию проводят вовсе без применения препаратов для разжижения крови. Это возможно в том случае, если вероятность развития тромбов минимальная. Гепарин применяют в обязательном порядке, если у пациента наблюдаются нарушения в движении крови по сосудам.
Если мерцательная аритмия продолжается у больного более 48 часов и её причины не установлены, то перед проведением кардиоверсии больному показан приём антикоагулянтов.
Как вариант, перед проведением кардиоверсии, пациенту может быть назначена чреспищеводная эхокардиоскопия. Эта процедура позволяет обнаружить уже сформировавшиеся тромбы. Если их нет, то кардиоверсию проводят под прикрытием гепариновой терапии.
Варфарин может назначить только врач. Самолечение недопустимо, так как препарат нельзя использовать со многими лекарственными средствами. Прогноз заболевания определяется тем, насколько точно пациент выполняет рекомендации специалиста и соблюдает кратность приёма Варфарина.
Исследование BAFTA позволило установить, что терапия Варфарином по сравнению с терапией Аспирином на 52% снижает вероятность развития инсульта. Однако, как вариант, больной может получать комбинированное лечение Аспирином и Клопидогрелем. Такую терапию назначают в том случае, если нет возможности регулярно сдавать кровь на анализ при прохождении лечения Варфарином.
И Варфарин и Аспирин повышают риски развития кровотечения, но эффективность первого препарата выше.
Также больным назначают терапию новыми антикоагулянтами, но назвать их «новыми» было бы не совсем верно. Скорее, они относятся к прямым антикоагулянтам для перорального приёма.
Электрическая кардиоверсия
Лечение мерцательной аритмии разрядами тока является одним из эффективнейших методов терапии. Через сердце больного один раз проводят высоковольтный импульс электрического тока. Такая процедура позволяет перезагрузить миокард и стабилизировать сердечный ритм.
Эффект подобной терапии приравнивается к 95%. Мощность заряда составляет 100-200 кДж. Иногда процедуру проводят с доступом к сердцу через пищевод. Однако подобная процедура сопряжена с высоким риском тяжёлых осложнений и даже полной остановки сердца.
Радиочастотная катетерная абляция
Радиочастотная катетерная абляция является одним из оптимальных методов терапии мерцательной аритмии. В ходе проведения процедуры врач разрушает источник, который провоцирует появление ненужных импульсов в сердце. При этом операция проводится закрытым доступом.
Для начала специалист определяет изменённый участок сердца. Затем по бедренной артерии к нему проводят катетер, который является источником электрических импульсов. Именно они разрушают патологический очаг.
Удержание стабильного сердечного ритма
Мало просто устранить нарушения в работе сердца, важно эти результаты сделать фиксированными. Если пациент не будет получать лечение, то в 45-85% случаев мерцательная аритмия рецидивирует не позднее, чем через год после проведённой кардиоверсии.
Антиаритмические препараты и бета-блокаторы выписывает врач во время выписки.
Контроль ЧСС
Для того чтобы проконтролировать ЧСС у пациентов, им показано проведение суточного ЭКГ. Для молодых людей нормой является ЧСС 60-80 ударов в минуту в состоянии покоя и 90-115 ударов в минуту при умеренных нагрузках.
Виды оперативного вмешательства при мерцательной аритмии
Изоляция левого предсердия из проводящей системы сердца. В ходе проведения процедуры врачи вынуждены отключать камеру сердца, что повышает вероятность формирования тромбов.
Установка пейсмекера. Этот прибор направлен на блокировку патологических импульсов, что позволяет поддерживать нормальный ритм сердца.
Введение кардиостимулятора. Этот прибор самостоятельно выполняет перезагрузку сердца, когда его ритм нарушается.
Операция лабиринт. В ходе проведения процедуры врач выполняет на сердце множественные насечки, создавая искусственный лабиринт в его левых отделах. Он препятствует проводимости патологических импульсов к желудочкам. Такое хирургическое вмешательство проводят не часто, так как оно требует подключения пациента к аппарату искусственного кровообращения.
Операция коридор. Она сводится к тому, что предсердия изолируют от проводящей системы, формируя проход к желудочкам.
Радиочастотная абляция. При этом лёгочные вены изолируют от путей, которые отвечают за проведение электрических импульсов. Этот метод лечения используют в том случае, когда медикаментозная коррекция не позволяет добиться желаемого успеха, либо если у пациента были зафиксированы случаи тромбоэмболии ранее. Также абляцию выполняют при наличии противопоказаний к реализации эндоваскулярных катетерных методик.
Экстренная помощь пациентам с острым приступом мерцательной аритмии
Если человек знает, что у него может случиться приступ мерцательной аритмии, то он должен уметь оказывать себе первую помощь. Эти мероприятия проводят до того момента времени, пока не приехала бригада медиков.
Они называются вагусными пробами:
Массаж синуса. Больной ложится на спину, находит на шее сонную артерию и осторожно массирует её по часовой стрелке.
Давление на глазные яблоки.
Стимуляция кашлевого рефлекса.
Проба Вальсальвы: нужно выполнять глубокий вдох и напрягать мышцы живота.
Давление на корень языка, чтобы спровоцировать рвоту.
Прогноз для жизни
Прогноз мерцательной аритмии во многом зависит от формы болезни. Чаще всего нарушения случаются по типу приступов, которые повторяются на протяжении многих лет. Как итог, заболевание переходит в хроническую форму. Если частота сердечных сокращений во время приступов повышается до отметки в 300-600 ударов в минуту, то прогноз ухудшается.
Мерцательная аритмия несёт угрозу жизни и усугубляет течение основной сердечной болезни.
Прогноз можно считать более благоприятным в том случае, когда на фоне аритмии в работе миокарда не наблюдаются никакие нарушения. В течение многих лет больной может вовсе не замечать приступов мерцательной аритмии. Чем регулярнее случаются приступы, тем ниже качество жизни человека.
Профилактика мерцательной аритмии

Мерцательная аритмия – это серьёзное заболевание, которое несёт угрозу жизни больного. Поэтому нужно направить усилия на то, чтобы не допустить её развития. Для этого необходимо вовремя пролечивать все заболевания сердца, следить за артериальным давлением.
Важно отказаться от вредных привычек, избегать стрессовых ситуаций, не допускать физического и умственного перенапряжения.
Основные меры профилактики мерцательной аритмии можно выделить следующие:
ЗОЖ. Ведение здорового образа жизни.
Соблюдение диеты. В меню должна присутствовать пища растительного происхождения. Нужно отказаться от жирных блюд. Обязательно в рационе должна присутствовать курага, тыква и грецкие орехи.
Занятия физической культурой. Если у человека уже развилась мерцательная аритмия, то утренняя гимнастика – это обязательное условие, которое нужно выполнять. Упражнения должны быть посильными, полезна ходьба на лыжах и плавание.
Отказ от вредных привычек. Курение и злоупотребление спиртными напитками повышают вероятность развития болезней сердца.
Эмоциональное перенапряжение недопустимо. Чтобы поддерживать работу нервной системы, нужно выполнять аутотренинги. Если человек находится в стрессовом состоянии, необходимо принимать седативные препараты.
Качественный и полноценный отдых. На сон следует уделять не менее 8 часов в сутки. За это время организм успевает восстановиться и набраться ил.
Контроль веса. Ожирение является одним из главных факторов развития аритмии. Если человек избавится от лишних килограммов, он значительно разгрузит сердечно-сосудистую систему.
Контроль уровня глюкозы в крови. Эта мера особенно актуальна для пациентов с сахарным диабетом.
Контроль уровня холестерина в крови.
Чтобы улучшить прогноз, нужно обращаться к доктору при появлении первых признаков мерцательной аритмии. Врач подберёт адекватную терапию, которая позволит не допустить развития инфаркта или инсульта.