Заболевания сердца и сосудов, и их симптомы
Все патологии сердечно-сосудистой системы нужно лечить после тщательной диагностики под руководством врача, с применением как терапевтических, так и хирургических методов. Чтобы сориентироваться в многообразии заболеваний сердца и сосудов, а также понять, когда требуется немедленный вызов бригады «скорой помощи», а когда можно обойтись посещением участкового терапевта, следует знать основные симптомы этих болезней.
Список заболеваний сердца и их симптомы
Сердечно-сосудистые заболевания классифицируются по следующим категориям:
Аритмия – изменения ритмичного и последовательного сокращения предсердий и желудочков;
Ишемическая болезнь сердца – нарушения кровоснабжения и образование рубцовой ткани;
Миокардит, перикардит, эндокардит – воспалительные заболевания сердечной мышцы;
Порок сердца – врождённые и приобретённые дисфункции клапанного аппарата желудочков;
Сердечно-сосудистая недостаточность – группа заболеваний, в основе которых лежит несостоятельность сердечной деятельности в плане обеспечения нормального кровообращения;
Вегетососудистая дистония – нарушение тонуса сосудов;
Гипертоническая болезнь – систематическое повышение артериального давления.
Все эти заболевания сердца и сосудов имеют различные причины своего развития, симптомы, методы лечения и прогноз выздоровления.
Аритмия
В норме сердце ритмично и последовательно сокращает свои предсердия и желудочки. Эта деятельность тесно связана с функционированием проводящей системы, направляющей импульсы к сердечной мышце.
Причины появления аритмии:
Структурные изменения в проводящей системе;
Нарушения электролитного баланса;
Вегетативные изменения в ЦНС;
Эндокринные заболевания;
Побочные действия лекарств;
Осложнения, вызванные ишемической болезнью.
Диагностика аритмии проводится при помощи кардиограммы, лечение этой патологии достаточно сложное и осуществляется с учётом индивидуальных особенностей организма.
Виды аритмий:
Желудочковая асистолия – проявляется мерцанием и трепетанием желудочков, возникает как осложнение сердечных заболеваний, вследствие удара электротоком, передозировки гликозидов, адреналина, хинина (при лечении малярии). Прогноз – возможна внезапная клиническая смерть вследствие прекращения или резкого падения сердечного выброса. Для купирования приступа желудочковой асистолии нужно немедленно начинать реанимацию при помощи наружного массажа сердца и искусственного дыхания. Необходимо вызвать кардиологическую бригаду «скорой помощи»;
Мерцательная аритмия – проявляется мерцанием и трепетанием предсердий (250-300 раз в минуту), хаотичным и неритмичным сокращением желудочков. Возникает как симптом порока митрального клапана сердца, тиреотоксикоза, атеросклероза, инфаркта миокарда, вследствие передозировки гликозидов, алкогольного отравления. Больной может не ощущать аритмию, принимая её за учащённое сердцебиение. Прогноз – возникновение тромбоэмболии;
Пароксизмальная тахикардия – проявляется как внезапно начавшийся и внезапно заканчивающийся приступ учащённого сердцебиения, сердечные сокращения – 160-220 ударов в минуту. Дополнительно ощущается обильная потливость, усиление перистальтики кишечника, небольшая гипертермия. Если приступ длится несколько дней, к этим симптомам присоединяется стенокардия, слабость, обмороки, нарастание сердечной недостаточности. Помощь при пароксизмальной тахикардии – массаж области сонной артерии, активизация блуждающего нерва нажатием на глаза и область солнечного сплетения, а так же задержка дыхания, сильный поворот головы. Если эти приёмы неэффективны, значит, имеет место желудочковая тахикардия или инфаркт миокарда – требуется немедленная медицинская помощь;
Синусовая тахикардия – проявляется частотой синусового ритма более 90 ударов в минуту, возникает при резком понижении артериального давления, значительном повышении температуры, анемии, миокардите. Больной испытывает учащение сердцебиения. Помощь – задержка дыхания, массаж солнечного сплетения и области сонных артерий, надавливание на глазные яблоки;
Синусовая брадикардия – проявляется урежением сердечных сокращений с ритмичностью синусового ритма менее 60 ударов в минуту. Возникает при инфаркте миокарда, как последствие некоторых инфекционных заболеваний и побочных действий лекарств. Больной ощущает замедление сердцебиения, у него холодеют конечности, может случиться обморок или возникнуть приступ стенокардии;
Экстрасистолия – проявляется преждевременными сокращениями желудочков, которые больной ощущает, как замирание сердца или его усиленный удар. После этого рефлекторно возникает желание сделать глубокий вдох. Лечения требуют часто возникающие систолы, так как они ведут к мерцанию предсердий и желудочков;
Блокады сердца – проявляются замедлением или полным прекращением передачи электрического импульса по проводящей системе сердца. У больного замедляется сердечный ритм, он падает в обморок из-за того, что мозг недостаточно снабжается кровью, возникают судороги, диагностируется сердечная недостаточность. Прогноз – при внутрижелудочковой (полной поперечной) блокаде возможна внезапная смерть.
Узнайте больше: Что такое аритмия? Причины и виды
Ишемическая болезнь сердца
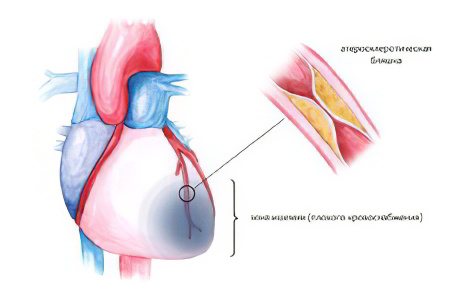
При этом тяжёлом сердечном заболевании, в основе которого лежит нарушение кровоснабжение сердечной мышцы, возникает инфаркт миокарда, стенокардия и кардиосклероз.
Инфаркт миокарда – острое нарушение кровоснабжения сердечной мышцы, в результате которого возникает очаговый некроз её участков. Вследствие омертвения части миокарда нарушается сократительная способность сердца. Инфаркт возникает из-за тромбоза артерий, питающих сердце кровью, закупорки сосудов атеросклеротическими бляшками. Острый период инфаркта характеризуется очень сильной загрудинной болью, интенсивность которой не купируется Нитроглицерином. Дополнительно ощущается боль под ложечкой, приступ удушья, гипертермия, повышение АД, частый пульс. Прогноз – больной может погибнуть от кардиогенного шока или сердечной недостаточности. Экстренная помощь до приезда «скорой помощи» – приём обезболивающих, Аспирина и больших доз Нитроглицерина.
Стенокардия («грудная жаба») – проявляется как внезапная боль за грудиной из-за недостаточного кровоснабжения миокарда. Основная причина стенокардии – атеросклероз коронарных артерий. Боль при стенокардии приступообразная, имеет чёткие границы появления и затихания, почти сразу же купируется Нитроглицерином. Фактор, провоцирующий приступ – стресс или физическое перенапряжение. Сжимающая и давящая боль возникает за грудиной, отдаёт в шею, нижнюю челюсть, левую руку или лопатку, может быть похожа на изжогу. Дополнительно наблюдается повышение АД, появляется испарина, кожа становится бледной. Если диагностируется стенокардия покоя, к этим симптомам присоединяется удушье, ощущение острой нехватки воздуха. Приступ стенокардии, длящийся дольше 30 минут – подозрение на инфаркт миокарда. Первая помощь – Нитроглицерин под язык двукратно с перерывом в 2-3 минуты, сопровождаемый приёмом Корвалола или Валидола для подавления головной боли, затем следует вызвать кардиологическую «скорую помощь».
Кардиосклероз – поражение миокарда и сердечных клапанов рубцовой тканью, образующейся в результате атеросклероза, перенесённого ревматизма, миокардита. Симптомы – аритмия и нарушения проводимости. Прогноз – образование аневризмы, формирование хронической сердечной недостаточности и пороков сердца.
Узнайте больше: Ишемия сердца
Миокардит, перикардит, эндокардит
Эту группу заболеваний характеризуют воспалительные процессы в тканях миокарда, вызванные патогенными микроорганизмами. Дополняют их негативное влияние аллергические реакции и аутоиммунные процессы образования антител к тканям собственного организма.
Виды воспалительных заболеваний сердца:
Инфекционно-аллергическая форма миокардитов – возникает после инфекционного заболевания или во время него. Симптомы: общее недомогание, нарушения сердечного ритма, боль в области сердца, одышка, суставные боли, незначительное повышение температуры. Спустя несколько дней явления миокардита увеличиваются и нарастают. Формируется сердечная недостаточность: синюшность кожных покровов, отёки ног и живота, сильная одышка, увеличение печени;
Ревматические, аутоиммунные, радиационные миокардиты – различают острые и хронические формы, проявляющиеся следующими симптомами интоксикации: быстрая утомляемость, гипертермия, кожная сыпь, тошнота и рвота. При несвоевременном обращении к врачу появляется деформация пальцев в виде барабанных палочек, а также деформация ногтей в виде выпуклых часовых стекол.
Эндокардиты – воспаления эндокарда, то есть внутренней оболочки сердца, покрывающей клапанный аппарат.
Перикардиты– воспаления оболочки, покрывающей сердце снаружи (околосердечной сумки).
Подобные проявления требуют незамедлительного обращения к врачу, соблюдения постельного режима. Кардиолог назначит противовоспалительные препараты (Ибупрофен, Диклофенак, Индометацин), глюкокортикостероиды (Преднизолон), мочегонные и антиаритмические препараты. Прогноз развития кардитов – полное излечение при своевременно начатой терапии.
Узнайте больше: Миокардит – симптомы и лечение
Порок сердца
К этим заболеваниям относят дисфункции и отклонения в строении клапанного аппарата: стеноз (неспособность полноценно открывать клапаны), недостаточность (неспособность полноценно смыкать клапаны), сочетание стеноза и недостаточности (комбинированный порок сердца). Если дефект не является врождённым, он возникает вследствие ревматизма, атеросклероза, сифилиса, септического эндокардита, травмы органа.
Виды пороков сердца:
Порок митрального клапана (стеноз и недостаточность) – определяются при прослушивании сердца кардиологом, характеризуется появлением у больных яркого румянца и алого оттенка губ. Дополнительно диагностируются одышка, сердцебиение, отёки конечностей, увеличение печени;
Порок аортального клапана (стеноз и недостаточность) – на 1-й и 2-й стадии болезни жалобы отсутствуют, на 3-й стадии диагностируется стенокардия, головокружение и снижение ясности зрения. На 4-й стадии даже самая незначительная нагрузка приводит к нарушениям мозгового и сердечного кровообращения: аритмия, одышка, сердечная астма;
Недостаточность аортального клапана – на 1-й и 2-й стадиях жалобы отсутствуют, на 3-й стадии порока диагностируется стенокардия, пульсация артерий головы, сонной артерии, брюшной аорты, которая видна невооружённым глазом. На 4-й стадии проявляется ярко выраженная сердечная недостаточность, аритмия. На 5-й стадии симптомы болезни ещё более усиливаются;
Порок трёхстворчатого клапана – можно диагностировать по пульсации шейных вен, увеличению печени, отёкам руки и ног. Существует прямая зависимость – чем сильнее пульсация вен, тем боле выражена клапанная недостаточность. Стеноз клапана не даёт выраженной пульсации.
Узнайте больше: Причины и симптомы порока сердца
Сердечно-сосудистая недостаточность
Под этим общим термином подразумеваются заболевания, приводящие к тому, что сердце не в состоянии обеспечивать нормальное перекачивание крови. Сердечно-сосудистая недостаточность бывает острая и хроническая.
Виды острой сердечной недостаточности:
Сердечная астма – следствие кардиосклероза, гипертонии, инфаркта миокарда, аортального порока сердца. Основа патологии – застой крови в лёгких, так как левый желудочек не может обеспечить нормальный кровоток в малом круге кровообращения. В сосудах лёгких кровь накапливается, застаивается, её жидкая фракция пропотевает в лёгочные ткани. Стенки бронхиол вследствие этого утолщаются, их сосуды сужаются, воздух проникает все хуже. Яркие симптомы сердечной астмы: кашель, называемый «сердечным», свистящее дыхание, одышка, страх смерти, синие губы и кожа. Учащённое сердцебиение и повышенное АД дополняют общую картину. Первая помощь – придать больному полусидячее положение, под язык положить Нитроглицерин, дать Корвалол, обеспечить горячие ножные ванны. До приезда «скорой помощи» для облегчения работы сердца можно на 15-20 минут наложить на бедра резиновые жгуты, постаравшись прижать ими не артерии, а вены. Прогноз – при отсутствии эффекта от реанимационных процедур возникает отёк лёгких;
Отёк лёгких – неоказание вовремя необходимой помощи при сердечной астме приводит к тому, что жидкая фракция крови пропотевает не только в бронхи, но и в альвеолы и накапливается в них. Воздух, который всё-таки в небольшом количестве проникает в переполненные жидкостью лёгкие, взбивает эту жидкость в лёгочных пузырьках в пену. Симптомы отёка лёгких: мучительное удушье, розовая пена, выступающая изо рта и из носа, клокочущее дыхание, учащённое сердцебиение. У возбуждённого больного возникает страх смерти, он покрывается холодным, липким потом. Повышенное артериальное давление резко снижается по мере развития ситуации. Первая помощь должна оказываться стремительно – больного размещают полулежа, делают ему горячую ножную ванну, на ноги накладывают жгуты, под язык помещают 1-2 таблетки Нитроглицерина. Внутривенно или перорально вводят 2-4 мл Лазикса или Фуросемида. Больному нужен свежий воздух, ему облегчают до максимума тугую одежду, открывают окна. До купирования приступа отёка лёгких транспортировка в стационар такого больного невозможна;
Правожелудочковая недостаточность – развивается вследствие некорректного переливания крови и её заменителей, заболеваний лёгких (астмы, пневмонии, пневмоторакса), а также на фоне тромбоэмболии лёгочной артерии. Происходит перегрузка правых отделов сердца, возникает спазм малого круга кровообращения. Образовавшийся вследствие этого застой крови ослабляет функционирование правого желудочка. Симптомы: одышка, падение артериального давления, синюшность губ и кожи лица, сильное набухание вен на шее;
Тромбоэмболия – к вышеперечисленным симптомам присоединяется сильная боль за грудиной, отхаркивание крови во время кашля. Патология возникает вследствие попадания тромба в сосуды лёгочной артерии. Прогноз – закупорка приводит к летальному исходу. При этом состоянии нужна срочная тромборассасывающая терапия, введение тромболитиков (Эуфиллина, Лазикса, Строфантина) до приезда «скорой помощи». Больной в это время должен находиться в полулежачем положении;
Коллапс – состояние возникает при резком расширении сосудов и снижении объёма циркулирующей крови. Причины коллапса: передозировка Нитроглицерина или средств, понижающих артериальное давление, отравления, последствия отдельных инфекций, вегетососудистая дистония. Симптомы – внезапная слабость и головокружение, одышка, резкое снижение артериального давления, запустевание вен, жажда и озноб. Кожа больного становится бледной и холодной на ощупь, может произойти потеря сознания. Помощь до приезда «неотложной помощи» – поднять ноги выше головы, чтобы обеспечить мозг кровью, тело укрыть, дать выпить горячего крепкого кофе для скорейшего подъёма АД.
Узнайте больше: Сердечная недостаточность – причины и симптомы
Гипертония

Истинная причина развития гипертонии до конца не выяснена. Её появление провоцируют психические травмы, ожирение, склонность к солёной пище, наследственная предрасположенность.
Стадии гипертонии:
На первой стадии давление поднимается до значений 160-180 мм рт. ст. на 95-105 мм рт. ст. Подъем давления характерен для смены климата, физической или эмоциональной нагрузки, перемен погоды, включения в рацион острых блюд. Дополнительные симптомы: головные боли, шум в ушах, бессонница, головокружение. На этой стадии не возникает изменений в работе сердца и нарушений функции почек;
На второй стадии показатели давления повышаются до 200 на 115 мм рт. ст. Во время отдыха оно не опускается до нормы, оставаясь несколько повышенным. Появляются изменения левого желудочка (гипертрофия), снижение почечного кровотока, спазмы сосудов головного мозга;
На третьей стадии давление повышается до значений 280-300 мм рт. ст. на 120-130 мм рт. ст. В этот период не исключены инсульты, приступы стенокардии, гипертонический криз, инфаркт миокарда, отёк лёгких, поражения сетчатки глаза.
Если на первой стадии гипертонической болезни достаточно пересмотреть образ жизни и рацион, чтобы показатели артериального давления вернулись к норме, то вторую и третью стадии нужно лечить фармацевтическими препаратами по назначению врача.
Узнайте больше: Гипертония – причины, симптомы, стадии и диагностика
Диагностика болезней сердца
По данным медицинской статистики около 60% случаев преждевременной смерти приходится на долю сердечно-сосудистых заболеваний. Диагностическое исследование состояния сердечной мышцы и её функционирования поможет вовремя поставить правильный диагноз и начать лечение.
Распространённые методы диагностики:
Электрокардиограмма (ЭКГ) – фиксация электрических импульсов, исходящих от тела обследуемого. Проводится при помощи электрокардиографа. Оценить результаты ЭКГ в состоянии только специалист. Он сможет выявить аритмию, отсутствие или снижение проводимости, ишемическую болезнь, инфаркт миокарда;
УЗИ сердца или эхокардиография – высокоинформативное исследование, позволяющее оценить в комплексе сердечно-сосудистую систему, выявить признаки атеросклероза, увидеть тромбы, проследить кровоток. Больным, перенёсшим инфаркт, ЭхоКГ проводят регулярно. Процедура помогает вовремя обнаружить пороки сердца, аневризму аорты и желудочков, онкологические процессы. С помощью УЗИ сердца можно измерить толщину стенок сердечной мышцы и перикарда, проконтролировать деятельность сердечных клапанов;
Магнитно-резонансная томография – помогает определить источник шума в сердце, найти участок некроза миокарда, выявить сосудистую дисфункцию;
Сцинтиграфия сердечной мышцы – проводится при помощи контрастного вещества, которое после попадания в кровь помогает оценить особенности кровотока;
Кардиомониторинг по Холтеру – наблюдение за суточными изменениями в работе сердца и сосудов при помощи мобильного устройства, крепящегося на поясе обследуемого. Оно помогает установить причину нарушения сердечного ритма и болей в груди.
Пройти подобные исследования можно по собственной инициативе, но правильно интерпретировать их результаты сможет только квалифицированный специалист-кардиолог.
Профилактика заболеваний сердца

Основные факторы, провоцирующие возникновение сердечных патологий:
Малоподвижный образ жизни;
Курение и злоупотребление алкоголем;
Переизбыток в рационе тугоплавких животных жиров, соли;
Длительное психоэмоциональное перенапряжение;
Чтобы устранить риск возникновения заболеваний сердца и сосудов, кардиологи предлагают в повседневной жизни придерживаться простых правил:
Соблюдать принципы здорового питания, уменьшить количество жиров в рационе и увеличить количество клетчатки;
Отказаться от курения, не злоупотреблять алкоголем;
Ограничивать время, проведённое без движения, чаще заниматься физкультурой на свежем воздухе;
Высыпаться, избегать стрессов, относиться с юмором к сложным ситуациям;
Использовать минимум соли в процессе приготовления пищи;
Пополнять запасы калия и магния в организме приёмом комплекса микроэлементов;
Знать половозрастные нормы сахара крови, артериального давления, индекса массы тела и стремиться к таким показателям.
Если появились предпосылки к развитию патологий сердца и сосудов, следует незамедлительно устранить факторы риска, не допуская возникновения серьёзных заболеваний.
[Видео] Доктор Берг — Профилактика сердечных заболеваний. Как избежать сердечного приступа:
[Видео] Доктор Берг — Самый важный витамин для сердца:
Подробнее: Витамин Е + продукты-рекордсмены
Какой врач лечит заболевания сердца?
При появлении одышки, загрудинной боли, отёчности, учащения или урежения сердцебиения, значительного и систематического повышения артериального давления следует проверить состояние своего сердца и сосудов. Для обследования и возможного лечения нужно обращаться к кардиологу. Этот врач лечит заболевания сердечно-сосудистой системы и проводит последующую реабилитацию.
В случае необходимости катетеризации или ангиопластики сосудов сердца может потребоваться помощь сосудистого хирурга. Лечение аритмий проходит под руководством электрофизиолога. Он сможет всестороннее исследовать причины нарушения сердечного ритма, внедрить дефибриллятор, провести абляцию аритмии. Операции на открытом сердце проводятся врачом узкой специализации – кардиохирургом.
Ответы на популярные вопросы
При каких заболеваниях сердца дают инвалидность?

Подход к присвоению группы инвалидности в случае кардиопатологии в последнее время изменился.
Теперь её дают при наличии комплекса симптомов:
Значительное стойкое нарушение функционирования органов и систем, происходящее из-за сердечного заболевания и его последствий;
Нарушение возможности трудиться, осуществлять самообслуживание и непрофессиональную деятельность (имеется в виду способность общаться, учиться, передвигаться, ориентироваться в пространстве);
Необходимость в мерах социальной защиты.
Для назначения инвалидности требуется сочетание этих признаков, значительное ограничение трудоспособности. Один раз в 1-2 года проводится переосвидетельствование, так как состояние здоровья больных-сердечников может измениться к лучшему.
В основном на инвалидность могут претендовать больные со следующими заболеваниями:
Состояние после инфаркта миокарда;
3 степень артериальной гипертензии с поражением органов;
Пороки сердца;
Тяжелая сердечная недостаточность.
Может ли ЭКГ не показать заболевания сердца?
Такой распространённый метод диагностики сердечно-сосудистых патологий, как электрокардиография, в состоянии показать активность тканей сердца и дать возможность провести исследование его ритма.
Однако ЭКГ не может информативно определить:
Пороки сердца;
Скорость и направление кровотока в его клапанах;
Чрезмерную или недостаточную активность сердечной мышцы (признак инфаркта миокарда);
Имеется ли в перикарде (сердечной сумке) скопление жидкости;
Есть ли в аорте признаки атеросклероза.
Можно ли при заболевании сердца употреблять алкоголь?
Ответ категорически отрицательный.
При сердечных патологиях употребление даже небольших доз алкоголя приводит к следующим последствиям:
Повышение артериального давления;
Снижение эффекта от препаратов, купирующих гипертензию;
Усугубление риска инфаркта у больных с сердечной ишемией;
Повышение вероятности сосудистого коллапса;
Ускоренное развитие атеросклероза из-за способности алкоголя противостоять печени в выработке полезных липидов и утрате свойств внутренней поверхности сосудов противостоять прикреплению бляшек;
Развитие жировой («алкогольной») кардиомиопатии, приводящей к дистрофии миокарда, истончению стенок сердечных камер и потере ими эластичности.
Внимательное отношение к своему здоровью, своевременное обследование, выполнение рекомендаций врача поможет избежать серьёзных патологий сердечно-сосудистой системы и их фатальных осложнений. Чтобы не допускать факторов риска, следует придерживаться правил здорового образа жизни, внимательно относиться к себе и своим близким.







