Пятна на теле и ногах: виды, причины появления
Кожа – крупнейший и очень важный орган человеческого тела. Она не только защищает организм от повреждающего воздействия окружающей среды, но и сигнализирует о внутреннем неблагополучии одной из первых. Множество заболеваний и патологий проявляют себя локальным изменением цвета и структуры кожных покровов нижних конечностей – проще говоря, образованием тёмных, светлых, розовых, красных, синих, жёлтых или коричневых пятен с различными вариантами оттенков.
Этот процесс может сопровождаться воспалением, отёком, болью, зудом и шелушением, а может и никак не беспокоить человека. Поэтому разобраться в многообразии симптомов и определить причину высыпаний на ногах бывает очень трудно.
Содержание:
- Почему появляются пятна на теле?
- Виды пятен на ногах
- Темные (черные) пятна
- Светлые (белые) пятна
- Бежевые и коричневые пятна
- Розовые и красные пятна
- Синие и фиолетовые пятна
- Жёлтые и оранжевые пятна
- Пятна на ногах при сахарном диабете
- Пятна на ногах после эпиляции
- Что делать, если пятна на ногах чешутся и шелушатся?
- К какому врачу обращаться при пятнах на ногах?
- Записаться на приём к дерматологу
Мы расскажем, почему возникают такие кожные дефекты, составим список наиболее вероятных диагнозов и коротко распишем основные симптомы, а также для вашего удобства рассортируем высыпания по цветам и приведем фото, как выглядят пятна на ногах при различных патологиях, чтобы вы могли наиболее точно определить причину проблемы. Однако напомним, что самолечение – это не выход, тем более что многие серьёзные болезни проявляются безобидными на первый взгляд пятнышками на коже. Поэтому в конце статьи мы подскажем, к какому именно врачу лучше всего обратиться в зависимости от клинических признаков.
Почему появляются пятна на теле?
Основные причины следующие:
Аллергические реакции;
Укусы насекомых;
Травматические повреждения кожи – ожоги, порезы, расчесы, ношение тесной одежды и обуви;
Инфекционные заболевания грибковой, вирусной, бактериальной, паразитарной этиологии – микозы, лишаи, пиодермии и прочие дерматозы;
Врождённые или приобретённые дефекты пигментации кожи;
Сосудистые патологии – варикоз, тромбофлебит, венозный застой, атеросклероз и тромбоз глубоких вен;
Эндокринные заболевания – сахарный диабет, гипотиреоз, дисфункции коры надпочечников или половых желёз;
Тяжелые патологии внутренних органов – гепатит, цирроз печени, эндокардит;
Злокачественные и доброкачественные новообразования кожных покровов;
Болезни крови – тромбоцитопения, идиопатическая пурпура;
Системные аутоиммунные заболевания – склеродермия, васкулит, красная волчанка;
Венерические болезни, СПИД;
Отравление организма, работа на вредных производствах;
Неполноценное питание, авитаминоз;
Частые стрессы.
Заметив у себя на ноге подозрительное пятно или сыпь, необходимо в первую очередь подумать, чем это может быть вызвано с наибольшей вероятностью: например, укусом насекомых, если вы недавно были на природе, или аллергией, если вы приобрели новые брюки из синтетической ткани или постирали вещи другим порошком, и так далее. Если очевидного ответа нет, обратите внимание на дополнительные симптомы и характер высыпаний: имеется ли зуд, боль, нагноение, и шелушение, распространяется ли сыпь дальше, присутствует ли она где-либо ещё.
Когда появление пятен на ногах сочетается с ухудшением общего самочувствия, повышением температуры, увеличением лимфатических узлов, болями и неприятными ощущениями в ногах или других частях тела, необходимо срочно обращаться к врачу!
Виды пятен на теле
Под термином «пятно» мы будем подразумевать весь спектр возможных дерматологических проявлений, начиная от маленьких точек, заканчивая обширными областями кожи с изменённой структурой и окраской. Рассмотрим также сыпь на ногах, которая бывает нескольких видов: папула (возвышающийся округлый участок), пустула (пузырек с гнойным содержимым) и везикула (мешочек с экссудатом). Пятна могут иметь вид кровоподтёков и сосудистых звездочек, шелушащихся бляшек с чёткими очертаниями, покраснений без резкого перехода, полностью обесцвеченных или очень тёмных участков неправильной формы – все их мы будем обсуждать, приводить фото-примеры и перечислять симптомы.
Итак, по этиологии пятна на ногах делятся на следующие категории:
Пигментные – возникают из-за недостаточного или избыточного производства пигмента меланина, отвечающего за цвет кожных покровов. Подобные дефекты бывают врождёнными, как, например, родинки, а бывают и приобретёнными, причём, не всегда можно установить точную причину болезни, как в случае с витилиго. Гиперпигментированные участки кожи часто появляются на месте травмы, под воздействием ультрафиолета, колебаний гормонального фона или просто от старости. Белые, бежевые, коричневые, темные и чёрные пятна на ногах пигментного происхождения – одни из самых безобидных, поскольку это исключительно косметический дефект. Однако в редких случаях родинки могут перерождаться в злокачественную опухоль;
Воспалительные – представляют собой реакцию организма на травматическое повреждение, воздействие аллергена или токсина, патологическую деятельность инфекционных возбудителей. Кожные проявления этой группы обычно окрашены в цвета от розового до алого и тёмно-красного, встречаются жёлтые и оранжевые высыпания. Такие оттенки объясняются притоком крови к больному месту, разрушением тканей на клеточном уровне. Пятна воспалительной природы часто характеризуются отёком, местным повышением температуры тела, болью, жжением, зудом, нагноением и шелушением, что доставляет человеку серьёзные неудобства. Следует учитывать, что болезнь, сопровождаемая подобной сыпью, может быть очень заразной;
Сосудистые – являются результатом близкого расположения, временного или постоянного расширения просвета сосудов, а также их разрастания, извития и формирования узлов. К этой же категории можно отнести застойные явления – тромбоз и атеросклероз сосудов нижних конечностей, когда кровоток замедляется или прекращается из-за внутреннего препятствия. Сосудистые пятна на ногах, как правило, окрашены в оттенки красно-синей гаммы: фиолетовой, лиловый, бордовый. Варикозные узлы не только некрасиво выглядят, но также болят и чешутся. Сосудистые сеточки и звездочки на ногах представляют собой безболезненный, но крайне неприятный и часто встречающийся кожный дефект, особенно среди женщин зрелого возраста. Кроме того, варикозная болезнь сопровождается быстрой утомляемостью и тяжестью в ногах, что существенно снижает качество жизни;
Геморрагические – выступают результатом повреждения сосудов и излития крови в мягкие ткани, подкожно-жировую клетчатку и верхний слой эпидермиса. Самый часто встречающийся тип геморрагического дефекта – банальный синяк или гематома в результате травмы. Но бывают и более сложные патологии, обусловленные хрупкостью сосудов, аутоиммунным воспалением соединительных тканей, нарушением свёртываемости крови, недостатком тромбоцитов – например, геморрагический васкулит или идиопатическая пурпура. Диагностировать такие болезни очень сложно, они сопровождаются массой других разрозненных симптомов и зачастую имеют необъяснимую природу. Цвет пятен этой категории тёмно-красный, синий, фиолетовый, а на финальной стадии иногда жёлтый или даже зелёный.
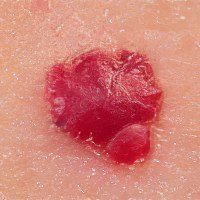
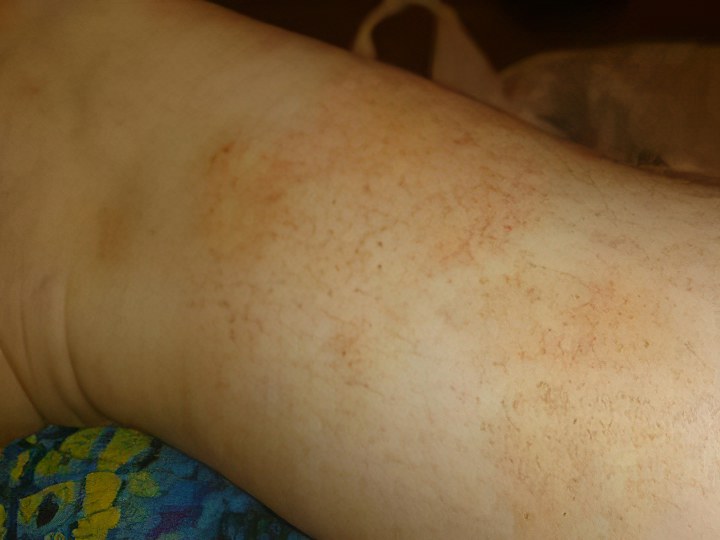
Темные (черные) пятна
Большинство кожных дефектов такого оттенка обусловлены избыточным скоплением меланина, однако бывают случаи, когда пятно носит сосудистый или даже онкологический характер. Нужно внимательно следить за поведением подобных дерматологических проявлений – не увеличиваются ли они в размерах, не темнеют ли ещё больше, не захватывают ли новые площади кожи, не сопровождаются ли ухудшением общего самочувствия. Рассмотрим наиболее часто встречающиеся диагнозы.
Поствоспалительная гиперпигментация
ПВГ – едва ли не самое распространённое объяснение пятен на коже ног. Любые повреждения, особенно серьёзные – ожоги, раны, язвы, долго не заживающие и зудящие прыщи, укусы насекомых – могут после заживления какое-то время напоминать о себе темным пятном. Это объясняется тем, что клетки-меланоциты, находящиеся на таком участке кожи, более интенсивно продуцируют меланин, пытаясь дополнительно «защитить» больное место.
Поствоспалительная гиперпигментация не доставляет никаких неудобств, помимо косметического дефекта, который самостоятельно проходит спустя несколько месяцев, иногда лет.
Ускорить этот процесс можно специальными салонными процедурами, кремами с осветляющим эффектом или народными средствами. В 2018 году опубликован систематический обзор клинических исследований, в которых использовались натуральные продукты для лечения тёмных пятен на коже: ниацинамид (форма витамина B-3), сою, экстракт солодки и шелковицу. Эти натуральные методы лечения показали многообещающие результаты в облегчении гиперпигментации. [1]
Результаты небольшого исследования 2017 года показывают, что нанесение геля алоэ вера на кожу может помочь уменьшить меланодермию во время беременности, через 5 недель. [2]
Американское общество дерматологической хирургии не рекомендует применять лимонный сок, а также абразивные скрабы, поскольку эти методы могут ухудшить состояние вашей кожи. Более того, нет исследований, подтверждающих, что эти методы работают. [3]
Гораздо проще не допускать возникновения ПВГ, то есть соблюдать меры предосторожности, а если проблема возникла, качественно лечить повреждения кожи и стараться не расчесывать их.
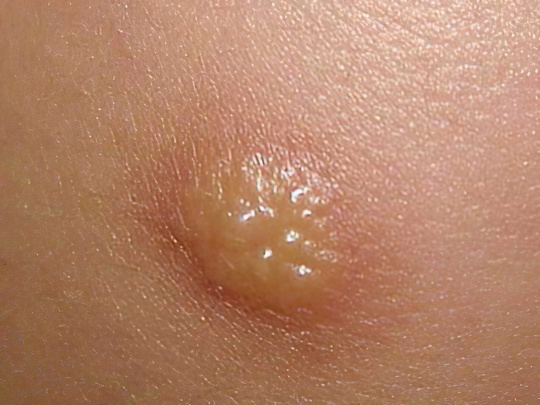
Бородавки
Подошвенные бородавки на зрелых стадиях своего развития приобретают тёмный или даже чёрный цвет. Это объясняется тем, что человек постоянно давит всей тяжестью своего тела на больную стопу во время ходьбы, капилляры внутри дефекта лопаются и закрываются тромбами. Вызываются подошвенные бородавки, как и любые другие, вирусом папилломы человека, носителями которого являются около 70% людей. Поэтому встречаются подобные кожные поражения весьма часто. Как правило, они манифестируют в возрасте 20-30 лет, у молодых людей, ведущих активный образ жизни, носящих красивую, но тесную обувь, посещающих общественные места, где можно заразиться ВПЧ – сауны, фитнес клубы, бассейны.
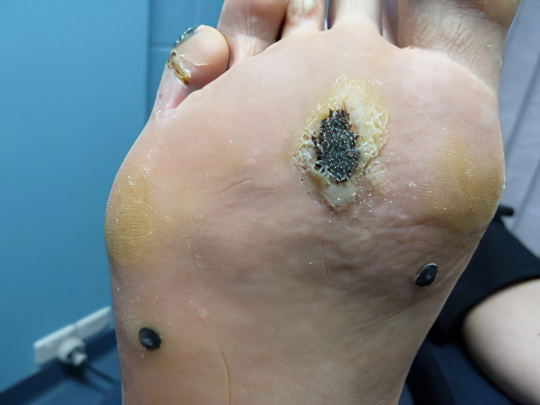
Отличить бородавку от прочих пятен на ногах достаточно просто: вначале образуется светлая округлая бляшка диаметром 0,5-3 см, она постепенно твёрдеет, роговеет и возвышается над поверхностью кожи, становится желтой, затем темнеет. Существует понятие «материнской» бородавки, которая появляется первой, а вокруг неё со временем образуются другие или даже сливаются с ней в единое большое пятно неправильной формы. Подошвенные бородавки доставляют серьёзный дискомфорт, но при этом болят не они сами, а окружающие ткани, подвергаемые постоянному давлению и травматизации. Такие кожные дефекты в половине случаев исчезают сами, однако лучше обратиться к дерматологу и удалить их.
Подробнее: Подошвенные бородавки
Токсический ретикулярный меланоз
Это заболевание развивается преимущественно у людей, занятых в нефтеперерабатывающих и угледобывающих отраслях, либо работающих на других потенциально вредных производствах. Почти у всех пациентов также имеется повышенная чувствительность к солнечному свету и проблемы с органами ЖКТ, из-за чего затрудняется эвакуация токсинов из организма. Болезнь начинается с появления обширных красных пятен на открытых участках тела: лице, плечах, руках, ногах. Затем возникает сетчатая или диффузная серо-коричневая пигментация, нередко дополнительно развивается фолликулярный кератоз – устья волосяных фолликулов забиваются ороговевшим эпидермисом, из-за чего больные места покрываются точечными темными бугорками.
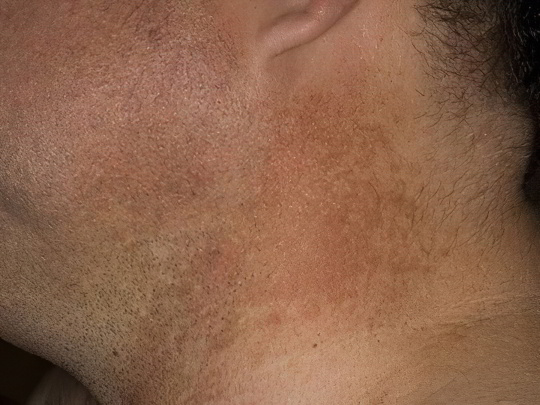
Отличить токсический ретикулярный меланоз от других возможных диагнозов можно по нескольким признакам: темные пятна присутствуют не только на ногах, они не болят и не чешутся, но быстро распространяются по всему телу и шелушатся. Кожа становится сухой, истонченной и местами сморщенной, общее самочувствие нарушается: слабость, головокружение, иногда тошнота, потеря веса и аппетита. Лечение симптоматическое: витаминотерапия, детоксикационные процедуры, увлажняющие и смягчающие мази. Главное, что необходимо сделать – как можно быстрее устранить источник токсического поражения организма. В этом случае прогноз заболевания благоприятный.
Пойкилодермия
Это комплекс дистрофических и атрофических изменений кожных покровов, не имеющий ясной этиологии и бывающий как врождённым, так и приобретённым. У больных людей истончается кожа, под ней неравномерно скапливается меланин, наружу проглядывают капилляры. Внешне пойкилодермия выглядит, как обширная мелкосетчатая гиперпигментация, иногда в сочетании с сосудистыми звездочками. Темные серо-коричневые пятнышки покрывают нижнюю часть лица, шею, конечности, ягодицы, паховую область.
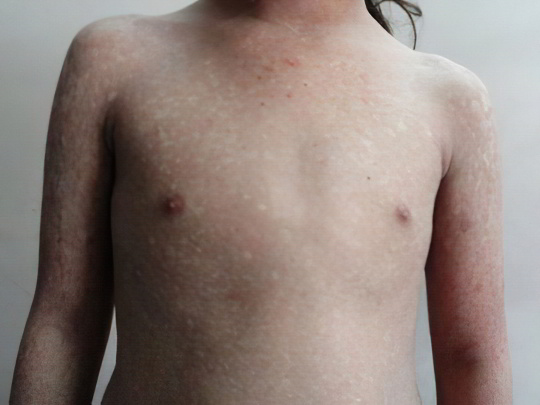
Пойкилодермия может также выступать частью симптомокомплекса некоторых генетических заболеваний, например, синдромов Томсона или Блума. Но тогда мелкие темные пятна на коже будут наблюдаться почти с рождения и сопровождаться дополнительными патологическими признаками – дистрофией зубов и волос, недоразвитием скелета. Если подобные сетчатые высыпания появились на теле и ногах в зрелом возрасте, их лечат фотозащитными средствами, витаминами и гормонами.
Меланоз Дюбрея
Предраковый меланоз Дюбрея, или злокачественное лентиго, или меланоцитарная дисплазия – это тёмно-коричневое или черное пятно неправильной формы, часто неравномерно окрашенное, диаметром от 2 до 6 см, более грубое и плотное в сравнении с окружающими тканями. Образуются подобные пятна на ногах, руках, груди, но особенно часто – на лице. Большинство пациентов – женщины в возрасте постменопаузы. Считается, что дополнительным фактором риска выступает светлый тон кожи и повышенная фотосенсибилизация.
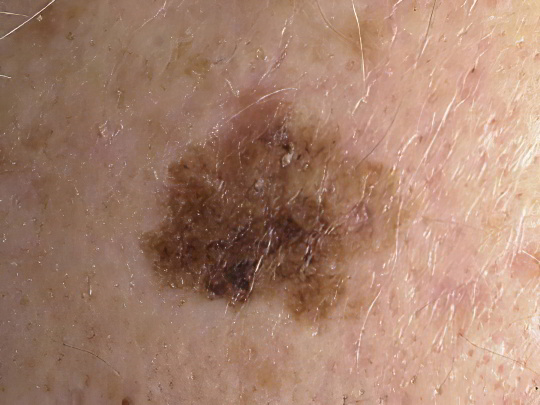
Наибольшую трудность представляет дифференциальная диагностика меланоза Дюбрея от старческой кератомы и меланомы (рака кожи), особенно если учесть тот факт, что в 40% случаев образование всё равно малигнизируется. Поэтому, если вы обнаружили у себя тёмное пятно на ноге или в другом месте, которое похоже на кляксу, ничем вас не беспокоит (не болит, не чешется, не шелушится) – как можно скорее обращайтесь к врачу, не гадайте, что это за напасть, и не ждите, пока пятно начнёт увеличиваться до угрожающих размеров. Лечение меланоза Дюбрея исключительно хирургическое.
Невус Беккера
Патология иначе называется меланозом Беккера или пигментной волосяной гемартомой. Развивается у мужчин в пять раз чаще, чем у женщин. Манифестирует обычно в возрасте 25-30 лет. На туловище, плечах, спине или конечностях появляется коричневое пятно неправильной формы, площадь которого варьируется в пределах от 10 до 50 квадратных сантиметров. По мере развития заболевания поражённая область темнеет и в 60% случаев покрывается густыми волосами.
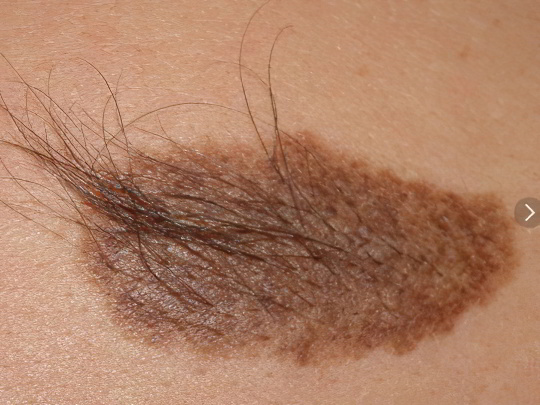
Сформировавшийся невус Беккера существует в неизменном виде на протяжении всей дальнейшей жизни человека. Вылечить это кожное образование терапевтическими методами никак невозможно, помогут только инвазивные косметологические процедуры – лазерная шлифовка, дермабразия. После подобной обработки кожа некоторое время будет красной и болезненной. Сам по себе меланоз Беккера не опасен для здоровья, не вызывает никакого неудобства, кроме косметического дефекта, и не перерождается в рак.
Подробнее: Невус кожи
Чёрный акантоз
Эта патология характеризуется появлением тёмно-бурых и чёрных пятен в местах естественных складок кожи: под коленями, в локтевых сгибах, на затылке и шее, в подмышечных впадинах и в паху. Причины развития чёрного акантоза многочисленны: это наследственность, ожирение, эндокринные патологии (гипотиреоз, поликистоз яичников, акромегалия, гипогонадизм, болезнь Кушинга, сахарный диабет второго типа и многие другие). Акантоз, как правило, впервые проявляется в молодом возрасте – до 40 лет.
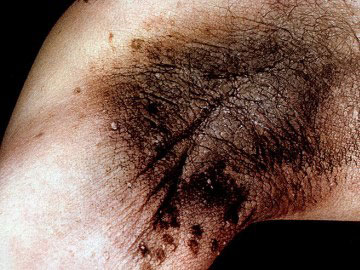
Внешне такие темные пятна на ногах под коленями напоминают грязные полосы – хочется потереть их и смыть. Кожа на поражённых участках более грубая и сухая, она редко чешется, но может шелушиться, а также иногда покрывается мелкой папилломатозной сыпью. Если чёрный акантоз связан с избыточным весом и постоянным трением, то пятна могут самостоятельно исчезнуть, когда человек похудеет. Лечение акантоза симптоматическое и гормональное.
Фолликулярный кератоз
В народе эта болезнь называется «цыпки». Суть патогенеза в том, что эпителиальные клетки заполняются кератином до своего созревания, старый роговой слой не отторгается, а забивает устья волосяных фолликулов, в результате чего волоски на теле не могут вырасти наружу и сворачиваются в узелок. На месте этих узелков потом остаются мелкие темные пятна, на ногах особенно часто, но цыпки бывают и на руках, и на спине, и даже на лице.
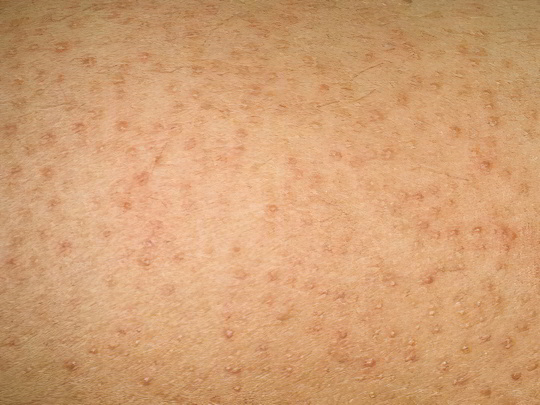
Фолликулярный кератоз обычно развивается в подростковом возрасте. Считается, что к нему есть наследственная предрасположенность. Однако заболевание может быть спровоцировано широким кругом факторов, включая инфекции, травмы, гормональные проблемы и авитаминоз. Темные пятна на ногах и других частях тела, вызванные фолликулярным кератозом, представляют собой исключительно косметический дефект и не несут никакой опасности. Однако иногда цыпки сопровождаются зудом и шелушением, справиться с которым помогают лечебные мази.
Кератома
Это доброкачественное кожное новообразование, которое возникает из-за скопления кератина в роговом слое эпидермиса. Существует несколько видов подобных опухолей, самой распространённой является сенильная или попросту старческая кератома. Она выглядит как тёмно-коричневое, бурое или черное выпуклое пятно на ноге, руке, голове, в ушной раковине – то есть на открытых участках тела, регулярно подвергаемых солнечному облучению. Помимо ультрафиолета и возрастных изменений, к причинам возникновения кератом врачи причисляют гормональные сбои, наследственную предрасположенность, повреждение кожи химикатами.
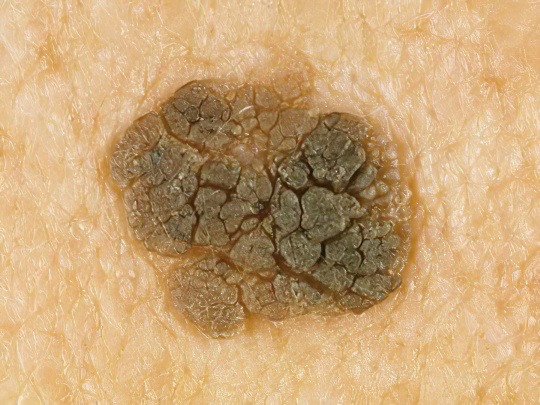
Кератома представляет собой бугристый нарост округлой или неправильной формы с мягкой, чешуйчатой структурой и диаметром от 3-5 мм до 6 см. Опухоль может быть немного болезненной, с неё при малейшем повреждении слезают верхние слои, что нередко приводит к кровотечению. В случае проникновения болезнетворных микроорганизмов такое пятно на ноге может воспаляться и гноиться. Некоторые типы кератом (фолликулярная, себорейная, ангиокератома) безобидны в плане риска малигнизации, но вот солнечная, которая появляется преимущественно на лице и сначала выглядит, как шелушащаяся ярко-розовая бляшка с чёткими краями, может спонтанно переродиться в злокачественную опухоль, о которой читайте далее.
Меланома
Эта злокачественная опухоль ранее именовалась меланобластомой, происходит она из клеток, синтезирующих пигмент меланин, то есть из меланоцитов. Поражает меланома преимущественно кожные покровы, реже – слизистые оболочки и сетчатку глаз. Такая опухоль является одним из наиболее опасных видов рака, потому что стремительно растёт, метастазирует через лимфатическую сеть в другие органы и ткани, часто рецидивирует даже при своевременном обнаружении и удалении.
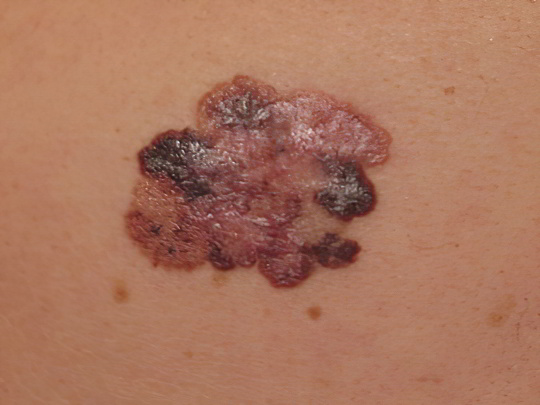
Меланома на ноге выглядит, как небольшое тёмное пятно неправильной формы с округлыми очертаниями и более грубой структурой, нежели окружающие участки кожи. Цвет новообразования варьируется от светло-коричневого и красноватого-коричневого до чёрного, причём пигментация почти всегда неравномерная. Меланома нередко возникает на месте родинки, этому предшествует ощущение болезненности, изменение оттенка кожи, выпадение волос и появление кровоточивости в области дефекта. Если вы обнаружили у себя перечисленные симптомы, как можно скорее обратитесь к врачу!
[Видео] Главный Медицинский Канал - как выглядит МЕЛАНОМА (фото 1-9). Симптомы и признаки:
Светлые (белые) пятна
Подавляющее большинство таких дефектов представляют собой никак не беспокоящие пациента участки гипопигментации, но бывают и светлые пятна, обусловленные дерматозами вирусной или грибковой этиологии. В этом случае поражённые участки кожи очень часто чешутся и шелушатся. Некоторые заболевания, сопровождаемые белыми пятнами на ногах, являются заразными. Давайте ознакомимся с возможными диагнозами.
Рубцы
Начнем с самой распространённой ситуации – с возникновения светлых полос на месте глубоких порезов. Этим рубцы принципиально отличаются от ПВГ. Когда повреждаются самые верхние слои кожи, на этом месте возникает тёмное пятно, которое со временем исчезает. Если же страдают глубокие слои, вплоть до мягких тканей, образуется рубец, который проходит несколько стадий развития. Сначала он ярко-розовый или синюшно-бордовый из-за активного кровоснабжения, а к третьему-четвертому месяцу после получения травмы сосуды отмирают, волокна коллагена выстраиваются в определённом порядке и натягиваются – формируется рубец, который значительно бледнее окружающих участков кожи.
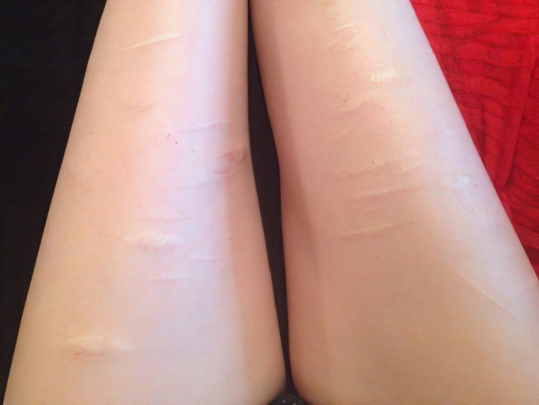
Избавиться от белых пятен на ногах после порезов практически невозможно, особенно если речь идёт и келоидных рубцах – стянутых, болезненных, грубых и выступающих над поверхностью тела. Однако существует масса косметических процедур и мазей, позволяющих размягчить дефект, сгладить его и сделать не таким заметным. Иногда решить проблему помогает только пластическая операция – радикальное иссечение рубца с целью создания на этом месте более аккуратного, тонкого шрама, который со временем практически исчезнет.
Витилиго
Одно из самых загадочных дерматологических заболеваний – причины возникновения витилиго до конца не изучены, предполагается комплекс наследственных, аутоиммунных, токсических, эндокринных и нейротрофических факторов развития болезни. Как правило, светлые пятна на ногах, руках, туловище, а иногда и на лице впервые проявляются в молодом возрасте. Они имеют молочно-белый оттенок, неправильную форму и произвольный размер, могут разрастаться и сливаться вместе, захватывая обширные площади тела, но могут и самостоятельно исчезать.

Пятна при витилиго никак не беспокоят своего обладателя, поскольку это не воспалительная реакция, а результат спонтанного прекращения меланогенеза. Волосы на этих местах тоже обесцвечиваются. Разумеется, заболевание представляет собой серьёзную косметическую проблему, тем более что решить её радикально не представляется возможным. Больные вынуждены маскировать пестрые участки тела с помощью одежды, аксессуаров и тонирующих косметических средств.
Подробнее: Витилиго – причины, стадии, чем опасно, как и чем лечить витилиго?
Лейкодерма
Строго говоря, вышеописанное заболевание витилиго выступает одной из форм лейкодермы, поскольку под этим термином подразумеваются все возможные варианты нарушений меланогенеза, включая генетические, токсические и идиопатические. Обесцвечивание кожных покровов характерно для множества патологий, среди которых инфекции (лишай, сифилис, проказа), аутоиммунные болезни (волчанка, склеродермия), хромосомные аномалии (синдром Вульфа). Крайней степенью лейкодермы выступает альбинизм. Таким образом, гипопигментация может быть как приобретённой, так и врождённой.
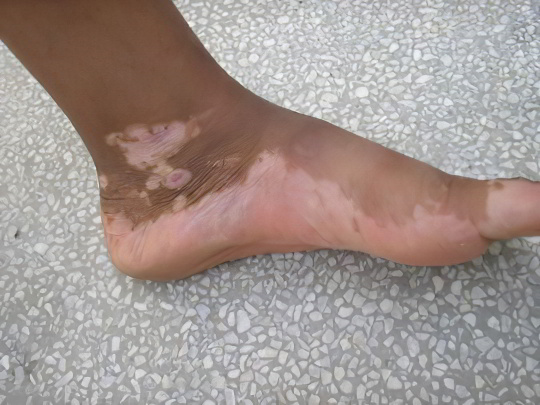
Белые пятна на ногах при лейкодерме, как правило, имеют инфекционную природу – они обусловлены деятельностью грибков, вызывающих лишай. На втором месте по встречаемости располагаются токсические, а на третьем – аутоиммунные причины возникновения обесцвеченных участков на коже. Ниже мы более подробно рассмотрим все формы лишая, поражающие человека, а начнем именно с тех, при которых на ногах и других частях тела появляются светлые пятна.
Простой (белый) лишай
В отличие от большинства других видов, простой лишай не заразен и не доставляет больному человеку мучительных страданий, связанных с зудом. Существует две версии происхождения этого дерматоза: согласно первой, виновником выступает малассезия – грибок, живущий на коже и подавляющий доступ ультрафиолетового излучения к меланоцитам, а вторая версия относит белый лишай к лёгким формам стафило- или стрептодермии. Таким образом, болезнь может возникнуть у любого человека (обычно у ребёнка или подростка), потому что возбудители простого лишая относятся к нормальной условно-патогенной флоре кожных покровов.
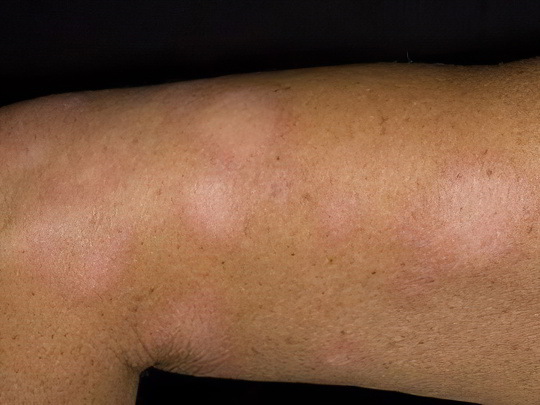
Заболевание характеризуется появлением округлых белесых пятен диаметром от 2-3 мм до 5 см на лице, шее, плечах, руках и ногах, реже – на спине, груди и животе. Пятна имеют слегка размытые границы, их поверхность сухая, наблюдается образование тонких прозрачных чешуек и шелушение, зуд либо умеренный, либо отсутствует. По мере прогрессирования болезни дефекты могут сливаться воедино и образовывать обширные зудящие розово-белые участки. В этом случае назначаются мази с гидрокортизоном, пимекролимусом или кальципотриолом. Рекомендуется также тщательная гигиена, уход за кожей и витаминотерапия.
Отрубевидный (разноцветный) лишай
Этот тип лишая имеет точно установленную грибковую природу. Сначала у человека появляются мелкие темные пятна на ногах, руках, спине, груди, шее, в подмышечных впадинах. Эти пятнышки имеют красновато-коричневый оттенок и чётко очерченные границы. Но парадокс в том, что поражённые области не темнеют на солнце, потому что выделяемая грибком в процессе жизнедеятельности азелаиновая кислота мешает клеткам синтезировать меланин. В итоге со временем пятна становятся светлее здоровых участков кожи, и тело человека начинает выглядеть пестрым, словно посыпанное отрубями, отсюда и название болезни.
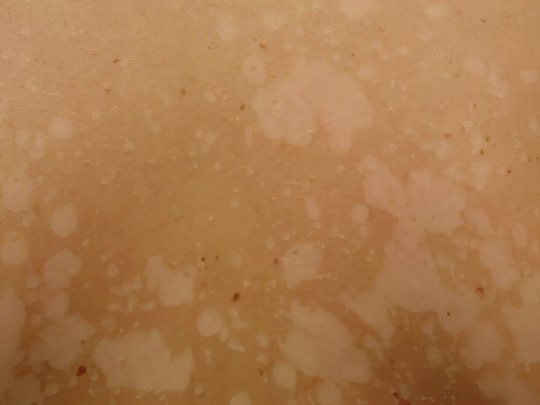
Разноцветный лишай может доставлять пациенту серьёзные неудобства – высыпания чешутся и шелушатся, поражённые области сильно потеют. Однако при этом заболевании страдает только самый верхний, роговой слой эпидермиса, и вылечиться можно достаточно быстро, если помимо местной обработки (мази и шампуни, содержащие кетоконазол, бифоназол или сертаконазол) принимать антимикотики внутрь (флуконазол). Это позволяет дополнительно застраховаться от рецидивов отрубевидного лишая, поскольку препарат задерживается в тканях на несколько месяцев. В процессе лечения очень важно соблюдать личную гигиену, не допускать расчёсывания зудящих участков и занесения дополнительной инфекции.
Сифилис
Это венерическое заболевание, которое вызывают бледные трепонемы. Рассматривать весь патогенез болезни в рамках этого материала не имеет смысла, нас сегодня интересуют пятна на ногах. А они могут являться частью симптоматики вторичного сифилиса. Для него характерны абсолютно безболезненные бело-розовые пятна («сифилитическая розеола»), обвивающие шею («ожерелье Венеры»), а иногда также туловище, бедра и ноги больного.
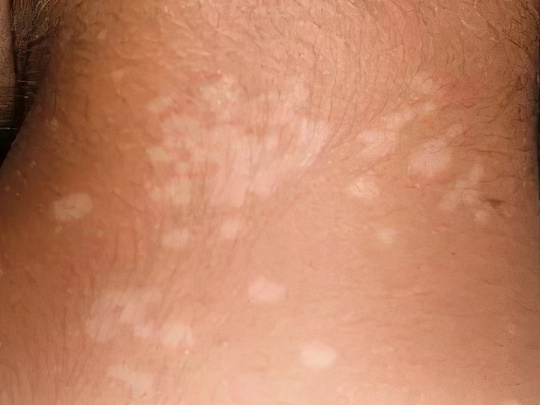
Пятна на коже при вторичном сифилисе не чешутся и не шелушатся. Однако они сопровождаются общим ухудшением самочувствия, лимфаденитом, субфебрильной температурой тела. Если первичная стадия болезни по какой-то причине прошла незамеченной, то на этом этапе необходимо срочно обратиться к венерологу и пройти лечение. Прогноз болезни благоприятный, бледная трепонема всё ещё высокочувствительна даже к обычным пенициллинам.
Подробнее: Сифилис — причины и симптомы
Бежевые и коричневые пятна
Виновником развития кожных дефектов коричневой гаммы почти всегда выступает меланин, точнее, его избыток в разных слоях эпидермиса. Пигментные пятна бывают врождёнными и приобретёнными, среди них есть образования, представляющие потенциальную опасность в плане риска малигнизации. В некоторых случаях коричневые участки возникают на теле из-за системных болезней и дисфункций внутренних органов, поскольку любые патологические процессы в организме негативно отражаются на состоянии кожных покровов. Рассмотрим наиболее вероятные причины появления коричневых пятен на ногах.
Пигментные пятна
К этой категории относятся следующие дефекты:
Родинки
Веснушки
Хлоазмы
Лентиго
Подробнее: Пигментные пятна на лице и теле: причины и лечение
Невусы (родинки)
Представляют собой либо аномально плотное скопление клеток-меланоцитов в глубоких слоях эпидермиса, либо разрастание подкожного сосуда (ангиому). Большинство невусов врождённые, но на первых годах жизни они могут быть настолько маленькими, что остаются незамеченными. В редких случаях дефект занимает обширную площадь, образуя некрасивое родимое пятно, цвет которого широко варьируется: бежевый, розовый, коричневый, бордовый, лиловый, чёрный. Обычно родинки возникают на лице, спине и конечностях, но могут обнаруживаться в самых неожиданных местах, включая слизистые оболочки рта и половых органов. Причины появления невусов наследственные или гормональные, иногда виновато ультрафиолетовое излучение, радиация, травмы или перенесённые вирусные инфекции.
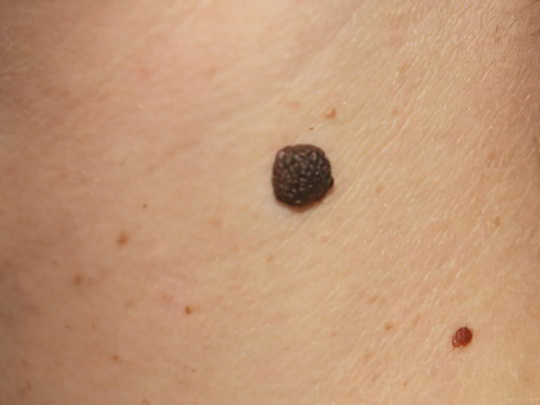
Невусы на ногах, как правило, имеют тёмно-коричневый цвет, диаметр от 1 мм до 3 см, равномерную окраску. Они не отличаются от окружающих тканей по плотности и структуре, но могут возвышаться над поверхностью кожи, образуя мягкие безболезненные наросты. Родинки не болят, не чешутся и не шелушатся. Если вы заметили, что коричневое пятно на ноге, которое вы привыкли считать безобидной родинкой, начало увеличиваться в размерах, приобретать неравномерную окраску, кровоточить и болеть, немедленно обратитесь к врачу! Тем более это нужно сделать, если пятно самопроизвольно возникло в зрелом возрасте. Помните о риске перерождения родинок в злокачественную опухоль – не подставляйте их под открытые лучи солнца и не травмируйте!
Веснушки
Конопушки или рябинки, как их ещё называют, это мелкие пигментные пятнышки произвольной формы от золотисто-жёлтого до светло-коричневого оттенка, покрывающие преимущественно среднюю треть лица, область декольте, нижнюю часть рук и ног – словом, места, наиболее подверженные солнечному облучению. От родинок веснушки отличаются тем, что представляют собой временное, сезонное скопление меланина в поверхностном слое эпидермиса, а не постоянную конгломерацию меланоцитов. Но причина возникновения конопушек тоже, в основном, наследственная – особенно часто они встречаются у светлокожих рыжеволосых людей.

Веснушки всегда проявляются в детском возрасте и периодически донимают своего обладателя обильной пестрой россыпью на лице и теле – пик их «активности» приходится на позднюю весну и лето. Многие молодые люди стесняются конопушек, считая их дефектом, и пытаются осветлить кожу с помощью кремов и косметических процедур. Некоторым веснушки, наоборот, кажутся милой особенностью внешности, придающей особое очарование и индивидуальность. Как бы там ни было, этот тип пигментных пятен абсолютно безвреден и в лечении не нуждается.
Хлоазмы
Термином «хлоазма» обозначается приобретённое пигментное пятно, возникающее на фоне гормонального дисбаланса, заболевания внутренних органов, хронической инфекции, токсического поражения организма или неумеренного пребывания на солнце. Хлоазма представляет собой пятно неправильной формы коричневого или бурого цвета, имеющее чёткие границы, не выступающее над поверхностью кожи, не доставляющее беспокойства. Бывают одиночные и множественные хлоазмы, они локализуются обычно на боковых частях лица, но могут возникать подобные коричневые пятна на ногах, руках, груди, шее или животе.
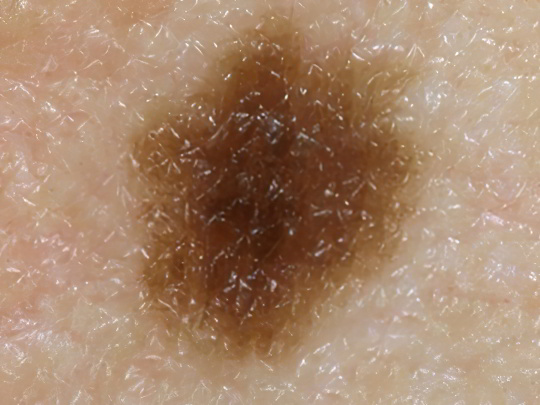
Подавляющее большинство хлоазм сопряжены с гормональной перестройкой женского организма в период беременности и лактации. Далее среди провоцирующих факторов можно выделить менопаузу, приём оральных контрацептивов, аборты, гепатит и цирроз печени, хронические воспалительные заболевания репродуктивной сферы, эндокринные патологии. Лечение хлоазм заключается в минимизации влияния ультрафиолетового излучения на кожу, а также в гормональной терапии и приёме витаминов после проведения необходимых анализов крови. Нередко подобные коричневые пятна на ногах, руках или лице самопроизвольно исчезают.
Лентиго
Это небольшие плоские округлые тёмно-коричневые образования на коже, обычно множественные, покрывающие открытые участки тела – лицо, верхнюю часть груди, плечи, конечности. Выделяется несколько разновидностей лентиго (простое, юношеское, старческое, генетическое, солнечное), из которых наиболее опасно последнее, поскольку оно может спонтанно перерождаться в рак кожи. Как видно из типологии, причины развития лентиго многообразны – от врождённой гиперчувствительности к ультрафиолету до гормональных всплесков и возрастных нарушений меланогенеза.

Коричневые пятна на ногах при лентиго, как правило, очень мелкие, покрывающие кожу россыпью. Но встречаются и одиночные образования диаметром в несколько сантиметров. Они не доставляют никаких неудобств: не болят, не чешутся, не шелушатся. Радикальное лечение лентиго хирургическое – дефект можно удалить, если он единственный, но никто не может гарантировать, что пятно не появится снова. Людям с такой особенностью нужно избегать долгого пребывания на солнце и регулярно обследоваться у дерматолога-онколога, чтобы вовремя заметить признаки озлокачествления лентиго.
Нейрофиброматоз
Это генетическое заболевание, либо наследуемое по аутосомно-доминантному типу, либо выступающее результатом спонтанной мутации. Встречается с частотой 1 случай на 3,5 тысячи младенцев. Для нейрофиброматоза характерен целый симптомокомплекс: множественные доброкачественные опухоли на коже и во внутренних органах (нейрофибромы), особенно часто – по ходу периферических нервов, коричневые пигментные пятна на ногах, руках и всем теле, гемартомы глазной радужки (узелки Лиша), а также сколиоз, умственная отсталость, слепота, эпилепсия (не у всех пациентов).
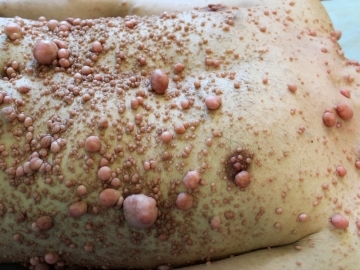
Пятна на коже при нейрофиброматозе имеют оттенок «кофе с молоком», они округлой или неправильной формы, с чёткими границами, не возвышаются над поверхностью кожи и ничем не тревожат пациента. Нейрофибромы, напротив, доставляют серьёзные страдания – они растут под кожей на оболочках нервов и приводят к их повреждению, что оборачивается хроническими болями, онемением и даже параличом. Выглядят нейрофибромы как плотные розово-красные пузырьковые наросты, которые зачастую покрывают обширные площади тела и сливаются в сплошной ковер.
Гепатит и цирроз печени
Правильнее было бы назвать эту категорию общим термином «печёночные пятна», потому что такие кожные дефекты весьма разнообразны и возникают при многих патологиях печени и желчных путей – при циррозе, гепатите, холецистите, холангите, холелитиазе, раке, печёночной недостаточности и паразитарных инвазиях. Печень – главный «фильтр» организма, и когда орган перестаёт нормально работать, кровь засоряется токсинами, что ведёт к возникновению пятен на ногах, руках, лице в области живота и груди.
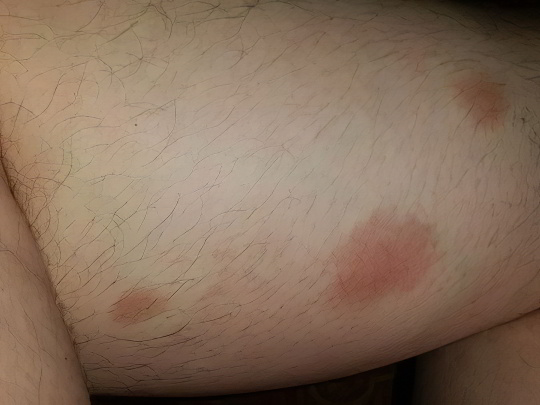
Печёночные пятна имеют желтовато-коричневый или бежево-розовый цвет, они неяркие, обычно округлые или слегка вытянутые, размером с виноградину, множественные, располагаются хаотично, над поверхностью тела не возвышаются, не шелушатся, но вот зудят очень сильно. Помимо таких пятен, на коже больного человека почти всегда присутствуют и другие сигналы – розовая сыпь на животе, красные ладони, жёлтые склеры и обложенный язык, сосудистые сеточки на лице и конечностях. И это не говоря о желтушности всех кожных покровов и общем ухудшении самочувствия. Лечение печёночных пятен заключается в терапии основного заболевания.
Видео: 10 тревожных сигналов о том, что в печени полно токсинов:
Розовые и красные пятна
Когда речь заходит о высыпаниях розового или красного цвета, можно почти с уверенностью подозревать воспалительную этиологию – организм так реагирует на патологическое воздействие аллергенов, токсинов, инфекционных агентов и отходов их жизнедеятельности. Кроме того, красные пятна на ногах могут быть результатом химического или термического ожога. Многие заболевания, провоцирующие кожную сыпь, являются заразными и требуют соблюдения соответствующих мер предосторожности. Но начнем мы рассмотрение этой группы дефектов с самого распространённого – то есть с укуса различных насекомых.
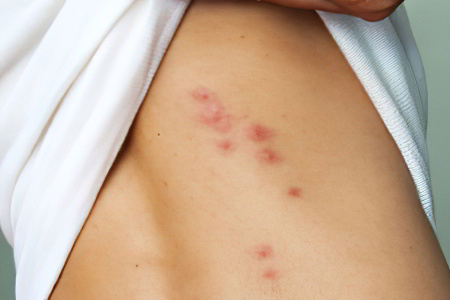
Укусы насекомых
Казалось бы, если вас кто-то укусил, то причины пятен на ногах очевидны. Но не всегда человек успевает заметить виновника укуса, особенно если все происходит во время активного отдыха на природе или, наоборот, крепкого ночного сна. Кроме того, некоторые насекомые настолько малы и скрытны, что пострадавшему человеку остаётся лишь гадать, кто же искусал все ноги, и как теперь избавиться от нестерпимого зуда. Давайте коротко разберем симптомы укусов наиболее распространённых насекомых.
Подробнее: Первая помощь при укусах насекомых, чем лечить зуд, отёк?
Комары
Если вы не страдаете повышенной чувствительностью к слюне комаров, место укуса будет выглядеть как розовое округлое пятнышко диаметром 3-5 мм, почти не возвышающееся над поверхностью кожи. Возможен незначительный зуд, который стихнет не позднее, чем через 12 часов после нападения. Наверняка заподозрить комара можно по характеру укусов – обычно их несколько, они расположены рядом на открытом участке тела (голове, руке или ноге, если вы имеете привычку высовывать её из-под одеяла во время сна).
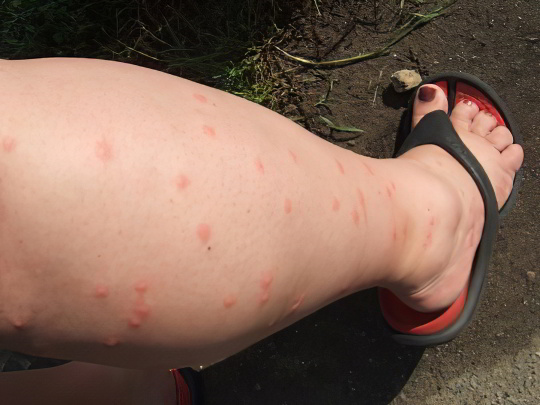
Комариные укусы доставляют существенные неудобства гиперчувствительным людям – у них вздуваются волдыри диаметром до полутора сантиметров, которые сильно чешутся и даже болят, иногда повышается температура тела. В этом случае нужно принять антигистаминный препарат (Цетрин, Лоратадин) и нанести на пострадавшую область специальную успокаивающую мазь (Фенистил, Бепантен).
Мошки
Укусы мошкары потенциально более опасны, чем комариные. Гнус нападает на человека в утреннее и дневное время, поджидая жертву у водоёмов, в зарослях высокой травы, на опушке леса. Целая стая крошечных насекомых облепляет открытый участок тела, точечно «срезая» поверхностный слой кожи и высасывая лимфу и кровь из образовавшихся ранок. Пострадавший в этот момент ничего не ощущает, потому что слюна мошкары действует как анестетик. На запах крови слетаются новые стаи гнуса, и если их не заметить и не отогнать, последствия будут хуже.
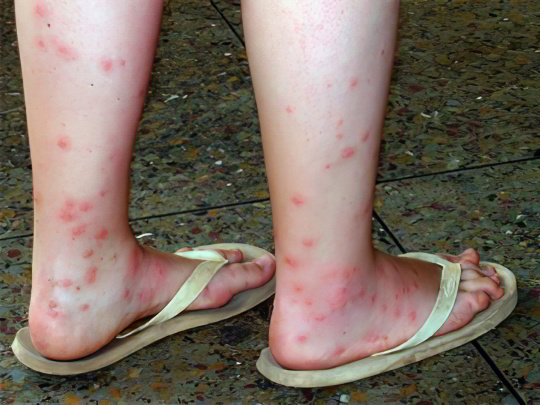
Через 30-60 минут искусанное место отекает и начинает ужасно чесаться. На фоне сплошной красноты различимы отдельные точки – следы укусов. Заметив такие красные пятна на ноге или другой части тела, необходимо начисто вымыть и обсушить кожу, нанести лечебную мазь и забинтовать повреждённый участок, чтобы не расчесывать его и не заносить инфекцию.
Блохи
Для блох человек – «промежуточная» жертва, им гораздо удобнее паразитировать на домашних животных, скрываясь в их густой шерсти и прокусывая более тонкий эпидермис. Но нападение блох на человека случается часто, причём, мелкие красные пятна от укусов появляются именно на ногах, ведь до них проще всего допрыгнуть. Блохи не производят анестетика, а вгрызаются в кожу очень сильно, поэтому не заметить боль от укуса сложно. Однако поймать и идентифицировать юркое насекомое крайне тяжёло.
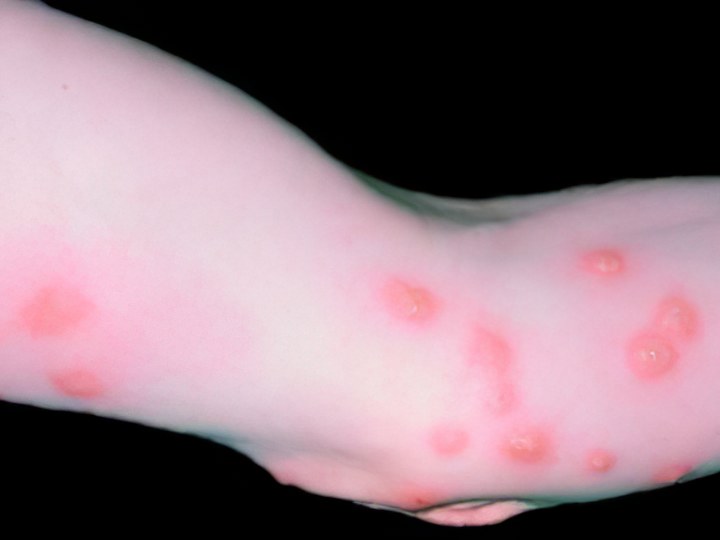
Покусанные блохами места сильно зудят, их хочется расчесать до крови. Делать этого нельзя – лучше продезинфицировать и заклеить красное пятно пластырем, а главное – заняться санитарной обработкой помещения, чтобы избежать подобных проблем в будущем.
Подробнее: Виды, симптомы и лечение укуса блохи
Клопы
Постельные клопы – настоящая напасть, обнаружить их и вытравить из дому навсегда очень трудно. Они нападают поодиночке, в ночное время, выбирая места с самой тонкой и нежной кожей: на ногах под коленями, в области шеи и груди, на лице. В течение первых 15-20 минут действует анестетик, содержащийся в слюне, поэтому клоп успевает напиться крови прежде, чем будет замечен жертвой. Один кровосос совершает серию из 7-8 укусов, продвигаясь вдоль облюбованного подкожного капилляра.
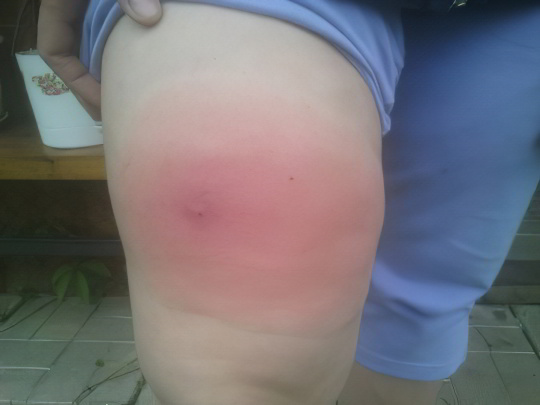
Утром человек обнаруживает на себе дорожку из больших розово-красных опухших пятен с волдырями в середине. Эти волдыри нестерпимо чешутся, особенно если есть склонность к аллергическим реакциям. Рекомендуется применить антигистаминное средство внутрь и обработать покусанный участок лечебной мазью. Однако все эти усилия будут напрасны, если клопов не вывести.
Подробнее: Укусы домашних клопов
Осы, пчелы, шершни и шмели
Это довольно крупные и агрессивные насекомые, но поскольку они не питаются кровью, то нападают на людей только в том случае, когда им кажется, что человек представляет опасность для них самих или их жилища. Отличительной особенностью этой группы является наличие жала – острого гарпунообразного выроста на конце брюшка. Пчела во время укуса оставляет жало внутри жертвы и погибает, вырывая из себя часть внутренних органов. Это связано с наличием зазубрин на её жале – его не удаётся вытащить. У ос, шершней и шмелей жало голое, оно без труда извлекается из раны, поэтому одно насекомое, если его разозлись взмахами рук, может укусить несколько раз подряд.
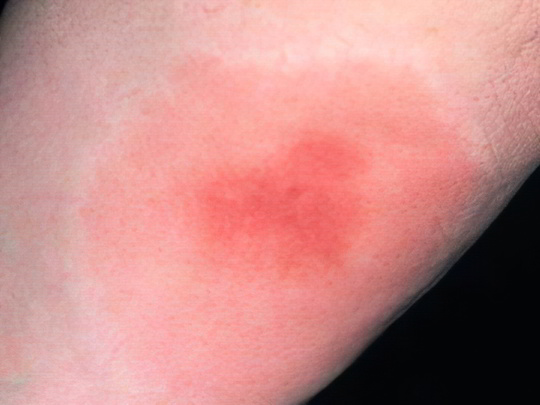
Яд перечисленных насекомых потенциально очень опасен – у 2% пострадавших развивается анафилактический шок и отёк Квинке, что чревато летальным исходом. У всех людей без исключения укус пчёлы или осы вызывает сильнейшую боль и отёк. Если припухлость долго не спадает даже после наложения прохладного компресса, следует принять противоаллергический препарат.
Слепни и оводы
Это крупные мухи, паразитирующие на домашнем скоте, но иногда они могут напасть и на человека. Укус слепня и овода очень болезненный, кроме того, насекомое впрыскивает в рану токсин и антикоагулянт, что препятствует свёртыванию крови. Ранка после укуса сильно чешется и долго не заживает. Её обязательно нужно обработать антисептиком и закрыть защитной повязкой. Если пострадавший демонстрирует признаки аллергической реакции, нужно принять антигистаминное средство.
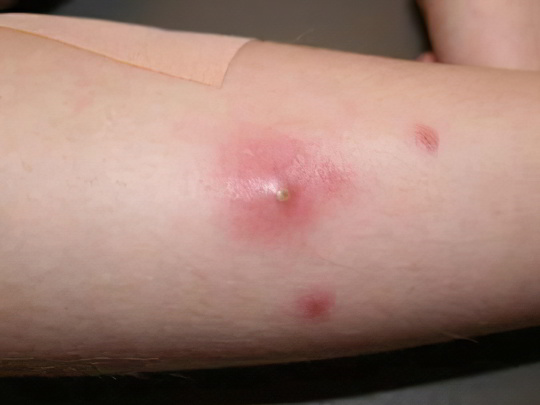
Следует также учитывать, что слепни выступают переносчиками множества опасных инфекций, а личинки овода теоретически могут развиваться в теле человека, такие случаи зафиксированы. Поэтому, если красное пятно на ноге или в другой части тела после нападения насекомого долго болит, при этом нарушается общее самочувствие, необходимо посетить врача-инфекциониста.
Подробнее: Укус овода и слепня
Муравьи
Эти высокоорганизованные насекомые в большинстве своём не проявляют агрессии по отношению к человеку (мы не будем здесь рассуждать об экзотических видах), но если вы случайно вторгнетесь в их жилище, например, во время отдыха на природе, муравьи вполне могут покусать, и пострадают, прежде всего, ноги. Атакуют чёрные лесные муравьи толпой, покрывая кожу мелкими красными пятнами.
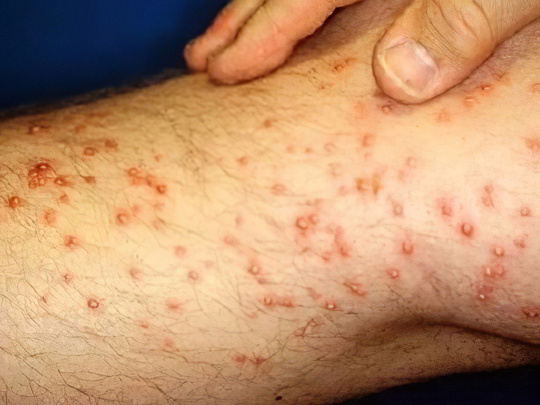
Во время укуса они впрыскивают в рану муравьиную кислоту, которая вполне безобидна, но у аллергиков может вызывать бурную реакцию. Укушенное место опухает, болит, покрывается волдырями и чешется, может начаться лихорадка и тошнота. В этом случае требуется противоаллергическая терапия. Обычно же хватает санитарной обработки кожи и наложения прохладного компресса.
Подробнее: Укусы муравьев
Клещи
Эти мелкие кровососущие насекомые представляют наибольшую опасность в плане заражения боррелиозом и клещевым энцефалитом. Пик нападений приходится на весну и осень, клещи поджидают своих жертв в зарослях кустарника, в лесопарковой зоне, по берегам водоёмов. Красные пятна на ногах в результате укуса клеща – не редкость, обычно эти насекомые как раз и заползают под брюки. Спрятавшись в одежде, клещ внедряется под кожу и впрыскивает мощный анестетик, поэтому ухитряется оставаться незамеченным для жертвы всё время, пока кормится (от одного часа до недели). Сытый кровосос отваливается от тела сам, если конечно не бывает замечен раньше.

Укус клеща выглядит как небольшое красное пятно, в центре которого торчит брюшко виновника. Если насекомое засело надолго, и началась аллергическая реакция, то вокруг этого пятна образуется дополнительный красный ореол. Обнаружив у себя клеща, не следует пытаться его извлечь, нужно явиться на станцию скорой помощи или в травмпункт, где вам окажут помощь, назначат профилактическую терапию, расскажут о правилах наблюдения за состоянием своего здоровья после укуса и заберут клеща на анализ.
Подробнее: Признаки и симптомы укуса клеща у человека, что делать?
Видео: 10 укусов насекомых, которые нужно уметь распознавать:
Ожог
Частая причина появления красных пятен на ногах – химический или термический ожог. При этом пострадавший ощущает резкую сильную боль, кожа розовеет, затем на этом месте может образоваться волдырь, наполненный желтоватой прозрачной жидкостью – лимфой. С ожогами высоких степеней все обстоит гораздо хуже. Следует запомнить одно: если произошел ожог, необходимо как можно быстрее приложить к пострадавшему месту сухой холод, например, кусок льда или замороженный продукт, завернутый в несколько слоёв чистой ткани (в идеале – стерильной марли).
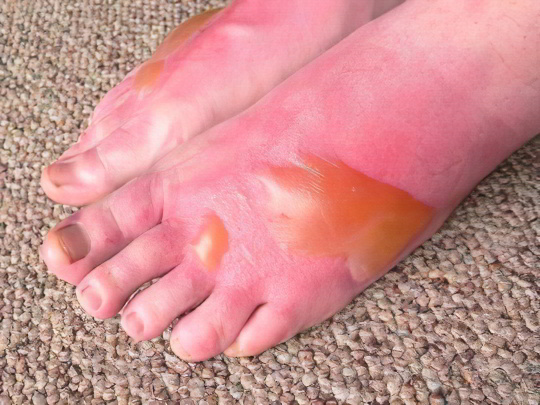
Не стоит заливать ожог холодной водой, разве только если у вас нет другого выхода. Тем более нельзя наносить на рану подручные «народные» средства, вроде растительного масла или сметаны – так вы сделаете только хуже. Если в домашней аптечке есть Пантенол, обработайте ожог препаратом и закройте чистой повязкой. Лучше после этого обратиться к врачу, поскольку правильно установить тяжесть полученного повреждения и назначить адекватную терапию может только специалист!
Подробнее: Ожог – признаки и степени ожогов
Угревая сыпь
Иначе это распространённое заболевание называется «акне» и имеет несколько причин развития: наследственность, гормональная перестройка организма, повышенная потливость, себорея, пренебрежение личной гигиеной. Если у человека наблюдается угревая сыпь на ногах, это может быть результатом ношения синтетической одежды или применения некачественной косметики для душа. Прямыми виновниками акне являются представители кокковой микрофлоры – из-за них развивается воспаление.
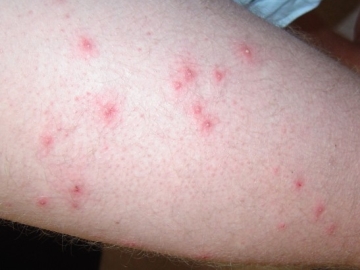
Красные пятна на ногах при угревой сыпи дополняются белыми или жёлтыми прыщами, и многие люди имеют опасную привычку выдавливать их грязными руками. Нагноение многократно повторяется и распространяется дальше. Когда удаётся, наконец, остановить воспалительный процесс и заживить кожу, на ногах проявляется поствоспалительная гиперпигментация, о которой мы упоминали выше – на месте бывших прыщей и красных пятен возникают потемнения кожи. Лечение угревой сыпи комплексное, может потребоваться даже гормональная коррекция.
Подробнее: Угри – формы и причины
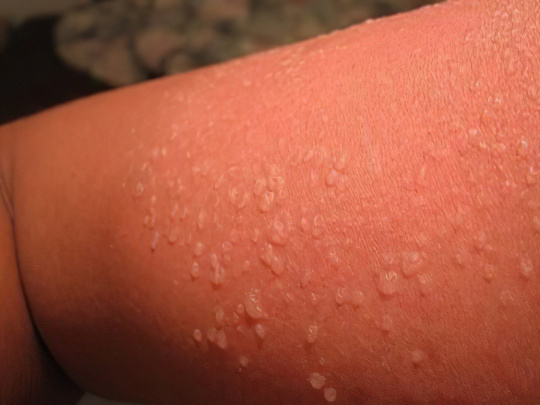
Аллергический дерматит
Это заболевание отличается от акне наличием сильного зуда, а также многообразием симптоматики: от обширных однородных покраснений до мелких эрозий, пузырьков и узелков. Иначе аллергический дерматит называется контактным, потому что возникает при взаимодействии кожных покровов с внешним раздражителем, будь то одежда, косметическое средство, лечебная мазь или химическое вещество.
Реакция начинается с покраснения и зуда, затем на коже появляется сыпь. Если её расчесывать грязными руками, может присоединиться гнойное воспаление. Залог успешного лечения контактного дерматита заключается в скорейшем установлении аллергена и его исключении из обихода пациента, а также в местном и наружном применении антигистаминных и противовоспалительных средств.
Подробнее: Аллергический дерматит у взрослых и детей
Нейродермит
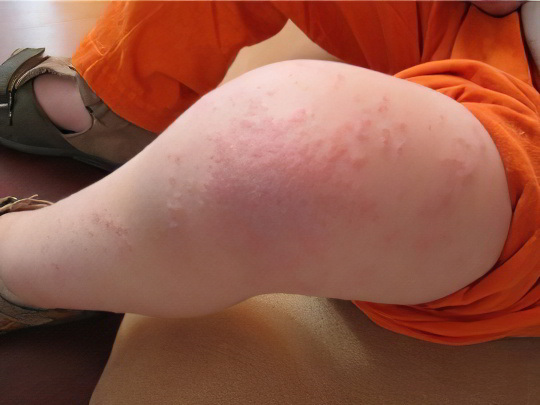
Это наследственное неврогенно-аллергическое заболевание, которое в современной медицинской практике иначе называется атопическим дерматитом и относится к группе нейроаллергодерматозов, отличия между которыми весьма размыты. Клиническая картина болезни заключается в появлении нестерпимо зудящих красных пятен на ногах, руках и других частях тела. Сыпь имеет тенденцию к мокнутию и шелушению, очень часто осложняется гнойным воспалением в результате инфицирования при расчесах.
Нейродермит характеризуется периодами ремиссии и обострения, нередко сочетается с другими формами аллергии – конъюнктивитом, поллинозом, астмой. Ноги – излюбленная локализация красных пятен при нейродермите, они начинают чесаться ещё до появления сыпи, которая иногда сливается в большие участки и покрывается коростой. Но, как правило, процесс начинается с возникновения одного шелушащегося пятна, состоящего из мелкой красной сыпи и имеющего чётко очерченные границы. Лечение нейродермита очень сложное и комплексное, оно включает в себя антигистаминную и гормональную терапию, специальную диету и физиопроцедуры.
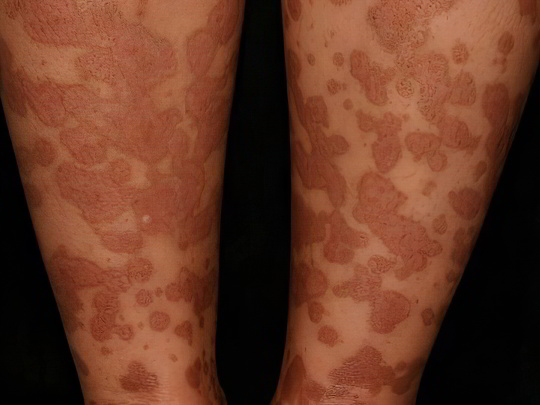
Псориаз
Чешуйчатый лишай, или псориаз – это незаразное хроническое кожное заболевание аутоиммунной природы. Оно характеризуется образованием красных выступающих над поверхностью кожи пятен, часто сливающихся в единую массу с хаотичными границами. На поверхности этих пятен формируются бляшки серебристо-белого или серо-жёлтого цвета, состоящие из рогового слоя эпидермиса. Они очень сухие, сильно чешутся и шелушатся.
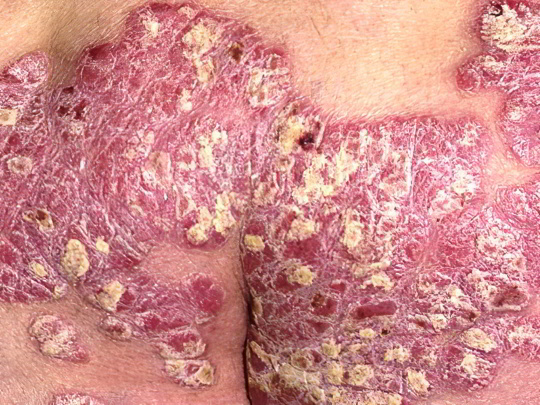
Красные пятна на ногах при псориазе встречаются нередко – болезнь захватывает, в первую очередь, подколенные сгибы, бедра и ягодицы, но бляшки могут появиться даже на подошвах. У псориаза несколько разновидностей, заболевание имеет длительное, упорное течение с многочисленными периодами ухудшений и улучшений. Вызвать обострение чешуйчатого лишая может буквально все, начиная от стресса, заканчивая переменой климата. Лечение псориаза комплексное, очень сложное и требующее терпения.
Подробнее: Псориаз – стадии, причины, симптомы
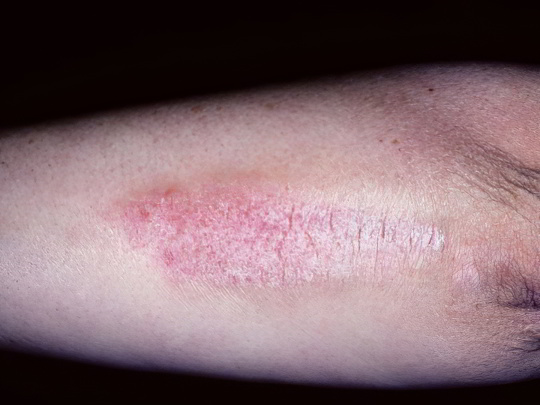
Фотодерматоз
Иначе говоря, это аллергия на солнечный свет. Если по какой-то причине основное излучение прошлось на открытые участки ног, то на них вполне могут возникнуть красные пятна, покрытые везикулярной сыпью по типу мелкоточечных ожогов. Эти высыпания скорее болят, чем чешутся. Они проявляются через несколько часов и могут держаться на теле до двух-трёх дней.
Довольно сложно дифференцировать фотодерматоз от других аллергических дерматитов, но если вы знаете, что на кожу не могли повлиять никакие другие факторы, постарайтесь избегать прямых солнечных лучей, и если сыпь стихнет, значит, причина установлена верно. Лечение фотодерматоза заключается в защите от ультрафиолета и приёме антигистаминных средств.
Пиодермия
Под этим общим термином подразумевается поражение кожи гноеродными кокками. Встречается как стафиллодермия и стрептодермия по отдельности, так и смешанная форма болезни – стафиллострептодермия. Страдают от неё, главным образом, маленькие дети, которые трогают вспотевшую кожу немытыми руками, чешутся грязными ногтями, получают мелкие травмы и царапины во время подвижных игр во дворе.
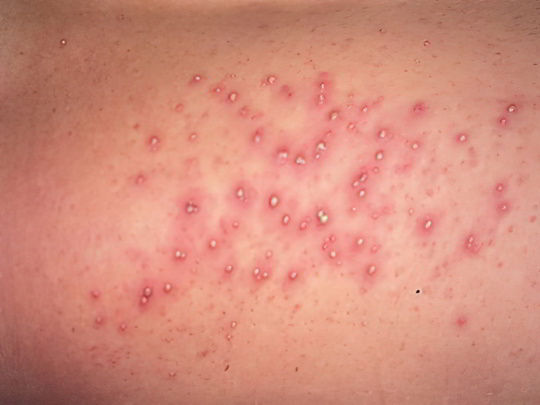
Для стафиллодермии наиболее характерно нагноение волосяных фолликулов и сальных желёз, а при стрептодермии на коже образуются пузыри с мутным содержимым и красным венчиком вокруг (так называемые фликтены), затем они лопаются, покрываются желтой корочкой и заживают. Этот процесс может многократно повторяться. Группа поверхностных пиодермий иначе называется импетиго, лечение антибактериальное и общеукрепляющее.
Токсикодермия
Заболевание отличается от контактного дерматита, рассмотренного выше, тем, что при токсикодермии аллерген поступает внутрь организма и проникает в кровь, а не соприкасается с телом. Проявления болезней весьма схожи: образуются сильно зудящие красные пятнышки на ногах, руках, лице и теле. Они обычно маленького размера, располагаются близко друг к другу и занимают обширные площади. При расчёсывании сыпь нередко инфицируется и воспаляется.
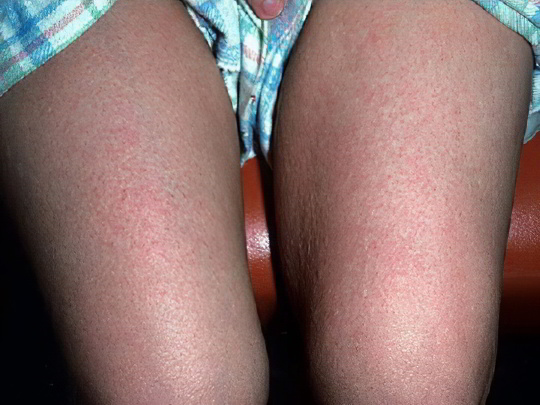
Большинство эпизодов токсикодермии протекают по типу острой аллергической реакции. Для успешного лечения болезни очень важно определить причину и не допустить повторного проникновения аллергена в организм пострадавшего. Проводятся детоксикационные мероприятия, назначаются антигистаминные препараты, гормональные мази.
Экзема
Собирательный термин, обозначающий скорее симптомокомплекс, нежели конкретное заболевание. Есть множество видов экземы – идиопатическая, микотическая, микробная, профессиональная, себорейная, детская и так далее. Их всех объединяет общий признак – характер сыпи. Вначале развивается эритема (покраснение кожи), затем поражённый участок покрывается мельчайшими пузырьками с жидким содержимым. Эти серопапулы вскрываются при малейшем воздействии, и на их месте возникают точечные эрозии. Выделяется экссудат, кожа мокнет, затем постепенно подсыхает, образуется сплошная тонкая корка, которая отпадает.
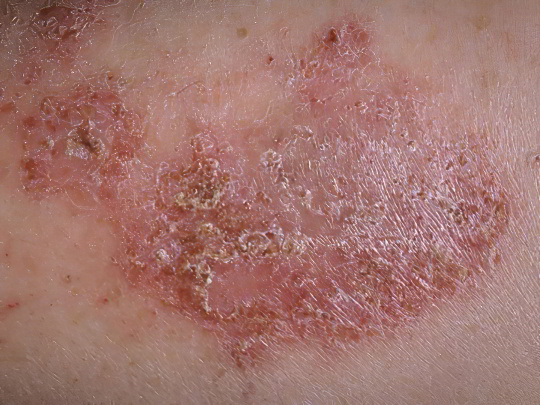
Розовые и красные пятна на ногах при экземе трудно спутать с другими дерматозами, настолько яркая и характерная у них клиническая картина. Лечение заболевания зависит от этиологии – могут потребоваться и антибиотики, и противогрибковые препараты. Что касается истинной или идиопатической экземы, то основу терапии составляют антигистаминные средства и глюкокортикостероидные мази.
Подробнее: Экзема – причины, симптомы, как лечить?
Крапивница
Ещё один собирательный медицинский термин, означающий розовые или красные волдыри, вздувшиеся на коже, как после ожога крапивой. Выделяют крапивницу аллергической природы, как самостоятельное заболевание, кроме того, подобная сыпь характерна для некоторых дерматозов. Существует также аутографизм – форма крапивницы, когда у человека появляются волдыри после проведения по коже, например, ногтем.
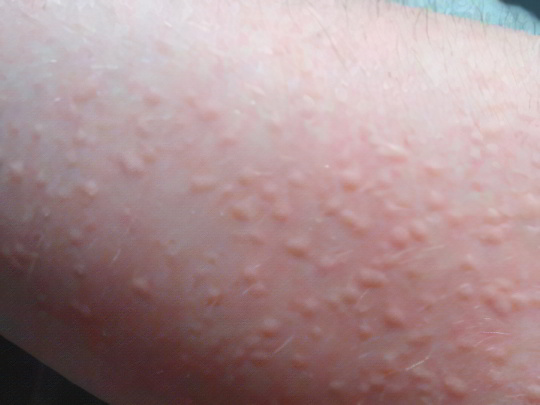
Крапивница бывает острой и хронической, течение болезни зависит от причины. Правильно установить аллерген бывает очень трудно, учитывая множество возможных вариантов, начиная от продуктов питания, заканчивая бытовой пылью и даже холодом. Людям с хронической крапивницей требуется тщательная диагностика с проведением кожных скарификационных проб. Лечение заболевания заключается в устранении раздражителя, приёме антигистаминных препаратов и нанесении мазей с содержанием стероидных гормонов.
Стригущий лишай
Заболевание вызывают грибки-дерматофиты двух основных видов, они передаются к человеку от заражённых людей или домашних животных при близком контакте. Если виновником болезни является Trichophyton, говорят о трихофитии, если Microsporum – о микроспории. Очаги стригущего лишая возникают по всему телу, включая волосистую часть головы, стопы и даже ногти. Формируются кольцеобразные красные пятна на ногах, руках и туловище, которые иногда сливаются в обширные поражённые области, чешутся и шелушатся. В передней части черепа нередко наблюдается облысение.
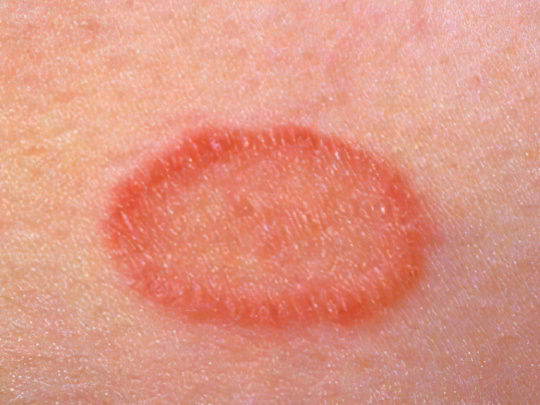
Захваченные лишаем участки тела нужно стараться не расчесывать, потому что это чревато присоединением бактериальной инфекции и нагноением. Лечение заключается в приёме внутрь и местном использовании антимикотических препаратов (кетоконазол, миконазол, клотримазол, микосептин, тербинафин и так далее). Важно также провести санитарную обработку жилища больного и его личных вещей, иначе неизбежно произойдет повторное заражение грибками.
Подробнее: Стригущий лишай у человека
Розеола Жибера (розовый лишай)
Это заболевание с неопределённой этиологией – одни специалисты пеняют на аллергию, другие на кокковую или вирусную инфекцию. Болеют розовым лишаем преимущественно люди молодого и среднего возраста. Процесс начинается с возникновения «материнской» бляшки – округлого розового шелушащегося пятна с чёткими границами. Розеола может иметь внушительный диаметр – до 5 см, очень скоро её окружают другие бляшки размером поменьше.
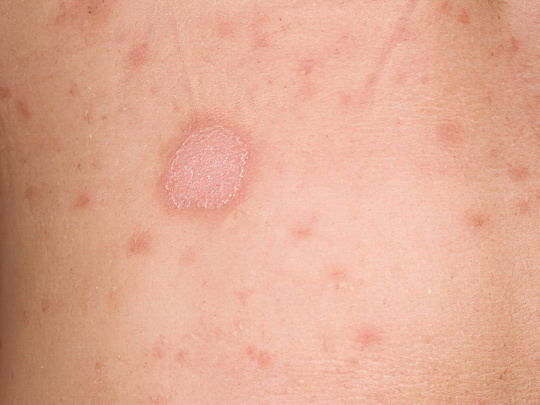
Розовые пятна на ногах при лишае Жибера встречаются часто, особенно подвержены этому дерматозу бедра и икры, но поражение обычно переходит на них с области груди или живота. Со временем центральная часть розеол светлеет и желтеет, а по краю сохраняется яркий ореол, что придаёт пятнам вид медальонов. Лёгкая форма розового лишая в лечении не нуждается и проходит самостоятельно. При сильном зуде больному показаны гормональные мази и противоаллергические препараты.
Красный плоский лишай
Ещё один дерматоз неясной природы – среди причин выделяют даже влияние стресса и наследственный фактор. Красный лишай характеризуется возникновением множественных округлых пятен малинового или красно-фиолетового цвета, располагающихся группами на туловище и конечностях. Папулы возвышаются над поверхностью кожи, имеют диаметр в несколько миллиметров, часто сливаются в общую массу, почти не шелушатся, но чешутся очень сильно. Если присмотреться, можно заметить углубление в центре папул, кроме того, они имеют характерных восковой блеск, хорошо заметный при боковом освещении.
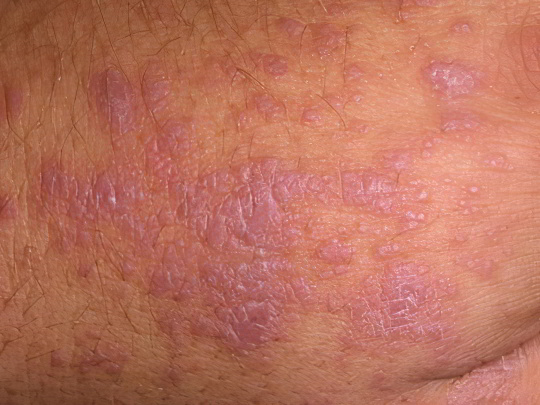
Существует множество разновидностей красного плоского лишая, которые могут иметь дополнительные симптомы. Иногда пятна вообще возникают не на коже, а исключительно на слизистых оболочках. При подозрении на это заболевание необходимо обращаться к высококвалифицированному дерматологу для диагностики и лечения. Терапия комплексная, она может включать в себя приём противомалярийных препаратов и удаление очагов лишая лазером.
Подробнее: Красный плоский лишай у человека
Рожа
Это острый инфекционный дерматоз, вызываемый бета-гемолитическим стрептококком группы А. Излюбленная локализация рожистого воспаления – щеки и голени. Существует эритематозная форма болезни, когда появляются большие красные пятна на ногах или лице, и буллезная, когда на поражённом участке дополнительно формируются пузыри с серозным содержимым. Первичная рожа чаще возникает на лице, а рецидивирующая – на ногах. Страдают, как правило, женщины зрелого и преклонного возраста.
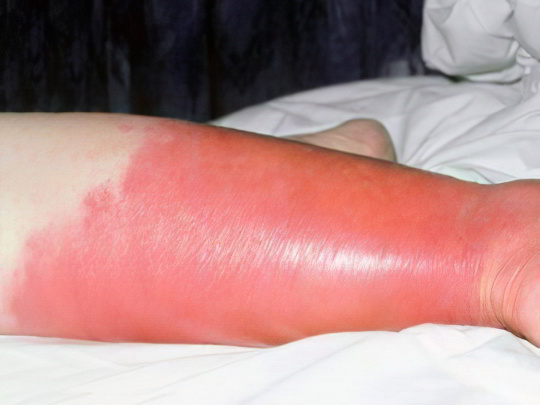
Дебют болезни яркий – на третий-пятый день после заражения стрептококком поднимается высокая температура, наблюдается озноб, ломота в теле, слабость, тошнота, головная боль, нагрубание лимфоузлов. Максимум через полдня присоединяются кожные проявления – сначала жжение и распирающая боль, а затем красное пятно в поражённом месте, которое может покрывать всю щеку или голень. Болезнь проходит спустя одну-две недели, возможно остаточное шелушение кожи и ПВГ. Грозным осложнением рожистого воспаления ног является лимфостаз, на фоне которого может развиться слоновость.
Чесотка
Это очень заразное кожное заболевание, вызываемое одноименным клещом – микроскопическим облигатным паразитом, умеющим потреблять человеческий кератин. Чесоточные клещи или зудни проникают под верхний слой кожи всего за 15-20 минут, там происходит спаривание, после чего мужская особь гибнет, а женская формирует ход, в котором откладывает яйца, а из них появляются личинки. Этот цикл многократно повторяется, больной страдает нестерпимым зудом и не может спокойно спать по ночам.
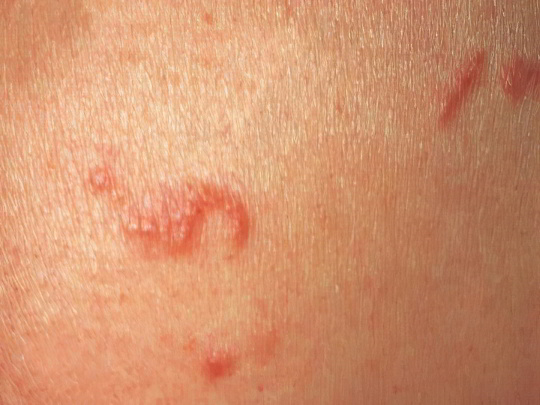
Пузырьки, чесоточные ходы и мелкие красные пятна на ногах при чесотке могут появиться в самую первую очередь, если очаг заражения находился именно там. Например, были надеты чужие брюки или нижнее бельё, заражённое клещом. Значительно чаще первые признаки чесотки наблюдаются на запястьях и кистях рук, в межпальцевых складках (если клещ перешел с манжет) или на торсе и бедрах (если человек спал в заражённой постели). Лечение чесотки местное, очень простое и быстрое – с помощью серной мази, суспензии бензилбензоата, препарата Спрегаль, Перметрин или Инвермектин. Но оно будет бесполезным, если всю семью не пролечить одновременно и не подвергнуть жилище масштабной санитарной обработке.
Подробнее: Чесотка — причины и симптомы
[Видео] СУПЕР-СРЕДСТВО от ЧЕСОТКИ:
Синие и фиолетовые пятна
Дефекты подобных оттенков почти наверняка имеют сосудистую или геморрагическую природу: либо расширились сосуды, либо наблюдается застой крови, либо произошло подкожное кровоизлияние. Давайте рассмотрим основные причины появления фиолетовых и синих пятен на ногах, начиная с самых распространённых и очевидных диагнозов.
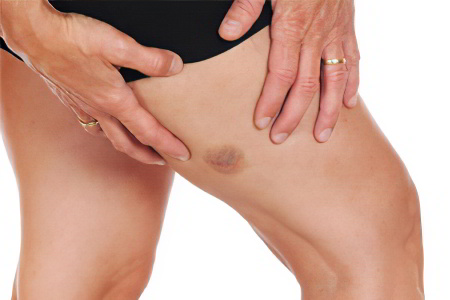
Гематома
Под этим термином подразумевается банальный синяк, получить который доводилось любому человеку, особенно вечно спешащему и неповоротливому. Иногда момент удара о мебель или другой предмет обстановки даже не вспоминается, просто через какое-то время мы замечаем синее пятно на ноге, которое потом начинает «цвести», меняя оттенок на фиолетовый, лиловый, и, наконец, на зеленовато-жёлтый.
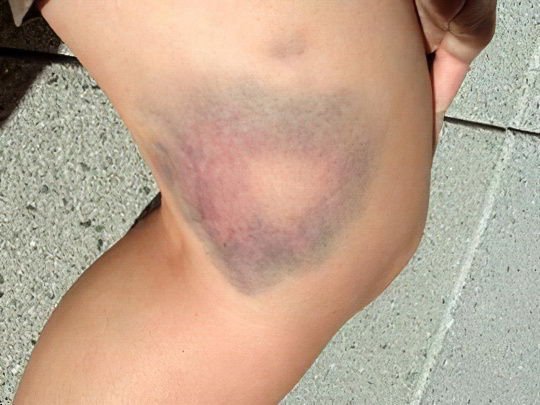
Как отличить гематому от других патологий? Довольно просто – она болезненная при надавливании, не чешется и не шелушится, вокруг неё обычно наблюдается припухлость мягких тканей. Крупные, обширные гематомы могут доставлять серьёзные страдания, внутри них нередко скапливается большой объём излившейся крови, и её приходится удалять посредством пункции. Занесение инфекции в полость гематомы чревато очень опасными последствиями, вплоть до гангрены. А с небольшим синяком на ноге можно легко справиться в домашних условиях – если вы ударились только что, приложите к ушибленному месту холод. Скорейшему рассасыванию гематомы способствуют местные антикоагулянты, например, гепариновая мазь.
Пламенеющий невус (винное пятно)
Это сосудистая родинка, сформированная группой расширенных подкожных капилляров. Винное пятно называется так из-за характерного цвета, однако его оттенки могут варьироваться от пурпурного до тёмно-фиолетового. Обычно дефект единственный, он имеет произвольную форму, не возвышается над поверхностью кожи, при надавливании светлеет, ничем не тревожит человека. Пламенеющий невус – врождённая особенность, которую можно заметить ещё на теле у младенца. Как правило, в молодом возрасте винные пятна выглядят более светлыми, а к старости темнеют. Располагаются они обычно на лице, но могут затрагивать любую другую область.
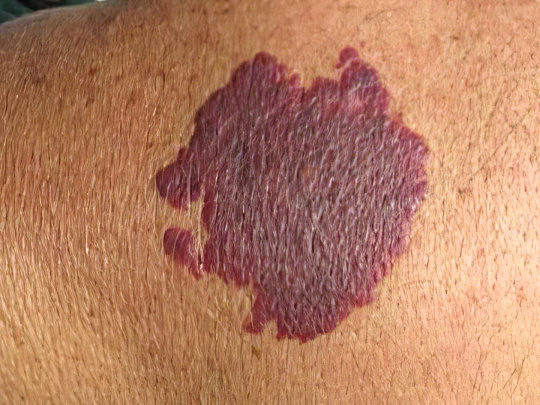
Вылечить пламенеющий невус терапевтическими методами невозможно. По мере взросления винное пятно увеличивается в размерах вместе с человеком. Если дефект сильно беспокоит, можно удалить его с помощью специального импульсного лазера. Лечение весьма эффективно и позволяет полностью избавиться от некрасивого красно-фиолетового пятна на ноге или даже на лице, причём, использование этой технологии допустимо с раннего детского возраста.
Телеангиэктазия
Этим термином врачи обозначают то, что мы в обиходе привыкли называть сосудистыми сеточками или звездочками – то есть расширенные подкожные капилляры диаметром 0,5-1 мм, образующие рисунок наподобие «паучка» или расположенные хаотично. Телеангиэктазии бывают врождёнными и приобретёнными, они входят в число симптомов многих заболеваний, но иногда проявляются сами по себе, создавая косметический дефект.
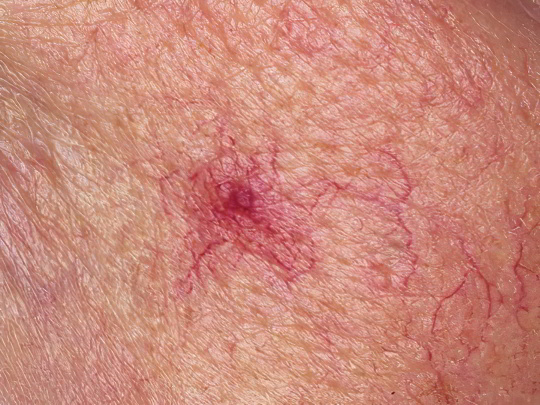
Возникают сосудистые звездочки преимущественно на лице и крыльях носа, а также на ногах, особенно часто – на задней поверхности бёдер и голеней, ближе к коленным суставам. От подобных кожных дефектов часто страдают женщины после 40 лет, радует то, что лечение телеангиэктазий не представляет сложности – их легко удаляют методами склеротерапии и лазерной хирургии.
Варикозное расширение вен
Заболевание характеризуется истончением венозных стенок нижних конечностей, расширением просвета сосудов, образованием извитий и узлов, выпирающих через кожу, а также тяжестью, жжением и болью в ногах, быстрой утомляемостью при ходьбе и ночными судорогами. Вечерний зуд свидетельствует о начале трофических изменений. Варикоз опасен своими осложнениями – флебитом, тромбофлебитом, тромбозом и веностазом. На первых стадиях пациентов беспокоит лишь косметический дефект. Но без лечения ситуация неминуемо ухудшится. Удалить варикозные узлы можно только оперативным путём, для этого следует обращаться к хирургу-флебологу.
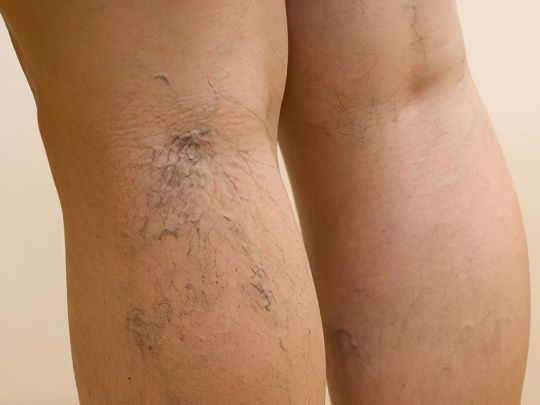
Определить, что причина фиолетовых и синих пятен на ногах заключается именно в варикозном расширении вен, довольно просто по описанным симптомам. Страдают этим заболеванием преимущественно женщины зрелого возраста, особенно имеющие лишний вес. Но нужно быть внимательными – иногда при отсутствии варикоза развивается тромбоз глубоких вен нижних конечностей. Это очень опасное состояние, которое проявляется распирающей болью, обширным красным или синим пятном на ноге, сильным отёком и местным повышением температуры. Если вовремя не обратиться к врачу, можно лишиться ноги.
Подробнее: Варикоз - причины, симптомы и осложнения
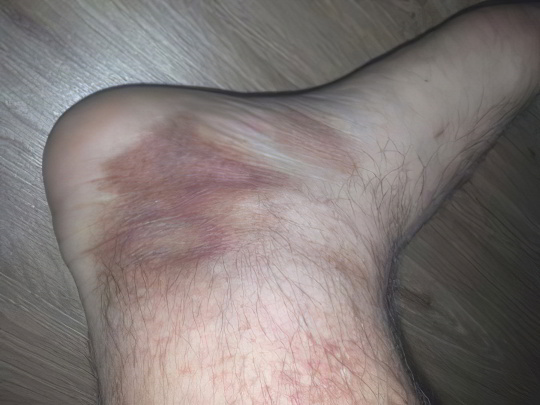
Геморрагический васкулит
Эта болезнь иначе называется синдромом Шенлейна-Геноха, аллергической или ревматической пурпурой. Геморрагический васкулит имеет смешанную, до конца точно не установленную этиологию, преимущественно аутоиммунную. Возникает обычно после перенесённой тяжёлой инфекции. Поражаются соединительные ткани, в том числе стенки сосудов и капилляров, что приводит к многочисленным подкожным кровоизлияниям. Точечные пятна называют петехиями, в виде полос – вибексами, мелкопятнистые – экхимозами, крупнопятнистые – кровоподтёками.
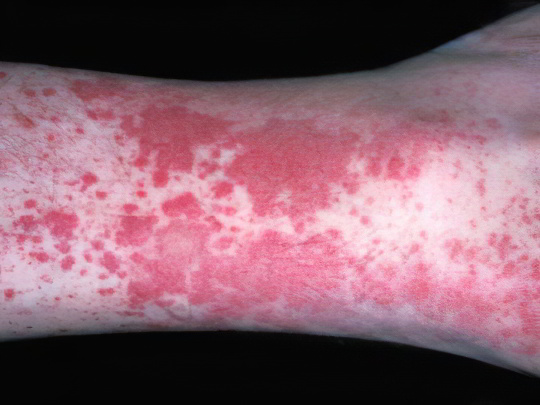
Заболевание начинается с появления красно-фиолетовых пятен на ногах, в области голеностопа. Эти образования слегка выступают над поверхностью кожи, не болят и не чешутся. Иногда они сливаются в общую аморфную массу и распространяются выше, на бедра и ягодицы. Через несколько дней пятна темнеют, становятся бурыми и постепенно исчезают. Течение геморрагического васкулита, как правило, доброкачественное, но встречаются и тяжёлые формы болезни, сопровождаемые суставным, абдоминальным и почечным синдромом – их исход непредсказуем. Лечение сводится к приёму антиагрегантов, гепарина и никотиновой кислоты, иногда назначают плазмаферез.
Подробнее: Геморрагический васкулит
Болезнь Шамберга
Гемосидероз, болезнь Шамберга или хроническая пигментная пурпура – это заболевание неясной этиологии, скорее всего аутоиммунной, поражающее преимущественно мужчин зрелого возраста. В результате разрушения подкожных капилляров появляются многочисленные мелкие темные пятна на ногах – петехии. Они могут иметь красноватый, коричневый или бурый оттенок. Есть и другие признаки гемосидероза: телеангиэктазии (сосудистые сеточки и звездочки), бляшки, узелки, а иногда и нескольких разновидностей высыпаний сразу.
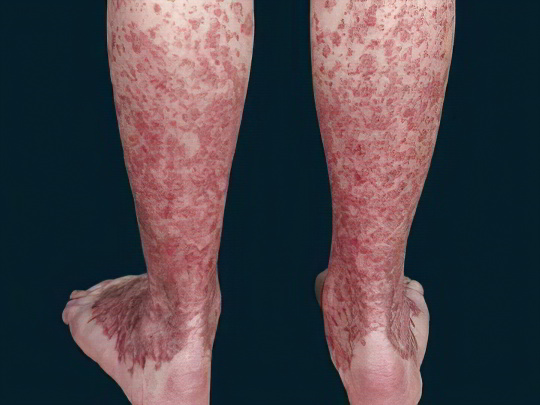
Болезнь Шамберга имеет доброкачественное течение, страдают только подкожные капилляры, внутренние кровотечения не развиваются. Темные пятна на ногах при этой патологии никак не тревожат пациента – они не болят и не чешутся, но могут занимать обширные площади и создавать тем самым серьёзные косметические неудобства. В таком случае показано гормональное и противовоспалительное лечение, гипоаллергенная диета, процедуры очистки крови – гемосорбция, плазмофорез.
Идиопатическая (иммунная) тромбоцитопеническая пурпура
По-другому называется синдромом Верльгофа или первичным геморрагическим диатезом. Причины развития болезни до конца не ясны, у пациентов наблюдается стойкий дефицит здоровых тромбоцитов, страдают чаще всего женщины среднего и зрелого возраста. Заболевание характеризуется спонтанным возникновением подкожных кровоизлияний и накожных геморрагий, как в случае с вышеописанным васкулитом.
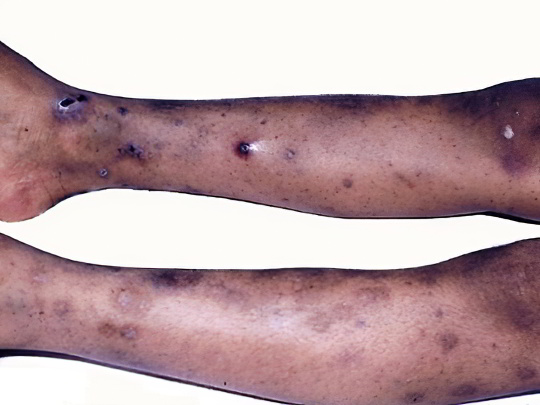
Помимо бурых, фиолетовых и синих пятен на ногах, иногда похожих на обычные гематомы, больных беспокоят носовые, десневые и маточные кровотечения, абдоминальные боли, гематурия, железодефицитная анемия, лихорадка, увеличение селезёнки. Может неожиданно произойти кровоизлияние в сетчатку глаза или даже в головной мозг. При любом, даже незначительном повреждении кожи на ней остаются синяки, но чаще они возникают вообще без причины. Лечение тромбоцитопенической пурпуры комплексное, очень сложное, успех и прогноз зависят от тяжести болезни.
Жёлтые и оранжевые пятна
Пятна таких оттенков, как правило, имеют гормональную или аутоиммунную природу. Среди вероятных диагнозов встречаются и редкие болезни неопределённой этиологии, и сбои обменных процессов. Прежде чем рассмотреть их подробнее, напомним, что жёлтые пятна на ногах, особенно зеленоватые, могут объясняться гематомой или другой геморрагической патологией из числа тех, что были описаны в предыдущем разделе.
Болезнь Аддисона
Эндокринное заболевание, которое выражается в хронической недостаточности коры надпочечников и гипокортицизме. Первичная форма болезни развивается из-за повреждения самих надпочечников какими-либо негативными факторами, а вторичная – из-за того, что передняя доля гипофиза по какой-то причине синтезирует мало адренокортикотропного гормона. Существует ещё ятрогенная форма, которая возникает из-за разрыва гипоталамо-гипофизарно-надпочечниковой связи в результате длительной терапии синтетическими кортикостероидами.
Болезнь характеризуется целым рядом неприятных симптомов, в числе которых – жёлто-коричневые пятна на ногах и других участках тела, называемые «мелазмами Аддисона». Но эти проявления наверняка будут беспокоить больного в последнюю очередь, поскольку на первый план выйдет хроническая усталость, слабость, отсутствие аппетита при постоянной жажде, гипогликемия, депрессия, тремор, парестезия конечностей, аменорея, импотенция и прочие последствия хронического дефицита кортизола. Лечение болезни Аддисона состоит в заместительной гормонотерапии.
Склеродермия
Аутоиммунная патология, которая характеризуется воспалением соединительных тканей, нарушением микроциркуляции крови и генерализованным фиброзом. Склеродермия называется системной, потому что поражает буквально весь организм: кожные покровы, сосуды, опорно-двигательный аппарат, внутренние органы. Однако встречается и ограниченная форма болезни, когда в патогенез вовлечены отдельные участки кожи, мышц и костей.
Если говорить о кожных проявлениях, то на первой стадии заболевания возникает отёк кистей рук и стоп, который сопровождается эритемой и пастозностью. Затем, по мере того как нормальная соединительная ткань замещается патологической, появляются плотные восковидные жёлтые пятна на ногах и руках, отделенные от остальных участков тела фиолетовым ореолом. На финальной стадии происходит атрофия эпидермиса – пятна становятся бесцветными, сухими и тонкими, как папиросная бумага, они как бы проваливаются внутрь кожных покровов. В некоторых случаях происходит отмирание отдельных пальцев рук или ног. Лечение склеродермии симптоматическое, оно направлено на облегчение самочувствия и торможение болезни, однако остановить её или полностью вылечить, к сожалению, невозможно.
Мастоцитоз
Редкое заболевание неясной этиологии, суть патогенеза заключается в инфильтрации кожи и внутренних органов тучными клетками. Существует три клинических формы мастоцитоза: кожная, системная и злокачественная (тучноклеточная лейкемия). Чаще всего встречается кожный мастоцитоз, у взрослых людей он с большой вероятностью переходит в системный, а у младенцев – самопроизвольно излечивается. Эритродермический тип кожного мастоцитоза характеризуется образованием плотных, округлых жёлто-коричневых или оранжевых пятен на ногах. Дефекты имеют чётко очерченные границы и сильно зудят, располагаются преимущественно в ягодичных складках, под коленями, на внутренней стороне бёдер и в промежности, но могут переходить выше, например, на подмышечные впадины.
Определить, что пятна являются проявлением мастоцитоза, можно по симптому Дарье-Унны – это специфическая реакция на потирание больных участков кожи. В результате пятна мгновенно вздуваются, как при ожоге крапивой, и покрываются мелкими водянистыми пузырьками. Причём, при другой форме кожного мастоцитоза – папулезной, когда наблюдаются мелкие темные пятна на ногах, руках и туловище, симптом Дарье-Унны тоже ярко выражен, а при узловой форме – почти не проявляется. Лечение мастоцитоза комплексное, сложное и длительное, успех зависит от типа и тяжести болезни.
Ксантоматоз
Множественный ксантоматоз – это эндокринное заболевание, при котором происходит отложение холестерола и холестанола под самым верхним, роговым слоем кожи. В результате образуются плотные безболезненные бляшки округлой формы от желтовато-белого до оранжевого цвета, хорошо различимые и потому создающие серьёзный косметический дефект. Наиболее заметными являются ксантелазмы – бляшки на нижних и верхних веках.
Ксантомы могут возникнуть практически на любом участке тела, включая ладони и стопы. Пораженные участки не чешутся и не шелушатся. Жёлтые пятна на ногах при ксантоматозе обычно располагаются в подколенных и подъягодичных складках. Такие дефекты могут самостоятельно исчезать после восстановления нормального обмена веществ. Лечение заболевания состоит в регуляции метаболизма и снижении доли липидных фракций в составе крови. Ксантоматоз – частый спутник сахарного диабета, о котором мы поговорим далее.
[Видео] Доктор Берг — Как избавиться от ксантомы век?:
Пятна на ногах при сахарном диабете
Мелкие кожные дефекты имеются практически у всех диабетиков, выраженные поражения – примерно у половины, причём, чем тяжелее и дольше протекает заболевание, тем выше риск возникновения серьёзных осложнений – трофических язв и гангрены. Негативные изменения в кожных покровах и мягких тканях у людей, больных сахарным диабетом, продиктованы хроническим избытком глюкозы в крови и накоплением отходов патологического метаболизма.
Диабетическая дермопатия
Сначала на внешних боковых поверхностях стоп или передних частях голеней появляются небольшие овальные светло-коричневые или красноватые пятна диаметром 0,5-1,5 см. Они часто бывают симметричными и формируются на обеих ногах одновременно. Затем пятнышки разрастаются, темнеют и нередко сливаются в общую поражённую область, которая характеризуется сухостью, шелушением и зудом.
Если диабетической дермопатии сопутствует полинейропатия, может наблюдаться также боль и жжение. Такие симптомы чаще всего развиваются у пожилых и давно болеющих мужчин. Диабетические пятна на ногах самопроизвольно исчезают через несколько лет, но могут появиться снова.
Пузырчатка
Истинная аутоиммунная пузырчатка составляет всего 1-1,5% от числа всех дерматозов, то есть встречается крайне редко, при этом опасна для жизни и имеет крайне неблагоприятный прогноз. На фоне сахарного диабета первого типа возможно развитие диабетической пузырчатки, которая проявляется возникновением буллов различного размера, преимущественно на коже нижних конечностей.
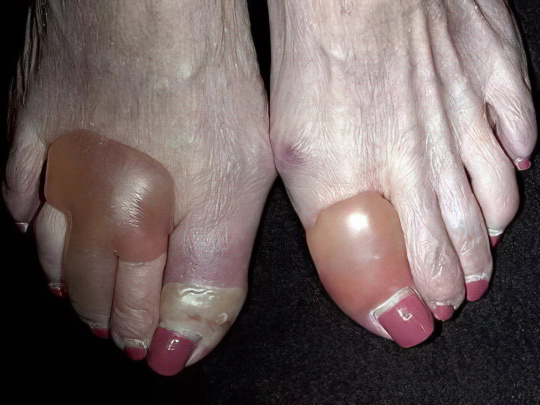
Эти пузыри наполнены мутным желтоватым серозным содержимым, они лопаются, и на их месте образуются болезненные раневые поверхности, постоянно мокнущие и трудно заживающие. Важно не допустить инфицирования ран, за ними необходим тщательный уход.
Липоидный некробиоз
Заболевание выступает последствием нарушения углеводно-жирового обмена и примерно в 75% случаев ассоциируется с сахарным диабетом. Патологический процесс начинается с формирования ярко-розовых или красных узелков, окруженных синюшной каемкой и имеющих жёлто-серую выемку посередине. Локализуются эти образования преимущественно на коже нижних конечностей, а именно – в области голеней.
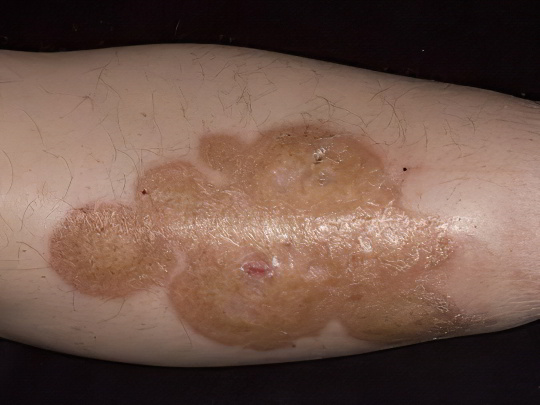
Со временем отдельные узелки сливаются в крупные плотные бляшки с характерным восковым блеском, как бы покрытые полупрозрачной плёнкой. По центру они атрофичны и напоминают очаги склеродермии, а по краям имеют бурый или фиолетовый валик, чуть возвышающийся над поверхностью кожи. Женщины-диабетики болеют липоидным некробиозом примерно в 3 раза чаще мужчин. Заболевание самопроизвольно не проходит, очень тяжело лечится и часто рецидивирует.
Кольцевидная гранулёма
Иначе называется анулярной гранулёмой, имеет неустановленную этиологию, ассоциируется с несколькими болезнями, включая туберкулёз, саркоидоз, ревматизм и сахарный диабет. Патогенез начинается с возникновения плотных, гладких, блестящих пятен на ногах, руках, груди, животе или спине. Образования могут иметь бежевый, розовый, красный или фиолетовый оттенок. Они не шелушатся и не чешутся.
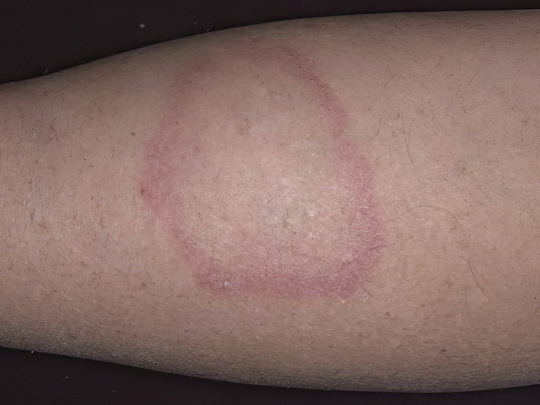
Через несколько месяцев округлые папулы сливаются в общий конгломерат наподобие бляшки с неровными краями, имеющими более яркий окрас, нежели серединная часть. Кольцевидная гранулёма может достигать значительных размеров – до 10 см в диаметре и более. Лечение таких пятен на ногах при сахарном диабете сводится к поддержанию нормального уровня сахара в крови и местному применению кортикостероидов в случае воспаления и болезненности гранулём.
Подробнее: Кольцевидная гранулёма
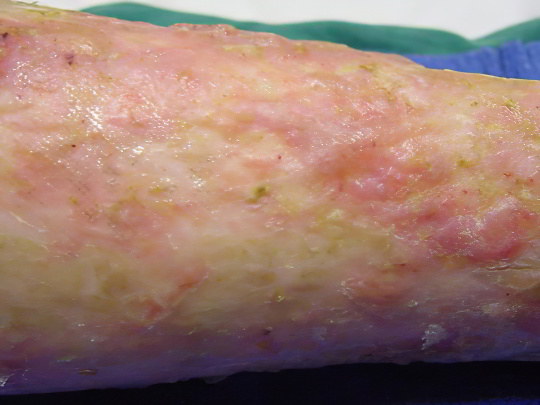
Трофическая язва
Это грозное осложнение сахарного диабета преимущественно второго типа. Язва может образоваться в области голени (на передней или боковой поверхности) или на стопе (в районе пальцевых суставов, на подошве). Для второго варианта существует отдельный собирательный термин – «диабетическая стопа». Почему же возникают трофические язвы при диабете? Во-первых, кожа ног теряет чувствительность, и человек не замечает мелких порезов и трещин, в которые проникает инфекция. Во-вторых, из-за венозного застоя, нарушения трофики и хронического кислородного голодания тканей начавшееся гнойное воспаление не удаётся купировать никакими средствами.
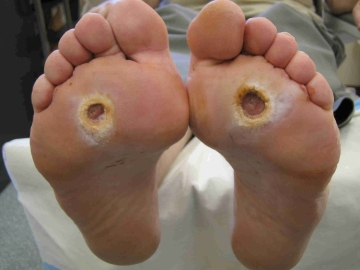
Формирование трофических язв начинается с возникновения плотного, светлого, глянцевого возвышения, из центра которого выделяется лимфа, затем рана открывается и прогнивает внутрь, иногда до самой кости. Воспаление носит бактериальный и/или грибковый характер, в каждом четвертом случае заканчивается гангреной и ампутацией поражённой конечности. Причина заключается в том, что трофические язвы не заживают, каким бы тщательным ни было лечение.
Подробнее: Трофическая язва на ногах – причины, симптомы, стадии и как лечить?
Гангрена
Самое опасное осложнение сахарного диабета, регистрируется примерно у 15% пожилых людей с длительным и тяжёлым течением болезни. Диабетическая гангрена бывает двух типов: сухая и влажная. Первый тип более благоприятен в плане прогноза, при нём часть нижней конечности (обычно один или несколько пальцев) просто чернеют и мумифицируются, могут даже самостоятельно отторгнуться от тела.
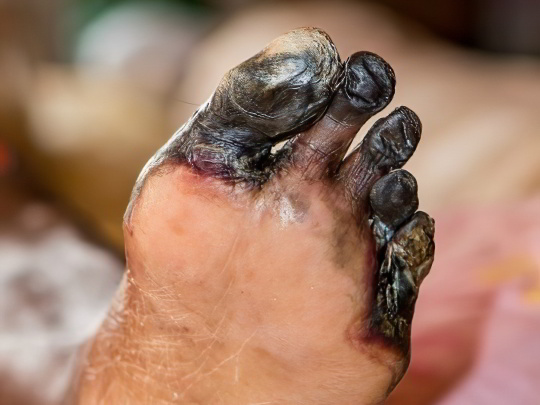
Продукты распада тканей всё равно попадают в кровь, но не в таком огромном количестве, как при влажной гангрене, которая встречается намного чаще, особенно если диабетик имеет избыточный вес. В этом случае чёрные пятна на ногах представляют собой постоянно мокнущие очаги гниения, токсины отравляют организм, вызывают сепсис и летальный исход, если поражённую ногу вовремя не ампутировать.
Подробнее: Гангрена – виды, причины и симптомы
[Видео] Врач-эндокринолог Дарья Альбертовна - Первые признаки сахарного диабета:
Пятна на ногах после эпиляции
Удаление нежелательных волос часто оборачивается возникновением раздражения, сыпи, красных точек или тёмных узелков, особенно если кожа чувствительная, была нарушена технология депиляции и проигнорирована необходимость в последующем уходе. Давайте выясним, с какими трудностями может столкнуться женщина в стремлении к идеальной гладкости ног, как избежать распространённых ошибок или избавиться от уже имеющихся дефектов.
Красные точки
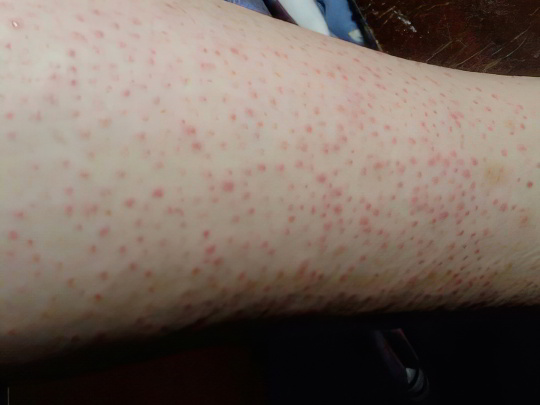
Они наиболее часто появляются на ногах после эпиляции в двух случаях:
Волосы сбривались затупленным лезвием по неподготовленной, нераспаренной коже. Чтобы добиться результата, приходилось надавливать на бритву и многократно проводить ею по одному и тому же месту. В результате роговой слой эпидермиса местами оказался срезанным, и оттуда выделяется сукровица, а иногда и кровь. Если затем в ранки проникнет инфекция, все закончится развитием дерматита – красные точки на ногах будут чесаться, шелушиться или даже гноиться;
Депиляция производилось восковыми полосками или электроэпилятором при чувствительной коже. Подобные процедуры сопровождаются грубым выдергиванием волосков из фолликулов, что само по себе может привести к покраснению и отёку. Пренебрежение последующей обработкой кожи специальными средствами, растирание, скрабирование, надевание колготок или обтягивающих синтетических брюк могут усугубить проблему.
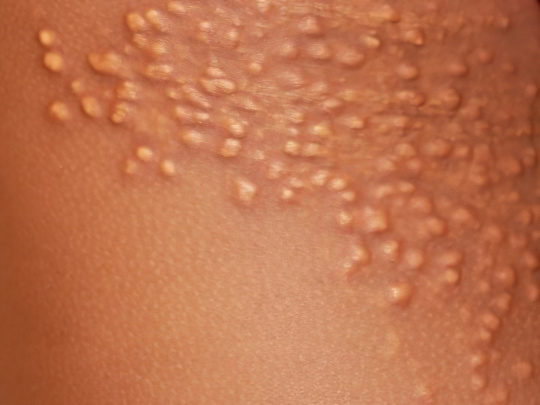
Вросшие волоски
Иногда вместо красных точек девушки жалуются на появление тёмных, плотных узелков – это результат неправильного использования эпилятора. Прибор травмирует волосяные фолликулы, их устье рубцуется и сужается, волосок не может пробиться наружу, поэтому сворачивается в петлю и растёт в произвольном направлении, под кожу. Этот процесс нередко сопровождается зудом, а иногда болезненным покалыванием и даже нагноением. Ноги становятся шероховатыми, покрываются крошечными темными бугорками и выглядят крайне неэстетично. Существует специальный термин, описывающий эту напасть – «эффект клубничных ног».
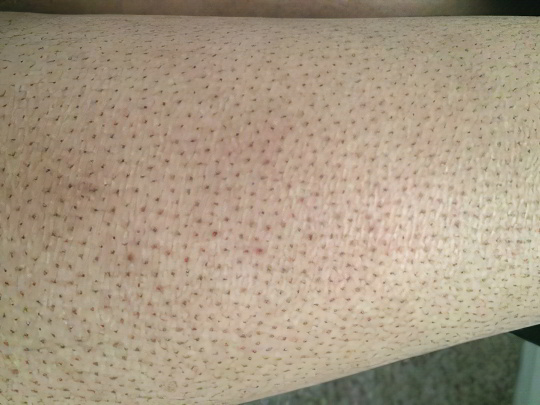
Чтобы не допустить врастания волос, необходимо удалять их строго в одном направлении, против роста, держа эпилятор под нужным углом и проводя по ногам снизу вверх. Нельзя произвольно поворачивать прибор, а если вам неудобно добираться до какого-то участка, то лучше просто смените позу. После процедуры не трите кожу, промокните её чистым полотенцем и нанесите уходовое средство с антисептическим, успокаивающим и регенерирующим эффектом. Если у вас уже есть вросшие волоски, можно попытаться избавиться от них методом распаривания и скрабирования, но следует запастись терпением – с первого раза не получится.
Не расковыривайте вросшие волоски иглой, не выдергивайте пинцетом и не выдавливайте ногтями – сделаете только хуже, врастание повторится или возникнет долго не проходящее тёмное пятно на ноге, которое потом придётся отбеливать. Лучше сразу отправляйтесь на приём к хорошему косметологу.
Видео: как избавиться от вросших волос после эпиляции?
Что делать, если пятна на ногах чешутся и шелушатся?
Для устранения зуда необходимо принять внутрь антигистаминный препарат, но необходимо понимать, что применение таких лекарств без назначения врача крайне нежелательно.
Если пятна на ногах чешутся и шелушатся по причине грибковой, бактериальной или вирусной инфекции, а вы будете использовать для лечения противоаллергический или гормональный препарат, то сделаете только хуже – «забьете» симптомы, усложните дальнейшее лечение или даже усугубите болезнь.
Лучше посетить дерматолога и показать ему свои пятна на ногах. Доктор проведёт диагностику, установит точную причину проблемы и назначит адекватную терапию. Не нужно мучиться, перебирая в аптеке различные мази и надеясь, что какая-нибудь из них, наконец, поможет вам избавиться от зуда и шелушения.
К какому врачу обращаться при пятнах на ногах?
Если вы придете на приём к участковому терапевту или педиатру, то наверняка не ошибетесь, поскольку доктор общего профиля обладает достаточным опытом и багажом знаний, чтобы установить первичный диагноз. При необходимости он направит вас к профильному специалисту: дерматологу, аллергологу, гематологу, ревматологу, эндокринологу, гепатологу, гинекологу, инфекционисту, флебологу, онкологу, хирургу, косметологу – выбор очень широк и зависит от конкретного заболевания. Главное, что нужно сделать, если появились непонятные пятна на ногах – действительно собраться и прийти к врачу, а не заниматься самодиагностикой. Берегите себя, и будьте здоровы!
Записаться на приём к дерматологу
Отдельная страница для записи к дерматологу ➤
Запись на лечение: |
Запись к врачу: |