Пандемия коронавируса накрыла весь мир. Контроль за состоянием новых больных и теми, кто выздоровел не прекращаются. Ведущие учёные продолжат анализировать причины ухудшения клинической картины заболевания и смерти пациентов. Первое место среди всех факторов летальности занимает пневмония.
Чем отличается коронавирусная пневмония от обычной?
Кронавирусное воспаление лёгких относят к атипичным внебольничным пневмониям. Поражение лёгочной ткани происходит не за счёт традиционных возбудителей — пневмококка или стафилококка, которые относятся к бактериальной флоре и могут быть связаны с возбудителями, обсеменяющими госпитальные поверхности. Источник атипичного воспаления альвеол — смешанная вирусно-бактериальная флора.
Характерным признаком пневмонии при коронавирусе является сочетание воспалительных процессов в лёгких с повреждением структурных дыхательных клеток — альвеол. Альвеолярная ткань поражается по типу вирусного альвеолита. Одновременно с этими процессами происходит повреждение сосудистого русла в виде васкулита и множественных тромбозов.
Быстрое развитие патогенетических механизмов вызывает тяжёлое масштабное поражение лёгких, чаще двустороннее. Коронавирусная пневмония проявляется в нарушении подачи кислорода в кровь, что приводит к масштабной полиорганной гипоксии. Установление диагноза предусматривает выполнение анализов на микоплазму, хламидии, которые могут быть возбудителями бактериального воспаления лёгких.
Ряд вирусологов и пульмонологов формулируют иной взгляд на изменения в лёгких. Речь идёт о развитии гемосидероза лёгких. При этом состоянии вирус берёт на себя функции гемолиза эритроцитов. Происходит отщепление ионов железа из клеток крови и их депонирование в форме гемосидерина. Накапливание железа заполняет альвеолы, строму лёгких и придаёт тканям специфический ржавый цвет. В результате наблюдается оскудение подачи кислорода во все внутренние органы.
Гемосидерин объясняет смазанную клиническую картину при коронавирусной пневмонии, которая не всегда совпадает с данными, полученными на компьютерной томографии или рентгенографии. В ряде случаев симптоматика развивается стремительно на фоне относительного благополучия. Разгар заболевания происходит в течение 24-48 часов.
Изучение пневмонии при COVID-19 продолжается. Только проведение дополнительных наблюдений позволит выяснить, происходит ли чистое воспаление лёгких или к нему присоединяются другие типы поражения.
Как себя чувствует больной во время заболевания?

Коронавирусная пневмония не рассматривается, как самостоятельное заболевание. Её появление характеризуют, как осложнение инфекции, вызванной вирусом SARS-CoV-2. Выявление воспаления лёгких во время инфекции указывает на то, что она перешла в среднетяжёлую или тяжёлую форму.
Пневмонии могут предшествовать признаки, характерные для более лёгкой формы COVID-19:
Повышение температуры на уровне 37,5-38°С.
Боль или першение в горле.
Кашель без отделения слизи или мокроты.
Потеря обонятельных и/или вкусовых ощущений (см. потеря обоняния при коронавирусе).
Чувство заложенности носа.
Упорные головные боли.
Слабость, утомляемость в течение первых 2-7 дней.
Температура при коронавирусе, как лакмусовая бумажка, её нарастание, стабилизация или снижение указывают на изменение состояния больного в лучшую или худшую сторону.
Если развивается пневмония, симптоматика усугубляется:
Лихорадка достигает высоких цифр, до 40°С, носит постоянный характер, плохо поддаётся воздействию лекарственных препаратов. Температура сопровождается ознобом.
Интоксикация нарастает. Больной испытывает тошноту, сухость во рту. Кожные покровы приобретают синюшный оттенок. Появляется обильное потоотделение.
Кашель может быть непродуктивным. Если поражение лёгких перешло в стадию накапливания гемосидерина, появляется мокрота с характерным цветом ржавчины.
Появление одышки, боли в груди, как во время кашля, так и при спокойном дыхании.
Об одышке, как важнейшем симптоме пневмонии при коронавирусе, следует поговорить подробнее. Затруднённое дыхание указывает на то, что заболевание переходит в более тяжёлую стадию. При COVID-19 ограничивается глубокий вдох. Обычная бактериальная пневмония провоцирует одышку в случае, когда патологический процесс распространяется на одну или несколько лёгочных долей. Больные в этом случае не испытывают затруднения дыхания в состоянии покоя. Коронавирусная пневмония сопровождается выраженной одышкой, независимо от физической нагрузки. Частота дыхательных движений и пациентов достигает более 22 в минуту (норма — от 16 до 20). При этом больные чувствуют острую нехватку воздуха, некоторые из них сравнивают своё состояние с удушьем. Своего пика одышка достигает к 6-8 дню с момента заражения.
В ряде случаев врачи наблюдают специфические кишечные проявления. Они появляются, когда вирус проникает в пищеварительный тракт. Пациенты жалуются на режущую боль в животе, частые испражнения.
Человек, испытывающий первые симптомы коронавирусной инфекции должен внимательно отнестись к собственным ощущениям. Затруднение дыхания, невозможность полноценного вдоха — симптомы, при которых необходимо вызывать врача на дом. Стесненность в груди, одышка, боль в грудной клетке в состоянии покоя являются признаками тяжёлого течения заболевания, возможного перехода патологического процесса в лёгкие. В этом случае обязательна быстрая, адекватная диагностика и назначение лечения.
Признаки нарастания дыхательной недостаточности:
Синюшность кожи носогубного треугольника, губ, ногтей на пальцах рук.
В акт дыхания включаются межреберные мышцы.
Больной принимает вынужденное положение, при котором чувствует облегчение дыхания — сидя, упираясь в постель руками.
Усугубление дыхательной недостаточности ведёт к кислородному голоданию головного мозга. Гипоксия проявляется сонливостью, раздражительностью. Больные испытывают нарушение сознания в виде спутанности, обмороков или панических атак.
Нарушение дыхания отражается на сердечной деятельности. Отмечается падение артериального давления, нарастание сердечных сокращений (более 90 ударов в минуту).
Острый период пневмонии при COVID-19 продолжается 7-10 дней. Если заболевание протекает в лёгкой форме, то выздоровление наступает примерно через неделю. Тяжёлое течение влечёт за собой ряд опасных для жизни осложнений.
Подробнее: симптомы короновируса по дням: как всё начинается?
Как проверить, началось ли у вас поражение лёгких?
Для установления факта поражения лёгких лучше всего воспользоваться пульсоксиметром. Эти приборы ранее использовались исключительно в стационаре, теперь же вошли в повседневную жизнь. Пульсоксиметр показывает уровень насыщения крови кислородом. Сатурация — ключевой параметр, который контролируют при коронавирусе.
Чтобы оценить степень поражения лёгких, нужно знать показатели нормы уровня кислорода в крови.
Норма определяется согласно возрасту:
У лиц моложе 50 лет — 98-99%.
Люди в возрасте от 50 до 60 лет — 96-98%.
Лица от 60 до 70 лет — 93-94%.
У курильщиков, людей старше 70 лет — 90%.
Отклонения от нормы указывают на воспалительный процесс в лёгочной ткани.
* Пульсоксиметр — простое в использовании устройство, с помощью которого в домашних условиях легко и быстро определяют уровень сатурации.
Для этого необходимо соблюсти простые правила:
Занять удобное положение.
Надеть пульсоксиметр на ногтевую фалангу указательного пальца.
Сделать глубокий вдох и удерживать дыхание.
Оценить результат через 12-15 секунд.
Если нормальным уровнем для вашего возраста является 96%, а после задержки дыхания прибор показывает 99%, значит в лёгких есть альвеолярный резерв. Этот резерв организм использует во время глубокого дыхания, что значит нормальную работу и здоровое состояние лёгких.
Если во время глубокого вдоха индекс насыщенности крови кислородом не меняется, значит лёгочной резерв исчерпан. Это — прямой признак поражения лёгких, больному срочно нужна медицинская помощь, возможно госпитализация для обеспечения кислородной поддержки.
Что проверяет врач?
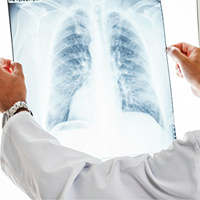
В работе с пациентами, у которых есть подозрение на корнавирусную пневмонию, врачи руководствуются рекомендациями ВОЗ и Министерства здравоохранения. Основной аппаратный метод диагностики — компьютерная томография (КТ) и ренгенография. Скажем сразу, целесообразность выполнения снимков определяет врач. Всем подряд КТ и рентген не выполняют, так как к этому может просто не быть показаний. К счастью, далеко не всегда коронавирус сопровождается пневмонией. Данные рентгенографии, могут не соответствовать тому, что врач выслушивает при аускультации.
Компьютерная томография показывает степень поражения лёгких:
КТ1 - одиночный очаг, поражение не более 25%.
КТ2 - среднетяжелая с поражением от 25 до 50%.
КТ3 - определяются участки уплотнения, слияние очагов, поражение от 50 до 75%.
КТ4 - критическое состояние с поражением более 75%. Диффузные изменения делают лёгкие похожими на фарш.
Посредством КТ определяется динамика заболевания, эффективность проводимого лечения.
Первый контроль КТ выполняют через 2 суток — в случае увеличения патологического очага на 25-50% состояние больного определяется, как тяжёлое.
Подробнее: какой процент поражения лёгких опасен: 25, 50 или 75?
Специфические изменения при коронавирусной пневмонии на КТ:
Очаги поражения округлой формы, которые чаще всего формируются ближе к плевре и в нижних сегментах.
Булыжная мостовая» - доли лёгких выглядят, как растрескавшаяся дорога, из-за утолщения междолевых пространств.
Консолидация — появляется, если альвеолы заполнены жидкостью.
Воздушная бронхограмма — визуализируется просвет бронха, который проходит сквозь уплотненную часть лёгкого.
Рентгенография показывает то, что пульмонологи называют «синдромом матового стекла». В здоровых лёгких визуализируется тёмная поверхность лёгких заполненных кислородом. Светлые участки определяются в случае уплотнения, воспаления альвеолярных перегородок, при чётком рисунке бронхов, сосудов, а также при жидкостных скоплениях в альвеолах.
Показаниями к аппаратной диагностике лёгких считают:
Во время аускультации частота дыхательных движений превышает 22 в минуту. Подозрение на тяжёлую форму заболевания — более 30 ДД в минуту.
Пульсоксиметрия показывает сатурацию ниже 95%. Если показатель уровня кислорода опускается ниже 93%, говорят о тяжёлом состоянии больного.
Падение давления.
Нарушение функций почек.
Изменения в анализе крови — падение уровня лейкоцитов, высокие показатели С-реактивного белка.
Тестирование на вирус SARS-CoV-2 не всегда оказывается точным. Если у больного полным ходом идёт воспалительный процесс в лёгких, в носоглотке возбудителя практически нет. Биоматериал зачастую оказывается без патогена. Максимально эффективным является исследование материала, полученного при бронхоскопии. К сожалению эта процедура довольно непростая в техническом плане, требует некоторой подготовки больного. Для постановки диагноза обычно сдают кровь на антитела, которые появляются в первые дни заболевания.
Учитывая тот факт, что пандемия вызвала повышенную востребованность процедуры КТ, не каждый больной может своевременно её пройти. Намного проще сделать УЗИ лёгких. Аппараты УЗИ есть в каждой клинике, что значительно упрощает диагностику. Метод УЗИ не показывает полную картину лёгких, но гарантированно визуализирует около 70% их поверхности. Ультразвуковая диагностика не имеет противопоказаний и может многократно повторяться через небольшие временные промежутки.
Осложнения
У больных старшего возраста, с тяжёлыми, хроническими патологиями коронавирусная пневмония может стать причиной развития осложнений, угрожающих жизни:
Цитокиновый шторм — состояние, которое чаще всего приводит к летальному исходу.
Острая респираторная недостаточность - сопровождается резким падением уровня оксигенации, приступами удушья, судорогами, нарушением сознания, нередко приводит к гипоксической коме.
Респираторный дистресс-синдром — один из видов дыхательной недостаточности, при котором развивается отёк лёгких, гипоксия.
Септический шок — развивается при масштабном отравлении крови вирусными, бактериальными токсинами. Сопровождается резким падением артериального давления, высокой температурой, судорогами, внутренними и наружными кровотечениями, нарушением функций почек, печени, кишечника.
Полиорганная недостаточность — состояние, при котором одномоментно или последовательно поражаются системы организма. Клиника полиорганных нарушений крайне тяжёлая, сопровождается отёком лёгких, компенсаторной тахикардией, асцитом, диспепсией, нарушением сознания вплоть до комы.
Спустя несколько лет после выздоровления может обнаружиться отдалённое осложнение — фиброз лёгких. Это состояние характеризуется заменой альвеолярной ткани на соединительную, что обязательно приводит к хронической дыхательной недостаточности.
Принципы терапии
Лечение при коронавирусной пневмонии зависит от тяжести клинической картины. Все препараты назначают на основании лабораторных исследований, результатов КТ. Обязательно назначение:
Интерферонов.
Дезинтоксикационных растворов.
В ряде случаев практикуется использование антибактериальных, глюкокортикоидных, нестероидных противовоспалительных препаратов. В зависимости от особенностей клиники назначают симптоматические средства.
Для облегчения дыхания и укрепления лёгких делается как дыхательная, так и не дыхательная гимнастика для лёгких. Она делается во время болезни, и после, а также полезна для профилактики заболевания.
[Видео] 7 советов, как победить коронавирус: