Какой процент поражения лёгких при коронавирусе опасен: 25, 50 или 75?
Как понять, что поражены лёгкие при коронавирусе?
Медицинские наблюдения, которые производятся в течение пандемии COVID-19, показали, что видимые симптомы заболевания могут появляться не сразу. Ряд пациентов не отмечают каких-либо нарушений самочувствия достаточно долгое время, но при этом в лёгких происходят разрушительные изменения. В ряде случаев при отсутствии клинических симптомов выявляются поражения лёгких до 20-30%.
Компьютерная томография (КТ) лёгких - единственный максимально верный и эффективный на ранних стадиях заболевания метод выявления патологических изменений в альвеолярной ткани. Но бывают ситуации, когда аппаратная диагностика недоступна. В этом случае важно знать, как самостоятельно определить степень поражения без явных симптомов коронавируса и повышения температуры тела. К тому же КТ довольно дорогой вид диагностики, который не выполняют из любопытства каждому желающему.
При поражении лёгочной ткани больной коронавирусом испытывает ряд симптомов:
Утомляемость, апатичность, вялость.
Одышка, хрипы, нарушение дыхания.
С трудом выполняемый вдох.
Болезненные ощущения в груди даже в состоянии покоя.
Падение уровня кислорода в крови.
Норма дыхательных движений здорового человека 12-20 в минуту. Одышка вызывает учащение дыхания свыше 25 вдохов в минуту. Примечательно, что одышка наблюдается не только при двигательной активности, но и в состоянии покоя, во время разговора, при минимальных физических усилиях.
Пульмонологи наблюдают определённые закономерные изменения в состоянии больных пневмонией на фоне коронавирусной инфекции:
Самочувствие резко и выражено ухудшается при поражении более 30% лёгочной ткани.
На снимках флюорографии не визуализируются изменения в дыхательной системе. Поражения определяются только на КТ.
На 11-12 день после инфицирования вирусом происходит максимальное разрушение альвеол. Несмотря на патологический процесс больной не предъявляет особых жалоб.
После перенесённой пневмонии на рентгеновских снимках визуализируется синдром «матового стекла».
После выздоровления ещё долго фиксируются остаточные явления — одышка, нарушение ритма дыхания, обесцвеченные участки лёгких на снимках.
2 способа проверить свои лёгкие в домашних условиях
Надёжный способ. Максимально надёжно состояние лёгких проверяется с помощью пульсоксиметра, который можно приобрести в магазине медтехники. Прибор надевают на кончик среднего или безымянного пальца. На миниатюрном мониторе отображается уровень сатурации (SPO2) и сердечный ритм. У здорового человека фиксируется нормальный пульс — от 60 до 90 ударов за одну минуту и показатель насыщения тканей кислородом на уровне 94-99%. Сниженные показатели говорят о нарушении работы дыхательной системы.
Косвенный способ. Для проверки необходимо сделать максимально глубокий вдох и задержать дыхание на 10 секунд. При нормальной работе лёгких удаётся удерживать воздух дольше. Выдох должен быть лёгким, не вызывающим боли в грудной клетке.
Как болят лёгкие?
Лёгочная ткань лишена нервных рецепторов, раздражение которых вызывает боль. Болит не лёгкое, а трахея или крупные бронхи. Выраженная боль в груди, которая сочетается с затруднённым вдохом или выдохом, кашлем, может указывать не на пневмонию, а на бронхит или приступ астмы.
Какой процент поражения лёгких опасен?
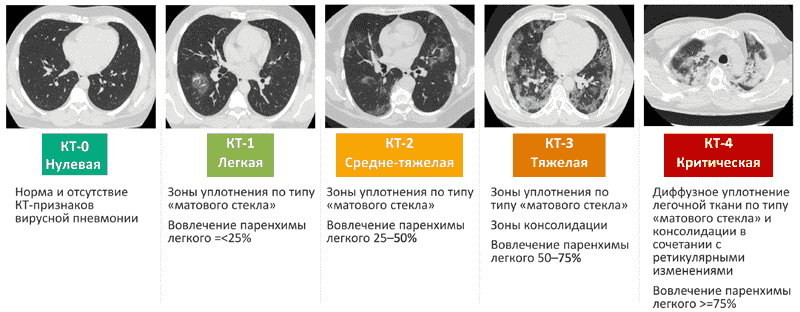
После оценки снимков компьютерной томографии специалист относит поражение лёгких к одной из установленных пяти степеней тяжести. Это происходит путём присвоения баллов к каждой из долей лёгких, которых всего пять. Полученная цифра умножается на 4, что соответствует процентному соотношению.
В зависимости от масштаба деструкции альвеолярной ткани выделяют следующие степени поражения лёгких:
Первая степень — от 0 до 5%. Означает, что пациент перенес заболевание легко, без осложнений.
Вторая степень — от 6 до 25%. Показатели указывают на благоприятный прогноз для больного, при условии выполнения необходимых реабилитационных мероприятий — приём предписанных лекарственных препаратов, физиотерапевтические процедуры, выполнение дыхательных упражнений.
Третья степень — от 26 до 50%. У пациента сохраняются шансы на полное выздоровление при адекватной терапии, длительной реабилитации.
Четвертая степень — от 51 до 75%. Врачи отмечают, что при 51% прогноз условно благоприятный, при 60% - говорят о состоянии средней степени тяжести. При поражении на 70% больной коронавирусом постоянно наблюдается врачами, однако это не исключает развития тяжёлых осложнений.
Пятая степень — более 75% поражения лёгких. При этой форме заболевания отмечается неблагоприятный прогноз для больного.
Степень поражения указывает врач, описывающий снимки компьютерной томографии. Выживаемость больного напрямую зависит от масштаба патологических изменений. За время пандемии были зафиксированы случаи выздоровления больных COVID-19 даже при поражении 90% лёгочной ткани.
[Видео] 50% поражения лёгких на КТ после коронавируса, при полисегментарной двухсторонней пневмонии:
Поражение на 10-25%
Сатурация лёгких сохраняется на уровне более 95%. Больному важно вовремя обратиться за медицинской помощью и получить правильную терапию. В общем отмечается благоприятный исход заболевания. Осложнения или трансформация в более тяжёлую форму возможны у пациентов старшего, пожилого возраста, а также при чрезмерной загруженности врачей в стационаре, при которой они не могут уделять максимум внимания.
Инфицированный не должен игнорировать тот факт, что хоть и незначительные, но повреждения присутствуют. Следует внимательно отнестись ко всем назначениям врача, чтобы не усугубить своё состояние.
Поражение на 26-50%
Для больного сохраняется благоприятный прогноз, при этом наблюдается высокая температура тела и снижение содержания кислорода в крови. В условиях стационара состояние пациента контролируют, обеспечивают необходимую медикаментозную поддержку. Течение III степени коронавируса проходит стабильно. Некоторое повышение смертности отмечается при поражении от 30% лёгких и более. Вероятность летального исхода связывают с возрастом инфицированного.
Возраст больного (лет) |
Смертность при 20-40% поражения лёгочной ткани (в%) |
Менее 15 |
0,03% |
18-30 |
0,96% |
30-50 |
4,15% |
50-70 |
9,95% |
70-100 |
19,15% |
Разрушительное действие инфекционного агента может затрагивать большие участки лёгких. Масштаб распространения зависит от уровня иммунитета, возраста больного, выполняемой терапии. В госпитализации нуждаются лица пожилого возраста, у которых наблюдается стремительное развитие клинической симптоматики в течение одного-двух дней в виде приступов сильного кашля, выраженного затруднения дыхания.
Поражение лёгких на 51-75%
Перспектива полного выздоровления — условно-неблагоприятная. Заболевание отличается среднетяжёлым течением с усугублением симптоматики:
Резкое падение сатурации.
Повышение температуры до высоких цифр.
Сильный кашель.
Выраженное затруднение дыхания.
Больной нуждается в постоянном наблюдении из-за высокой вероятности формирования пневмосклероза. Если состояние стабильное, даже пожилого пациента могут отправить домой на продолжение лечения в амбулаторных условиях. Так что даже 70% поражение лёгких не является безнадежным.
Наиболее уязвимыми считаются лица, в анамнезе которых никогда не было пневмонии, не привитые специализированными противогриппозными вакцинами, а также ведущие гиподинамичный образ жизни.
Возраст больного (лет) |
Смертность при 60% поражения лёгочной ткани (в%) |
Менее 25 |
1,4% |
25-40 |
2,9% |
40-60 |
8,75% |
60-80 |
16,15% |
Старше 80 |
25,1% |
Поражение > 75%
Масштаб повреждения лёгких в таком объёме опасен для больных независимо от возраста. В этом случае определяется неблагоприятный прогноз, который подразумевает развитие необратимых изменений структуры альвеол. Необходима госпитализация в специализированное отделение для обеспечения кислородной поддержки, введения лекарственных средств, сохраняющих жизнеспособность внутренних органов.
На повреждение лёгких такого уровня организм реагирует выделением тропонинов — специфических белков, которые в норме находятся в скелетных мышцах и миокарде. Появление тропонина при коронавирусе чаще всего является предвестником инфаркта. При этом отмечается внезапное снижение сатурации. В тяжёлых случаях уровень кислорода падает до 60 % и ниже, что становится причиной остановки сердца.
Больные COVID-19 с поражением лёгких 90% проходят длительный реабилитационный период. Им требуется несколько месяцев, чтобы полностью восстановиться.
Возраст больного (лет) |
Смертность при 90% поражения лёгочной ткани (в%) |
Менее 25 |
9,55% |
25-40 |
17,2% |
40-60 |
25,05% |
60-80 |
23,0% |
Старше 80 |
65,5% |
Как вычисляется процент поражения?
Установить процентное значение лёгочного поражения возможно только при анализе снимков КТ. Во время описания врач-рентгенолог определяет специфические признаки — затемнённые участки «мягкой» плотности, которые получили определение «зоны матового стекла».
Последовательно анализируются пять долей лёгких. Три из них расположены в правом лёгком, две — в левом. Врач исследует насколько повреждена каждая доля и присваивает от 1 до 5 баллов, где 1 баллу соответствует повреждение на уровне меньше 5%, а 5 баллам — более 75%. Подсчет осуществляется путём складывания всех баллов и умножения на 4, в итоге получаем процент поражения. Например, (3+5+2+4+3)*4 =17*4 = 68% поражения.
Почему обычный рентген не видит поражения лёгких?
Традиционному рентгеновскому исследованию недоступны глубокие слои паренхимы, в которых зачастую формируется очаговая инфильтрация. Рентген визуализирует внешнюю оболочку лёгких, которая может не изменяться и выглядеть здоровой.
Полноценное обследование лёгких при коронавирусе возможно только методом компьютерной томографии. Функциональность альвеолярной ткани сохраняется при отсутствии цитокинового шторма. Пациент в этом случае не испытывает серьёзных симптомов, иногда возникают проблемы с глубоким дыханием и одышкой при физической активности, ходьбе.
Коронавирусная пневмония имеет отличия от типичного воспаления лёгких:
Кашель и выделение мокроты не являются специфическими симптомами.
Болезнь часто развивается на фоне нормальной температуры или субфебрилитета.
Значительная часть больных с масштабным поражением лёгких не отмечают затруднение дыхания и физической болезненности. Вся клиническая картина проявляется после респираторного дистресс-синдрома, который развивается на фоне продолжительной нехватки кислорода.
Начинают нарастать специфические симптомы:
Выраженная утомляемость.
Астения.
Чувство удушья.
Расстройство сознания.
При каком проценте поражения лёгких забирают в больницу?
В вопросе госпитализации процент поражения лёгких не играет главной роли. Решение о помещении больного в стационар принимают после оценки общего состояния. Согласно рекомендации Минздрава РФ от 19.03.2020 г. госпитализации подлежат два типа больных — с подтверждённым диагнозом COVID-19 или находящихся в среднетяжелом, тяжёлом или критическом состоянии при подозрении на коронавирус. Обязательная госпитализация предусмотрена для пациентов старше 65 лет и относящихся к группе риска. В группу риска внесены лица, страдающие тяжёлыми хроническими заболеваниями — сердечной недостаточностью, сахарным диабетом, гипертонией и другими.
В каком случае лёгкие повреждаются навсегда и не восстанавливаются?
Пожизненное повреждение лёгких возможно, но маловероятно. Совокупность альвеол образует эластичную ткань, которая обладает способностью к восстановлению. Нарушение функциональности лёгких возможно, как результат фиброза (пневмосклероза), который проявляется в виде рубцовых изменений. Шрамы, сформировавшиеся на альвеолярной ткани, не рассасываются.
Фиброз лёгких не представляет угрозы по нескольким причинам:
Небольшие рубцовые преобразования компенсируются здоровыми участками лёгкого. Человек не испытывает никаких соматических признаков изменений.
Пневмосклероз развивается на финальной стадии пневмонии, но может не давать явных симптомов даже у больных с тяжёлой формой заболевания. Каждый пациент, выписанный после лечения пневмонии, должен соблюдать рекомендации врачей, выполнять упражнения для восстановления функции дыхательной системы. Только при соблюдении всех требований есть вероятность минимизации тяжёлых осложнений.
В рекомендации специалистов входят: адекватное лечение пневмонии, отказ от вредных привычек, систематическое выполнение дыхательной гимнастики. Благоприятные условия способствуют регенерации лёгочной паренхимы, что доказано повторными обследованиями пациентов с разными формами пневмонии в анамнезе.
Укрепление лёгких до и после коронавируса
Дыхательные упражнения
Пациенту следует лечь на спину, согнуть ноги в коленях, расставить стопы на ширину таза и опустить руки вдоль туловища. Важно помнить, что выполняют все упражнения спокойно, следят за равномерностью дыхательных движений. Все упражнения выполняют по 10 раз:
Во время глубокого вдоха носом как можно больше расправить грудную клетку. Выдыхать через рот достаточно медленно, при этом постепенно опуская грудную клетку до нормального состояния.
В том же исходном положении руки кладут на живот. Во время глубокого вдоха через нос живот надувают. Далее следует медленный выдох через рот и живот сдувается.
Исходное положение прежнее. Руки опущены вниз, кисти сомкнуты в замок. При глубоком носовом вдохе руки поднимают вверх за голову. Выполняя выдох через рот руки не размыкая опускают вниз.
Человек остаётся в исходной позиции, руки разведены в стороны. На глубокий вдох через нос обнимаем себя руками, при выдохе через рот руки разводятся в исходное положение.
Лечь на спину, колени согнуть. Во время глубокого вдоха через нос развести руки в стороны. Во время выдоха через рот обхватить колено руками и подтянуть к груди. На следующем вдохе опустить ногу, руки — в стороны. Повторить с другой ногой. Выполнять поочередно.
Исходное положение прежнее, руки опустить вниз. Во время вдоха руки через стороны поднимают вверх. На выдохе руки опускают в исходное положение.
Во время глубокого вдоха руки поднимают перед собой вверх. Выдыхая через рот руки через стороны возвращают вниз.
Исходное положение — лежа на боку, ноги согнуты так, что прямой угол образован в тазобедренных и коленных суставах. Верхняя рука прямо вытянута вдоль туловища. Во время вдоха носом руку поднимают вверх, при выдохе через рот — опускают вниз.
Упражнение выполняется как упражнение № 9, с той разницей, что во время поднимания следует потянуться за рукой вверх.
Упражнения №8 и №9 выполняют лёжа на другом боку по 10 раз.
Лечь на бок, ноги согнуть в коленях под прямым углом, прямой угол в тазобедренном суставе, верхняя рука вытянута вперёд. На вдохе через нос верхнюю руку отводят назад, корпус поворачивают за ней. Во время выдоха возвращаются в исходное положение.
Стать на четвереньки, упираясь кистями и коленями. Кисти расположены под плечевыми суставами, колени — на ширине таза, спина не прогибается. При глубоком вдохе через нос спина выгибается дугой. Во время выдоха через рот — спина возвращается в исходное положение.
Исходное положение как в упражнении № 12. На вдохе через нос руку поднимают через сторону вверх с одновременным поворотом корпуса. При выдохе рука опускается вниз, как бы обнимая верхнюю часть тела.
Исходное положение — сидя на стуле, колени согнуты под прямым углом, стопы расставлены на ширине плеч. Руки смыкают в замок перед собой. Во время вдоха через нос руки поднимают вверх и тянутся вслед за ними. Во время выдоха руки возвращаются в исходное положение, спину округляют.
Исходная позиция как в предыдущем упражнении. Одну руку кладут на бедро. Во время глубокого вдоха через нос другая рука поднимается через сторону вверх, верхняя часть тела тянется вслед за рукой. Должно появиться ощущение растягивания боковых мышц. На выдохе через рот руку опускают вниз, спину выпрямляют. Тоже упражнение повторяют с другой рукой.
Упражнение выполняют из исходного положения, как при упражнении №15. При глубоком вдохе через нос одну руку поднимают перед собой, далее отводят в сторону и назад, верхняя часть теле тянется вслед за рукой. Во время выдоха рука и корпус возвращаются в исходное положение.
Сидя на стуле ноги расставляют на ширину плеч, двумя руками удерживают гимнастическую палку. Во время вдоха носом палку поднимают вверх. На выдохе через рот руки с палкой опускают вниз.
Принять положение, как при упражнении №17. Руки удерживают палку на уровне ширины плеч. Во время вдоха носом вверх поднимают правую руку и слегка заводят за спину. На выдохе через рот руку возвращают в исходное положение. Тоже повторяют с левой рукой.
Исходное положение — сидя на стуле, ноги расставлены на ширине плеч, один конец гимнастической палки упирается в пол, другой удерживается двумя руками. Во время глубокого вдоха через нос спину выпрямляют, макушкой тянутся вверх. Во время выдоха через рот выполняют наклон вперёд.
Дыхательная гимнастика может вызывать чувство головокружения — это нормальная реакция организма, которой не следует опасаться. Если у пациента кружится голова, необходимо сделать паузу в выполнении упражнений и продолжить после стабилизации состояния.
Подробнее: Дыхательная гимнастика при коронавирусе в домашних условиях
НЕ дыхательные упражнения

Лечебная гимнастика, рекомендованная при шейном остеохондрозе, может оказать положительный эффект при восстановлении функций лёгких. Популярный комплекс состоит из ряда довольно простых упражнений:
Исходное положение — сидя на стуле. Руки поднимают перед собой и слегка сгибают в локтях. Во время вдоха обе руки разводят в стороны, на выдохе — сводят перед собой. Все движения выполняют в спокойном темпе, плавно. Упражнение повторяют 5-8 раз.
Исходное положение сохраняют, как в прошлом упражнении. Руки разведены в стороны. На вдохе руки сводят перед собой, на выдохе — разводят в стороны. Достаточно трёх повторений. При появлении неприятных ощущений упражнение останавливают.
Пациент сидит на стуле, руки разведены в стороны с опущенными вниз ладонями. Во время вдоха грудную клетку расправляют, руки приподнимают и разворачивают ладони кверху. При выдохе грудь возвращается в спокойное положение, руки опускают, расслабляются. Выполняют 5-8 раз.
Исходное положение – сидя на стуле, руки на поясе. При вдохе оба локтя отводят кзади, сводят лопатки. На выдохе руки возвращают в исходное положение. Упражнение повторяют 5-8 раз.
Сидя на стуле пациент выпрямляет руки перед собой. На вдохе руки поднимают вверх, на выдохе — опускают в исходное положение. Выполняют 5-8 повторений.
Исходное положение, как в предыдущем упражнении. Во время вдохе руки также поднимают вверх, но в максимальном положении пациент делает дополнительный вдох. Во время выдоха руки опускают и делают полный выдох. Повторяют 3 раза.
Пациент сидит на стуле, мышцы шеи, спины, рук расслаблены. Выполняется глубокий вдох через нос, при котором пациент мысленно считает до 2 или до 3. Выдох осуществляется через сомкнутые губы с мысленным счётом до 4 или до 6. Выполняют 2-3 раза. На следующем этапе упражнения выдох выполняется через кулак, поднесенный ко рту. Упражнение делают примерно 5 минут.
НЕ дыхательную гимнастику делают 1 или 2 раза в день, но не сразу после еды. Максимальный эффект достигается при регулярных занятиях каждый день или через день.
Подробнее: НЕ дыхательная гимнастика для лёгких
Дополнительные рекомендации

Вывод нейротоксического яда. Так как из-за коронавируса в организм попадает много нейротоксического яда, который выводится месяцами, нужно пропить на протяжении 3-5 дней активированный уголь – 1 таблетка на 10 кг веса. Иногда облегчение наступает уже в первый день. Подойдут и другие энтеросорбенты, но активированный уголь и дешевле, и подходит больше в этой ситуации.
Ортосифон. Это очень полезное лекарственное растение в период восстановления, его нужно пропить курс – 3 недели. При желании, курс можно повторить через месяц перерыва.
Янтарная кислота. Если у вас нет противопоказания к её применению, и у вас нет аллергии, и вы хорошо её переносите, вы можете её пропить. Она оказывает возбуждающий эффект на нервную систему, придаёт сил. Заменить её вы можете пчелиной пыльцой.
Если у вас кашель.В случае длительного кашля уже после перенесённой инфекции, хорошо помогает корень солодки, применяемый одновременно с каким ни будь противоаллергическим средством. Курс лечения 7-14 дней.
Если у вас пропало обаяние. Для этой цели хорошо подойдёт настойка эвкалипта. На стакан кипящей воды нужно капнуть 10-15 капель эвкалипта. Нужно просто дышать этим паром.
Жиры. Для сохранения нормальной жизнедеятельности альвеол необходимо регулярное употребление животных жиров. Дыхательная функция лёгких нарушается при нехватке натуральных липидов. Вегетарианская, веганская или обезжиренная диета делают лёгкие беззащитными перед бактериальными и вирусными патогенами. В диету больных коронавирусом обязательно должно входить сливочное масло, жирное молоко, сливки, сало.
Алоэ. Сок алоэ помогает восстановить функции внутренних органов после перенесённого COVID-19. Для использования подходят аптечные препараты алоэ в виде капсул или питьевого раствора. Употребление сока алоэ способствует купированию приступов кашля, укреплению иммунитета. Пациенту можно приготовить лечебную смесь дома из равных частей сока алоэ, мёда и сливочного масла. Состав принимают по 1 чайной ложке 3 раза в день и запивают несладким чаем. Курс лечения длится 3-7 дней.
Витамины. В программу медикаментозного лечения коронавируса обязательно вводят витамины группы В и витамин С, которые следует принимать каждый день. Витаминные препараты усиливают противостояние инфекции, помогают нормализовать дыхательную функцию.
Вода. Соблюдение питьевого режима — обязательное условие для восстановления лёгких. Допускается употребление чая, травяных отваров. Пациенту рекомендовано выпивать 1-1,5 л тёплой воды каждый день.
Сон. Крепкий, устойчивый иммунитет зависит от качества сна. Полноценный сон обеспечивает здоровье, стабильность гормонального фона, здоровье психики, высокий уровень защитных функций.
Стресс. Чтобы уберечь себя от коронавирусной инфекции, необходимо минимизировать воздействие стрессовых факторов. Полноценный иммунитет невозможен в условиях хронического стресса. Защитные функции ослабляются под воздействием кортизола — гормона стресса, который в большом количестве продуцируется при депрессивных состояниях, хронической тревожности. Во время пандемии COVID-19 следует минимизировать поступление негативных новостей и других стрессовых факторов.
[Видео] Доктор Евдокименко – восстановление после коронавируса:
Прогнозы на выздоровление
Клиническая картина коронавирусной инфекции, форма заболевания обусловлены общим здоровьем больного, степенью иммунитета. В ряде случаев пациенты со значительным поражением лёгких не предъявляют жалоб на ухудшение состояния. Нельзя забывать, что течение COVID-19 может обостриться в любое время.
Возникновение воспалительного процесса в лёгких повышает риск развития осложнений. Самыми тяжёлыми из них являются дыхательная недостаточность и острый дистресс-синдром, которые чаще всего приводят к гибели больных.
Острый респираторный дистресс-синдром (ОРДС) — основная причина смерти больных коронавирусом. ОРДС характеризуется развитием дефицита кислорода в крови, от которого страдают все внутренние органы, центральная нервная система. Из-за риска развития тяжёлых осложнений больные подлежат госпитализации для получения необходимой помощи, реанимационных мероприятий.