Холангит: симптомы и лечение
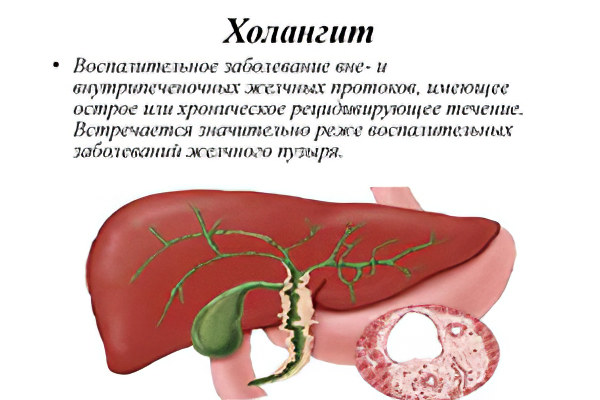
Холангит – это воспаление желчных протоков. Спровоцировать его могут различные факторы, но при этом заболевании всегда наблюдается застой желчи. Иногда патология проявляется острыми симптомами и приводит к развитию серьёзных осложнений. Проявления болезни зависят от её формы и стадии развития.
Лечением холангита должен заниматься врач после проведения тщательной диагностики. Терапия преимущественно медикаментозная. Чаще всего от холангита страдают женщины. В группе риска находятся люди пожилого возраста (50-60 лет). У детей воспаление желчных протоков диагностируется редко.
Что такое холангит?
Холангит является патологией, сопровождающейся нарушением в работе печени и воспалением желчных протоков. При заболевании происходит застой желчи. Вызвано это может быть различными причинами. Нередко болезнь развивается на фоне бактериальной инфекции.
При холангите страдает функция ЖКТ в целом. У больного может быть диагностирован гепатит, гастродуоденит, панкреатит, желчнокаменная болезнь, холецистит.
Виды и формы заболевания
В зависимости от причины нарушения, различают следующие формы холангита:
Бактериальный.
Вирусный.
Паразитарный.
Аутоиммунный.
Онкологический.
В зависимости от особенностей течения болезни, выделяют следующие её разновидности:
Острый холангит. Нарушение имеет яркую клиническую картину. Самочувствие больного значительно ухудшается.
Хронический холангит. Заболевание то обостряется, то случается его ремиссия. Когда острая фаза минует, человек не будет испытывать каких-либо симптомов нарушения.
Острая форма холангита
Острый холангит имеет инфекционную природу. Развивается нарушение неожиданно для самого больного. Желчные протоки воспаляются, в них начинает скапливаться желчь. Иногда происходит полная закупорка путей. Если заболевание имеет лёгкое течение, то есть возможность справиться с ним медикаментозными методами. К операции прибегают в том случае, когда развиваются осложнения.
Острый холангит протекает в разных формах, среди которых:
Катаральный холангит. Такое поражение желчных протоков считается самым лёгким. Слизистая оболочка желчных путей краснеет и отекает. Симптомы нарушения у больного выражены слабо, лечение отсутствует. Поэтому именно катаральный холангит нередко приобретает хроническое течение.
Дифтерический холангит. Слизистая оболочка желчных путей покрывается язвами, на которых образуется плёнка. Под ними участки некроза начинают быстро разрастаться. Нередко дифтерический холангит с желчных путей переходит на печень.
Гнойный холангит. В желчных протоках начинает скапливаться гной. Воспаление быстро прогрессирует, распространяется на расположенные рядом ткани и органы.
Некротический холангит. Желчные пути подвергаются некрозу, так как в них проникают ферменты, вырабатываемые поджелудочной железой. Именно они начинают разъедать протоки изнутри. Эта форма холангита является наиболее опасной, так как может стать причиной воспаления брюшины или печени.
Хроническая форма холангита
Если рассматривать холангит в общей структуре заболеваний гепатобилиарной системы, то диагностируется он не часто. Воспаление желчных протоков преимущественно является вторичным нарушением, которое возникает на фоне других патологий органов ЖКТ. Особую опасность в этом плане представляет поражение желчного пузыря и печени. У 1/3 пациентов холангит является следствием удаления желчного пузыря.
Холангит может иметь различное течение:
Латентная форма. При этом симптомы патологии полностью отсутствуют.
Рецидивирующая форма. Заболевание то обостряется, то затихает.
Септическая форма. В протоках скапливается гной. Заболевание имеет тяжёлое течение и может стать причиной гибели больного.
Абсцедирующая форма. В желчевыводящих путях формируются участки абсцесса, заполненные гнойными массами.
Отдельно нужно выделить такую форму болезни, как первичный склерозирующий холангит. При этом нарушении воспаление имеет неинфекционный характер. По мере прогрессирования патологии желчные пути сужаются, отток желчи нарушается. На терминальной стадии болезни они полностью зарастают, у больного развивается цирроз печени.
Склеротический холангит относится к тяжёлым патологиям. Полностью избавиться от болезни невозможно. За 10 лет у таких пациентов формируются необратимые изменения в печени.
Виды холангита в зависимости от места сосредоточения воспалительного процесса:
Холедохит. Воспаление общего желчного протока, который называется холедох.
Ангиохолит. Воспаление мелких желчных протоков.
Папиллит. Воспаление фатерова сосочка. Он располагается в том месте, где общий желчный проток впадает в 12-перстную кишку.
Тотальное воспаление системы желчевыводящих путей.
Причины возникновения
Основной причиной развития холангита считается инфекционный процесс. Самым частым возбудителей инфекции является кишечная палочка, протей и энтерококк. Если у больного развивается гнойное воспаление, то при проведении анализа желчи в ней высеивается сразу несколько представителей инфекционной флоры. Такой анализ имеет немаловажное значение, так как по его результатам удастся подобрать оптимальное лечение.
Инфекция может попасть в желчные протоки несколькими путями:
Восходящий. Бактерии поднимаются в желчевыводящие пути из 12-перстной кишки по слизистым оболочкам.
По крови, через воротную вену.
По лимфатическим сосудам. Источником распространения инфекции может являться поджелудочная железа, кишечник и желчный пузырь.
Иногда желчные пути воспаляются из-за попадания в них ферментов поджелудочной железы. Они имеют агрессивное действие, поэтому стенки протоков разъедаются, случается их некроз. В таком случае специалисты указывают на асептическое воспаление.
Склерозирующий холангит – это аутоиммунная патология. При ней собственные клетки иммунной системы начинают продуцировать антитела, разрушающие ткани желчных протоков.
Симптомы холангита
Диагностировать холангит не просто, так как у каждого пациента эта болезнь имеет разное течение и даёт разнообразные симптомы. Часто воспаление желчных протоков можно спутать с другими заболеваниями. В ряде случаев холангит вовсе ничем себя не проявляет. Тем не менее, есть определённые признаки, позволяющие заподозрить поражение желчных протоков.
Различную симптоматику даёт острый, хронический и склерозирующий холангит.
При остром холангите

Симптомы острого холангита:
Боль сосредотачивается в груди с правой стороны. Она отдаёт в живот, в плечо и в лопатку.
Температура тела повышается до 40 °C, больного знобит.
Усиливается слабость.
Возникает кожный зуд.
Дерма и слизистые оболочки приобретают жёлтый окрас.
Сознание затуманивается.
Есть вероятность развития печёночной комы.
При хроническом холангите
Хронический холангит сопровождается такими симптомами, как:
Слабая боль. Она может быть интенсивной только в том случае, когда в желчном пузыре имеются камни.
Кожный зуд.
Давящее или распирающее чувство в правом подреберье.
Слабость.
Повышение температуры тела. Происходят её скачки время от времени.
Повышенная утомляемость.
Гиперемия ладоней, утолщение пальцев.
При склерозирующем холангите
Склерозирующий холангит:
Боль в правом подреберье и в животе (преимущественно в его верхней части).
Кожный зуд и пожелтение кожных покровов.
Повышение температуры тела до 38 °C.
Диагностика

Чтобы диагностировать холангит, потребуется не только анализ имеющихся симптомов, но и инструментальное, а также лабораторное обследование.
Первичные диагностические процедуры:
Опрос больного.
Изучение анамнеза пациента.
Осмотр кожи и слизистых оболочек, пальпация брюшной стенки, области правого подреберья.
Сбор лабораторных данных:
Анализ крови (общий и биохимический). У больных с холангитом будет увеличен уровень билирубина, трансаминаз и щелочной фосфатазы.
Бактериальный посев желчи. Её забор осуществляют при проведении дуоденального зондирования.
Микроскопия кала. Это исследование позволит исключить заражение паразитами.
К инструментальным методам обследования относят:
Ультразвуковое исследование органов брюшной полости.
Компьютерная томография.
Ультрасонография желчных протоков.
Холецистография.
Электронная холеграфия.
МРПХГ. Этот метод позволяет диагностировать обструкцию желчных путей.
Холангит даёт схожую симптоматику с различными заболеваниями.
Поэтому необходимо проводить дифференциальную диагностику с такими нарушениями, как:
Желчнокаменная болезнь.
Некалькулезный холецистит.
Первичный билиарный цирроз.
Эмпиема плевры.
Пневмония с поражением правого лёгкого.
К какому врачу обратиться?
Лечением холангита занимается гастроэнтеролог. Также человеку может потребоваться помощь диетолога, физиотерапевта, хирурга. Во время прохождения обследования необходимо будет посетить эндоскописта и УЗИ-диагноста.
Лечение холангита
Пациента с холангитом госпитализируют. Он должен находиться под постоянным контролем специалистов, так как в любой момент ему может потребоваться помощь хирурга. Терапия зависит от тяжести патологического процесса.
Основные задачи, которые встают перед врачом:
Купирование воспаления.
Снятие интоксикации с организма.
Разгрузка желчных путей.
Консервативное лечение холангита
Консервативная схема лечения базируется на следующих пунктах:
Соблюдение постельного режима.
Диета должна быть максимально облегчённой. Больной должен получать супы-пюре, пюрированные овощи, мясо в виде фарша, кисломолочные напитки и пр.
Антибиотики и препараты для избавления организма от паразитов.
Препараты для купирования воспаления.
Спазмолитики для устранения болей.
Инфузонная терапия проводится для снятия интоксикации с организма. Больному вводят электролиты, белки, солевые препараты, глюкозу, форменные элементы крови.
Гепатопротекторы призваны защитить клетки печени от разрушения.
Плазмаферез. Процедуру очищения крови проводят при выраженной интоксикации организма.
Медикаментозное лечение холангита
Больному с холангитом назначают антибиотики широкого спектра действия. Их подбирают в индивидуальном порядке. Продолжительность лечения составляет 14 дней.
Кроме антибиотиков, используют обезболивающие препараты, спазмолитики, гепатопротекторные препараты, желчегонные, а также урсодезоксихолевая кислота. Все лекарства назначает врач после обследования.
Физиотерапия
Когда острую стадию холангита удастся преодолеть, пациента направляют на физиотерапевтическое лечение.
Ему могут быть назначены такие процедуры, как:
УВЧ. На организм воздействуют электромагнитными полями.
Диатермия. Лечение переменными токами.
Электрофорез. На организм воздействуют электрическими импульсами.
Индуктометрия. Лечение высокочастотными магнитными полями.
Грязевые аппликации. Лечение тёплыми грязями.
Микроволновая терапия. На организм оказывают влияние электромагнитными полями.
Озонокеритотерапия. На тело человека оказывают влияние нагретым озокеритом. Это вещество на основе нефти.
Парафинотерапия.
Приём минеральных ванн.
Хирургическое лечение холангита
Если возникает необходимость, то больного готовят к операции.
Это могут быть такие процедуры, как:
Эндоскопическая папиллосфинктеротомия. В ходе проведения процедуры рассекают фатеров сосочек, который был сужен.
Удаление камней из желчных путей с использованием эндоскопа.
Стентирование холедоха с использованием эндоскопического оборудования. В желчный проток вводят специальное устройство, которое не даёт ему сужаться.
Чрескожное транспечёночное дренирование желчных путей. Желчь выводят наружу, для чего устанавливают прямой дренаж.
Врачи отдают предпочтение малоинвазивным методикам с применением эндоскопа. Такая процедура позволяет провести все необходимые манипуляции, не выполняя больших разрезов на брюшной полости. Использование эндоскопа даёт возможность избежать массивной кровопотери и быстро восстановиться больному после операции. Однако при развитии гнойного осложнения показано полостное вмешательство.
Диета в острый период холангита

При остром течении холангита пациента переводят на лечебный стол под номером 5А. При хроническом воспалении нужно придерживаться стола №5.
Диета №5. предполагает соблюдение следующих рекомендаций:
Кушать нужно 5 раз в день, малыми порциями.
Перед сном от еды отказываются. Возможен только лёгкий перекус.
Под запретом острые и пряные блюда, чеснок, хрен, редька. .
Суточная калорийность составляет 3500 ккал, где на белки приходится 100 г, на жиры 100 г, на углеводы 400 г.
В меню должны присутствовать такие продукты, как: гречка, творог, овсянка, маложирное мясо и рыба.
После улучшения самочувствия можно добавить в меню овощные и молочные супы, печеные и свежие овощи, подсушенный хлеб.
Подробнее: Диета №5: таблица продуктов, меню, принципы диеты
Диета №5А предполагает соблюдение следующих правил:
Можно употреблять в пищу любые крупы, но их нужно разваривать.
Мясо и рыбу готовят на пару.
Жарка, как способ приготовления пищи, под запретом.
Нельзя включать в рацион фрукты и овощи в свежем виде.
Запрещён ржаной хлеб.
Рекомендуется проводить разгрузочные дни на твороге и яблоках.
Чтобы не возникло запоров, человек должен употреблять в пищу свеклу, овощные соки, сухофрукты.
Осложнения и последствия
Если лечение холангита отсутствует, то повышается вероятность развития таких осложнений, как:
Холецистопанкреатит.
Воспаление тканей печени.
Билиарный цирроз печени.
Перитонит.
Инфекционно-токсический шок.
Печёночная недостаточность.
Печёночная энцефалопатия с поражением головного мозга.
Кома.
Видео: передача Жить Здорово – «желчь до цирроза доведёт»:
Прогноз и профилактика
Если у пациента развивается абсцесс, цирроз, печёночная или почечная недостаточность, сепсис, то прогноз ухудшается, вероятность летального исхода повышается. Адекватное лечение катарального холангита приводит к полноценному восстановлению. Менее благоприятный прогноз для больных с некротической, дифтерийной и гнойной формой болезни. Когда воспаление длительное и переходит в хроническую форму, человек может стать инвалидом.
Чтобы не допустить развития холангита, нужно вовремя лечить заболевания органов пищеварительной системы, избавляться от паразитов. Если была проведена операция на желчном пузыре или на желчевыводящих путях, необходимо регулярное наблюдение у гастроэнтеролога.