Илеофеморальный тромбоз
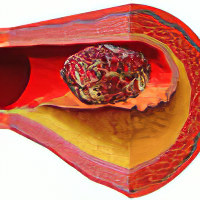
Илеофеморальный тромбоз – это закупорка глубоких бедренных и подвздошных вен кровяным сгустком. Заболевание выделено в отдельную нозологическую форму, так как имеет тяжёлое течение и несёт прямую угрозу жизни человека. Илеофеморальный тромбоз часто осложняется тромбоэмболией лёгочной артерии. Поэтому при обнаружении признаков патологии, больному должна быть оказана экстренная медицинская помощь.
В 3-4 раза чаще от илеофеморального тромбоза страдает левая конечность, чем правая.
Причины илеофеморального тромбоза
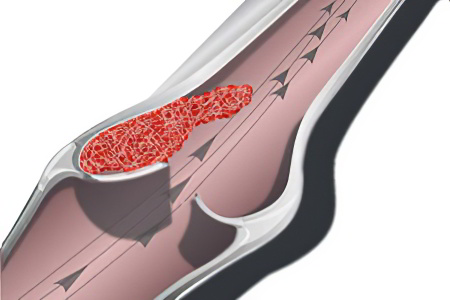
Причины илеофеморального тромбоза могут быть разнообразными, среди них выделяют:
Травмы вен и мягких тканей нижних конечностей.
Занесение бактериальной инфекции в организм.
Длительный постельный режим, например, после перенесённой операции или на фоне тяжёлого заболевания.
Период после рождения ребёнка.
ДВС-синдром.
Наличие в организме злокачественной опухоли. Особую опасность в плане развития тромбоза представляют новообразования, располагающиеся в области малого таза: рак сигмовидной кишки, почек, надпочечников, шейки матки, а также забрюшинная саркома.
Аневризма брюшной аорты, бедренных или подвздошных артерий.
Наличие подколенного кистозного новообразования.
Беременность.
Любые гнойные процессы, которые локализуются в области малого таза, в его клеточных пространствах и органах.
Ятрогенное поражение вен.
Ретроперитонеальный фиброз.
Чаще всего илеофеморальный тромбоз является восходящей патологией, которая берёт своё начало в подколенном, либо бедренном сегменте.
Симптомы илеофеморального тромбоза
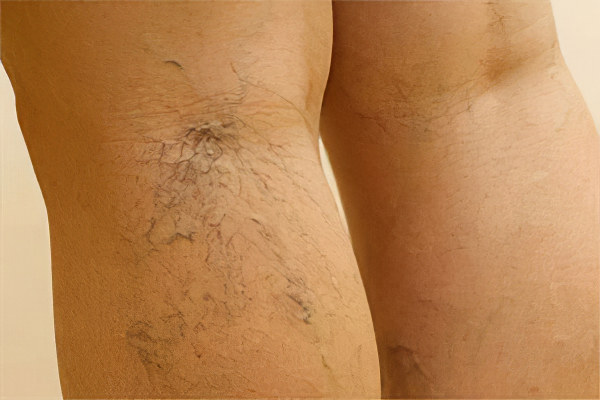
Течение заболевания делится на две фазы: продромальную и острую (стадия выраженных симптомов).
Для продромальной стадии характерны следующие признаки:
Повышение температуры тела до субфебрильных отметок.
Боли в области крестца и поясницы, в нижней части живота, в ногах. Особенно сильными боли будут со стороны поражённого сосуда.
Боли возникают неожиданно для человека, носят тупой и ноющий характер.
Иногда боли появляются только во время ходьбы.
Острая стадия болезни выражается следующими симптомами:
Повышение температуры тела до лихорадочных значений.
Усиление болей, которые становятся очень интенсивными, охватывают паховую зону, бедро и икроножную мышцу.
Появление чувства тяжести в конечностях. Больные указывают на то, будто их ногу распирает изнутри.
Возникновение отёка, который распространяется на всю ногу, начиная от стопы и заканчивая паховой складкой. Возможна отёчность ягодиц.
Отечные ткани оказывают сильное давление на сосуды, в результате чего возникает их спазм. Это выражается в остром нарушении питания нижней конечности, в резких болях, ухудшении чувствительности.
Кожные покровы изменяют свой окрас. Иногда наблюдается выраженная бледность нижних конечностей (белая болевая флегмазия), а иногда возникает цианоз (синяя болевая флегмазия). Белая флегмазия является следствием артериального спазма, а синяя флегмазия развивается при полном перекрытии кровотока в бедренной и подвздошной вене.
В паховой области вены начинают сильно «просвечивать» сквозь кожу, сосудистый рисунок усиливается.
Общее состояние больного значительно ухудшается в том случае, когда развиваются серьёзные осложнения: тромбоз нижней полой вены, ТЭЛА, венозная гангрена, флегмазия.
Задние мышцы конечностей отзываются болью при попытке пальпации. В непосредственной близости от магистральных сосудов могут быть обнаружены болезненные инфильтраты.
Лимфатические узлы паховой области увеличиваются в размерах и становятся болезненными.
Человек не может совершать активных движения нижней конечностью. Пассивные движения вызывают боль.
Отдельно нужно отметить, что бледная флегмазия является крайне тяжёлым осложнением илеофеморального тромбоза. Часто оно заканчивается гибелью пациента. На фоне стойкого артериального спазма развивается коллапс с частичной или полной потерей сознания, резким падением давления, повышением температуры тела до 40 °C. Размер ноги увеличивается в 2 раза, кожа холодная на ощупь, пульс на ногах не прощупывается.
Если удаётся сохранить жизнь больного, то последствия белой флегмазии будут беспокоить его на протяжении длительного времени. Это выражается в дистрофии мышечных волокон нижних конечностей, которая развивается на фоне длительного отёка. Суставы теряют свою былую подвижность, активные движения ноги будут резко ограничены.
Синяя флегмазия характеризуется полной блокировкой всех основных и вспомогательных венозных магистралей бедра и голени. Нога увеличивается в размерах в 2 раза, кожа приобретает синюшный оттенок, покрывается подкожными кровоизлияниями, мышцы напряжены. Температуры тела при этом повышается до 40 °C, возможно развитие шока с одышкой, тахикардией и потерей сознания.
Если больного удаётся спасти, то спустя 2-3 дня ткани ноги начинают подвергаться некрозу, на ней появляются пузыри с жидкостью, чувствительность полностью отсутствует. В дальнейшем присоединяются симптомы гемолитической желтухи. На 4-7 день некрозу подвергаются ткани пальцев, а затем у больного развивается гангрена стопы. В этот период летальным исходом завершается около 45% всех историй болезни.
Диагностика
Диагностика заболевания начинается с осмотра больного. По характерному набору симптомов, врач сможет заподозрить илеофеморальный тромбоз.
Для подтверждения диагноза используют следующие инструментальные методики:
Дуплексное или триплексное сканирование.
Рентгеноконтрастная флебография.
Радионуклидная флебография.
Сканирование с меченым фибриногеном.
Обязательно нужно разграничить илеофеморальный тромбоз с рожистым воспалением, с почечной и сердечной недостаточностью, радикулитом, артритом, бурситом.
Лечение илеофеморального тромбоза
Всех без исключения больных с установленным диагнозом «илеофеморальный тромбоз» в обязательном порядке госпитализируют в ангиохирургический стационар. Перевозить пациента необходимо в лежачем положении. До момента оказания медицинской помощи он должен придерживаться строжайшего постельного режима. Если отсутствует возможность выполнить качественное обследование пострадавшего, то ему назначают антикоагулянты, фибринолитики и тромболитики на срок до 10 дней.
Общие рекомендации по ведению больных с острым илеофеморальным тромбозом:
Препараты-антикоагулянты.
Устранение боли, выведение пациента из шокового состояния.
Снятие спазма с сосудов, нормализация гемодинамики.
Препараты для тромболизиса. Однако следует помнить, что использование тромболитических препаратов всегда сопряжено с риском развития кровотечения и гибелью больного. Поэтому препараты тромболизиса назначают только пациентам в возрасте до 50 лет, у которых острый тромбоз случился не позднее чем за 7 дней до обращения к доктору. При этом у пациентов должны быть установлены кава-фильтры, в противном случае высока вероятность распространения мелких частиц тромба по кровотоку и развитие лёгочной эмболии.
Препараты-активаторы фибринолизиса.
Нормализация реологических показателей крови.
Если развивается воспаление, то показано назначение антибиотиков.
Операцию при илеофеморальном тромбозе назначают только по жизненно важным показаниям: если у больного диагностированы флотирующие тромбы, которые представляют угрозу тромбоэмболии лёгочной артерии, либо при развитии осложнений тромбоза. К ним относят: эмбологенный тромбоз, высокий риск развития гангрены на фоне синей флегмазии, восходящий тромбоз.
Существуют также относительные показания к операции, среди которых:
Отсутствие эффекта от лечения лекарственными средствами на протяжении 2-3 дней.
Длительность тромбоза более 8 дней.
Старческий возраст.
Тромбэктомия является основным методом хирургического вмешательства при илеофеморальном тромбозе. Следует помнить, что при синей флегмазии консервативная терапия оказывается бесполезной в 100% случаев. Прогноз при синей флегмазии во многом определяется тем, как своевременно было проведено хирургическое вмешательство (до момента развития гангрены). При этом пациентам показана радикальная тробэктомия. Риск ТЭЛА повышается при проведении тромбэктомии на правой подвздошной вене.
[Видео] Врач сердечно-сосудистый хирург, флеболог Абасов М. М. - Как избавиться от тромба за 2 недели:
Профилактика илеофеморального тромбоза
Последствия илеофеморального тромбоза тем тяжелее, чем позже было начато лечение. Поэтому врачи настоятельно рекомендуют пациентам с группы риска регулярно проходить обследования и профилактические осмотры. Это позволит предупредить развитие заболевания, либо не допустить серьёзных осложнений для здоровья и жизни. Всегда нужно помнить, что тромбоз данной локализации на начальных этапах своего формирования ведёт себя довольно скрыто.
Меры профилактики тромбоза:
Сбалансированная диета. В меню обязательно должны присутствовать фрукты, овощи, зелень, бобы, морепродукты.
Отказ от вредных привычек.
Умеренная физическая активность.
Достаточное время для сна.
Если человек уже однажды перенес илеофеморальный тромбоз, то он должен соблюдать все врачебные рекомендации, принимать прописанные им лекарственные препараты для разжижения крови, носить эластичные чулки и пр.
Не стоит отказываться от установки кава-фильтров. Эти устройства по форме напоминают зонтик, который имеет отверстия для прохождения по ним крови. Фильтр вводят в нижнюю полую вену, в её инфраренальный сегмент. Он разворачивается только тогда, когда достигнет места своего назначения. В дальнейшем, при рецидиве тромбоза, этот фильтр позволит избежать развития ТЭЛА и спасти жизнь больного.