Атипичная пневмония: отличия, симптомы и лечение
Что такое атипичная пневмония?
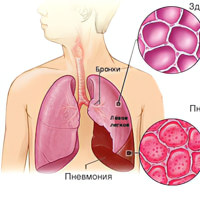
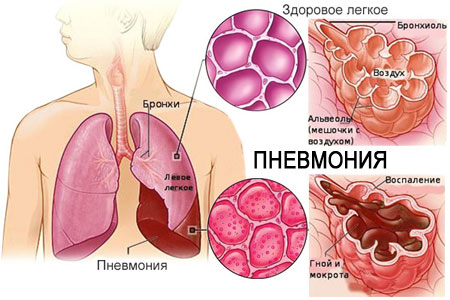
Атипичные пневмонии – это инфекционно-воспалительное заболевание лёгких с нехарактерной клинической картиной. Заболевание провоцируют хламидии, вирусы, легионеллы, микоплазмы.
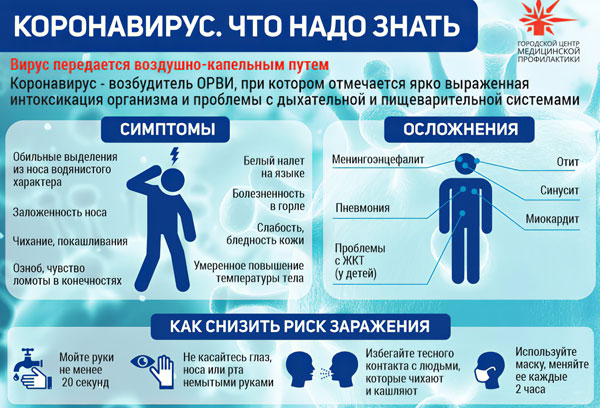
Для клинической картины атипичной пневмонии свойственна высокая температура тела, лихорадка, приступы обильного потоотделения, мышечные и головные боли, кашель, одышка. Тяжелые формы заболевания провоцируют прогрессирование дыхательной, сердечно-сосудистой дисфункции и смерти больного.
В 2002-2003 годах была зафиксирована пандемия атипичной пневмонии, которая захватила более 30 стран. Наиболее высокая заболеваемость отмечалась в Китае, Вьетнаме и Гонконге. Всего заболело около 8500 человек, из которых умерли более 900. Индекс смертности составил 10%. В медицинской терминологии появились понятия «синдром острого респираторного заболевания» (SARS) и «тяжелый острый респираторный синдром» (ТОРС). Главная проблема, с которой столкнулись инфекционисты и пульмонологи во время вспышки, и которая не решена до сих пор, - постоянное изменение генома коронавируса.
Код МКБ-10. В 10 варианте международной классификации болезней (МКБ-10) были введены отдельные коды для предварительного обозначения новых инфекционных заболеваний неясного происхождения. Для атипичной пневмонии присвоен код МКБ-10: U00-U85 / U00-U49 / U04
Заболевание, обусловленное новым типом коронавируса COVID-19, получило код МКБ-10:U07.1.
Содержание:
- Чем отличается обычная пневмония от атипичной?
- Возбудители атипичной пневмонии
- Клиническая картина у взрослых
- Симптомы в зависимости от возбудителя
- Особенности течения заболевания у детей
- Диагностика
- Лечение
- Осложнения и последствия
- Рекомендации для скорейшего выздоровления
- Записаться на приём к инфекционисту
Чем отличается обычная пневмония от атипичной?
Атипичная и обычная пневмонии имеют ряд общих свойств. Оба заболевания развиваются после проникновения возбудителя из носоглотки или горла в лёгкие. Здесь начинает формироваться специфическая иммунная реакция с участием макрофагов и нейтрофилов. Одновременно с уничтожением возбудителя происходит активизация цитокинов, которые усиливают свойства макрофагов проникать в зоны инфицирования. Таким образом происходит распространение воспалительной реакции. Объединение воспалительных клеток с вирусами или бактериями лежит в основе последующего развития пневмонии.
Сравнение основных факторов обычной пневмонии и атипичной можно рассмотреть в виде таблицы:
Признак |
Пневмония |
Атипичная пневмония |
Тип возбудителя |
Бактерии, вирусы крайне редко |
Вирусы, грибы, простейшие, крайне редко нетипичные бактерии |
Виды патогенных микроорганизмов |
Streptococcus pneumoniae, Staphylococcus aureus, Escherichia coli |
Chlamydophila pneumoniae, Микоплазма, Legionella pneumophila, Moraxella catarrhalis, синцитиальный вирус, вирус гриппа A |
Рентгенологические данные |
Определяется поражение одной или нескольких долей лёгкого, с выраженной центральной инфильтрацией. По периферии лёгкого инфильтрация не наблюдается. В процесс могут вовлекаться любые доли |
Признаки лобарной консолидации могут наблюдаться на первом этапе заболевания, позже они отсутствуют, так как процесс распространяется по всей поверхности лёгкого. Инфильтрация ткани наблюдается по периферии |
Физические симптомы |
Высокая температура |
Выраженная лихорадка, приступы потливости, головные и мышечные боли |
Изменения в составе крови |
Выраженный лейкоцитоз |
Уровень лейкоцитов соответствует норме |
Тип мокроты |
Мокрота выделяется в значительном объёме во время влажного кашля |
Мокрота скудная или полностью отсутствует, сухой кашель |
Препараты для лечения |
Антибиотики ряда пенициллинов, цефалоспоринов |
Препараты эритромицина, кларитромицина |
Вовлечение в патологический процесс верхних дыхательных путей |
Довольно редко |
Зачастую в процесс вовлекаются бронхи, механизм связан с раздражающим сухим кашлем |
Внешние факторы влияющие на заболеваемость |
Характерных факторов нет |
Кондиционеры, не подвергающиеся техническому очищению и обслуживанию |
Дополнительная лёгочная симптоматика |
Отсутствует |
Присутствует |
Отсутствие адекватной терапии становится причиной того, что патогенные микроорганизмы транспортируются с током крови по всему организму, вызывая сепсис. Общая бактериемия приводит к полиорганной недостаточности и летальному исходу.
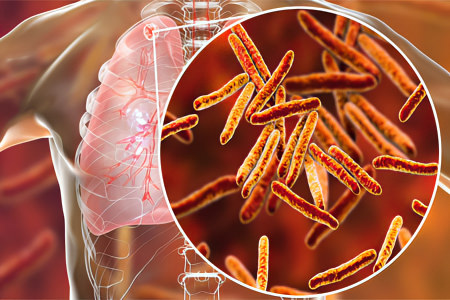
Возбудители атипичной пневмонии
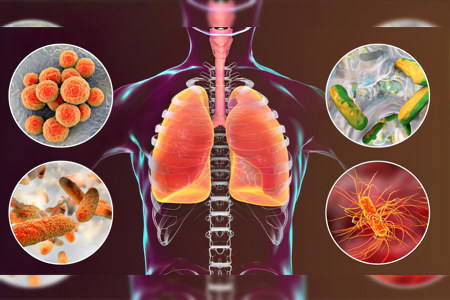
Наиболее часто в биоматериале больных атипичной пневмонией выявляют следующих патогенов:
Легионеллу.
Микоплазму.
Хламидии.
Коронавирус.
Особенностью всех этих микроорганизмов, в отличие от пневмококков (возбудителей обычной пневмонии) является их свойство внедряться непосредственно внутрь клеток лёгочной ткани, и за её пределами. Дальнейшая жизнедеятельность отдельного патогена определяет характер и тяжесть заболевания.
Клиническая картина у взрослых
Значительная часть пациентов переносят атипичную пневмонию в лёгкой или среднетяжёлой форме.
Первые признаки инфицирования похожи на проявления ОРВИ:
Плохое самочувствие.
Ощущение разбитости, слабость.
Головные, мышечные боли.
Сухость слизистых оболочек.
Кашель.
Ларингит.
При выслушивании лёгких фиксируют ослабление дыхание, крепитацию, единичные хрипы. В лабораторных анализах крови — нарастание СОЭ, лейкоцитоз.
Отличительным признаком атипичной пневмонии является характерный пароксизмальный кашель. Обычно кашель наступает, когда больной принимает определённое положение.
Симптомы в зависимости от возбудителя
Клинические особенности атипичной пневмонии, риск развития осложнений и перспектива выздоровления зависят от типа возбудителя. Этот факт имеет значение для определения терапевтической тактики и определяет успешность лечения.
Микоплазменная пневмония
Инфицирование микоплазмой (Mycoplasma pneumoniae) осуществляется при тесном взаимодействии с больным человеком. При уточнении эпиданамнеза чаще всего выясняется, что больной был в каком-либо закрытом помещении среди большого числа людей.
Особенности течения. Атипичная пневмония микоплазменного происхождения чаще всего проходит в лёгкой форме. Тяжёлое течение наблюдается у больных с другими серьёзными патологиями, сниженным иммунитетом.
Признаки. Первые клинические проявления похожи на гриппозные симптомы появляются через 3-11 дней после инфицирования. Пациенты жалуются на слабость, непродуктивный надсадный кашель, сухость слизистых оболочек. Позднее присоединяется густая мокрота, иногда с примесью гнойного отделяемого. Активное воздействие микоплазмы вызывает мышечные боли в спине, бедрах, суставные боли в виде полиартрита. Часто наблюдаются носовые кровотечения, высыпания в форме пузырей, пятен, папул.
Прогноз. Атипичная микоплазменная пневмония отличается благоприятным прогнозом. Среди возможных осложнений наибольшую опасность представляют бронхоэктазы, бронхиолит, пневмосклероз.
Хламидийная пневмония
Хламидии (Chlamydophila pneumoniae) инфицируют организм аэрозольным путём. Время инкубации может затягиваться до 30 дней.
Особенности течения. Для заболевания свойственно внезапное повышение температуры до 38-39°С. В первые сутки появляются симптомы острой вирусной инфекции. В 80% случаях инфекционно-воспалительный процесс поражает оба лёгких.
Признаки. Пациенты жалуются на мышечные, суставные боли, одышку, кашель с отделением вязкой мокроты, гипертрофию шейных лимфатических узлов.
Прогноз. Хламидийная пневмония характеризуется продолжительным, но не тяжёлым течением, однако из-за длительного нахождения бактерии внутри организма приводит к аллергии на антигены хламидий. Возможно появление таких осложнений, как бронхиальная астма и обструктивный бронхит.
Легионеллёзная пневмония
Патоген легионеллёзной пневмонии (Legionella pneumophila) обнаруживается в системах кондиционирования или водоснабжения, в ультразвуковых увлажнителях воздуха, в увлажнителях систем ИВЛ. Инфицирование осуществляется аэрозольным путём. Заболеваемость в летние месяцы значительно выше.
Особенности течения. От факта инфицирования до появления первых симптомов проходит от 4 до 10 дней. Специфический признак заболевания - сохранение высокой температуры до 40°С в течение нескольких дней.
Признаки. Пациенты жалуются на озноб, головные боли, сухой кашель. Со временем присоединяется слизисто-гнойная мокрота. Возможно кровохарканье. Заболевание осложняется одышкой, болями в области плевры, диспепсическими симптомами, тахикардией, тошнотой, диареей.
Прогноз – неблагоприятный. Смерть больного может наступить в результате осложнений, сочетания дыхательной и почечной недостаточности.
Коронавирусная пневмония
Коронавирусы семейства Coronaviridae оказывают отрицательное влияние на нижние дыхательные пути. Заражение происходит аэрозольным путём от больного человека или бессимптомного носителя.
Признаки. Первые клинические симптомы регистрируются на 2-10 день. У больных определяется высокая температура до 38-40°С, озноб, усиленное потоотделение, головные боли. Со временем присоединяется сухой кашель без продуцирования мокроты, одышка. Состояние больного усугубляется — развивается дыхательная дисфункция, расстройство сердечно-сосудистой деятельности, признаки общей интоксикации.
Прогноз – неблагоприятный, так как заболевание отличается высокой летальностью. Больной погибает в результате токсического инфекционного шока, респираторного дистресс-синдрома, острой дыхательной и сердечно-сосудистой несостоятельности.
Первая вспышка атипичной пневмонии была зарегистрирована в Китае в 2002 году. Заболеваемость быстро распространилась на Вьетнам и Гонконг из-за неадекватных действий правительства по изоляции первичного очага. К 2003 году масштаб атипичной пневмонии возрос до пандемии, распространившийся более чем на 30 стран.
Особенности течения заболевания у детей
Детский организм не всегда реагирует на воспаление в лёгочной ткани нарастанием температуры тела.
На фоне обычной или слегка повышенной (субфебрильной) температуры самочувствие ребёнка быстро усугубляется, появляются специфические симптомы заболевания:
Вялость, сонливость.
Отсутствие интереса к еде.
Затруднённое дыхание, одышка.
Приступы обильной потливости.
Жидкий, многократный стул.
В том случае, когда первопричиной заболевания является микоплазма, при пальпации определяется увеличение границ печени, селезёнки, на коже видны полиморфные высыпания. Ребенок занимает вынужденное положение — ложится на бок поражённого лёгкого. Такое положение приносит облегчение, уменьшает болезненность в грудной клетке. С течением заболевания состояние ребёнка усугубляется — наблюдается изменение глубины дыхания, расстройство дыхательной деятельности. В ряде случаев наблюдаются систематические остановки дыхания — кратковременное апноэ.
Клиника атипичной пневмонии отличается особой тяжестью у новорождённых детей. Клиническая картина развивается стремительно и плохо поддаётся лечению. Самое распространённое осложнение в этой возрастной группе —эмфизема лёгких.
Достаточный иммунный ответ способствует выздоровлению пациента. При сниженных защитных свойств организма, заболевание прогрессирует. На фоне усугубляющейся симптоматики атипичной пневмонии развиваются осложнения — тяжёлый острый респираторный синдром (ТОРС), синдром острого респираторного заболевания (SARS). Наиболее частой причиной летального исхода является острая дыхательная недостаточность.
Диагностика
Диагностика при атипичной пневмонии отличается комплексным подходом. Обязательно выполнение всех этапов обследования:
Оценка тяжести симптоматики.
Осмотр больного. При аускультации регистрируются влажные хрипы, крепитация.
Аппаратное обследование — рентгенография, МРТ или КТ грудной клетки.
Лабораторные анализы крови и мочи.
Верификация типа возбудителя.
Рентгенологическое обследование
При появлении первых симптомов, указывающих на развитие атипичной пневмонии рентгенография лёгких предоставляет необходимые данные для точной диагностики. К методам КТ или МРТ обращаются намного реже, как правило, в тех случаях, когда затруднена интерпретация снимков, не удаётся установить изменения на обзорной рентгенограмме.
Описанием полученных снимков занимается врач-рентгенолог. В заключении обязательно указывается характер изменений — тип инфильтрации, определение плеврального выпота, затемнения.
Анализ крови
Специфических изменений в составе крови при атипичной пневмонии не происходит. Как правило, обнаруживаются признаки, характерные для большинства инфекционных вирусных заболеваний:
Увеличение показателей СОЭ.
Выраженный лейкоцитоз.
Вирусы и легионеллы вызывают гипонатриемию, гипофосфатемию. Хламидии и микоплазма могут вообще не влиять на формулу крови.
Верификация возбудителя
Установление типа возбудителя — залог верно назначенного лечения. Точная верификация патогена может осуществляться несколькими методами:
Культуральный — посев биоматериала на питательных субстратах.
Иммунологический - ИФА, РСК, РНГА
Молекулярно-биологический - ПЦР, ДНК (РНК).
Для проведения анализов можно брать кровь, мочу, мокроту, выпот из плевральной полости. В биоматериале определяют наличие и уровень антител, антигенов, специфических иммуноглобулинов, которые продуцируются организмом в ответ на инфекцию.
Лечение

Если у пациента установлена атипичная пневмония, но клиническая картина характеризуется неосложнённой симптоматикой, врачом может быть принято решение о лечении в домашних условиях, с соблюдением всех рекомендаций. В том случае, когда состояние больного определяется, как тяжёлое, необходима срочная госпитализация в специализированное отделение.
В первую очередь назначают антибактериальные препараты с учётом особенностей предполагаемого возбудителя. Антибиотик принимают в течение 2-3 дней. Если положительная динамика не наблюдается, назначают препарат другой группы. Антибактериальная терапия, используемая для лечения обычной пневмонии не принесёт должного результата. На атипичные микроорганизмы действуют препараты иного типа, разрушающие их клеточную оболочку.
Антибактериальные средства назначают сразу же после рентгенологического обследования, так как верификация патогена может занять до двух недель. В лечении атипичной пневмонии главное не упустить время.
Основные лекарственные средства
Медицинские средства (лекарства, витамины, медикаменты) упоминаются в ознакомительных целях. Мы не рекомендуем их использовать без назначений врача. Рекомендуем к прочтению: "Почему нельзя принимать медицинские препараты без назначения врача?".
Опираясь на симптоматику, данные анамнеза, результаты диагностических исследований, лечащий врач назначает комбинированное лечение, в программу которого могут входить:
Макроциклические антибиотики — эритромицин, азитромицин, кларитромицин, джозамицин, спирамицин.
Препараты тетрациклиновой группы — доксициклин, вирамицин, ко-тримоксазол.
Фторхинолоны — левофлоксацин, спарфлоксацин.
Антибиотики цефалоспоринового ряда 3-4 поколения
Карбапенемы широкого спектра действия: меропенем, дорипенем
Жаропонижающие противовоспалительные средства: ибупрофен, парацетамол.
Средства, облегчающие отделение мокроты.
Иммуностимулирующие и витаминные комплексы.
В начале терапии антибиотики вводятся парентерально (внутримышечно или внутривенно). При улучшении состояния больного можно перейти на таблетированный приём. Если больной находится дома, приём любых препаратов оговаривается с лечащим врачом.
В лечении атипичной пневмонии категорически запрещается самолечение, самовольное назначение или отмена каких-либо лекарственных средств. Обязательно выдерживание постельного режима, обильное питьё, проведение оксигенотерапии.
В лечении атипичной пневмонии у детей используют следующие препараты:
Мидекамицин.
Спирамицин.
Азитромицин.
Рокситромицин
Кларитромицин.
Эффективность антибактериальной терапии контролируется в течение 2-3 суток. Если самочувствие пациента остаётся без изменений, препарат меняют.
Дополнительные методы лечения
Для скорейшего выздоровления и полноценного восстановления дыхательных функций предписывают курсы физиолечения. Они целесообразны в подостром периоде, в случае сохранения остаточных явлений после купирования основной симптоматики, при затяжном течении воспалительного процесса. Обновлению лёгочной ткани, нормализации дыхания, активизации защитных свойств организма способствует ряд методов:
Ингаляции. Процедуры способствуют облегчению отделения мокроты. Могут использоваться для доставки антибиотика непосредственно в лёгкие.
Электрофорез. Купирует признаки воспаления, способствует нормализации местного метаболизма, облегчает доставку фармпрепаратов непосредственно в поражённые ткани.
Магнитолазерная терапия. Необходима для обновления альвеолярных клеток, детоксикации крови. Оказывает стимулирующее иммунное действие.
ДМВ-терапия. Облегчает восстановительные процессы в тканях, обновляет мембраны повреждённых клеток, обладает антиоксидантным действием и тепловыми свойствами.
Только лечащий врач может определить целесообразность и время выполнения физиотерапевтических сеансов. Все описанные методики не используют в остром периоде заболевания.
Осложнения и последствия
Адекватная своевременная терапия даёт возможность избежать развития тяжёлых последствий после перенесённой атипичной пневмонии. Все осложнения разграничивают на лёгочные и внелёгочные.
Лёгочные — оказывают дальнейшее патологическое воздействие на структуру лёгкого. К таким состояниям относятся:
Абсцесс лёгкого.
Плевральная эмпиема.
Плеврит.
Лёгочная гангрена.
Острая дыхательная недостаточность.
Внелёгочные осложнения затрагивают систему кроветворения, сердце, отделы центральной нервной системы и могут проявляться в виде:
Миокардита.
Железодефицитной анемии.
Энцефалита.
Менингита.
Острого психического расстройства.
Инфекционного токсического шока.
Благоприятный прогноз возможен при сохранении мощных иммунных функций пациента, при своевременности всех терапевтических мер.
Негативными последствиями считается:
Переход атипичной формы в хроническую с выраженным пневмосклерозом.
Летальный исход.
Рекомендации для скорейшего выздоровления

Для того чтобы ускорить процесс выздоровления, облегчить самочувствие пациента и смягчить симптомы атипичной пневмонии, важно выполнять простые правила:
Соблюдать постельный режим. Перенесение заболевания на ногах грозит формированием тяжёлых, необратимых осложнений. Стараться изменять положение тела — сидеть в кровати, поворачиваться с боку на бок для предотвращения застойных явлений. Смена позиции облегчает отхождение мокроты, способствует восстановлению дыхательных движений в полном физиологическом объёме.
Выполнять все предписания врача, своевременно принимать лекарства. Соблюдение программы лечения — залог всестороннего воздействия на болезнетворную флору. При облегчении симптомов нельзя прекращать приём препаратов — это не значит, что первопричина заболевания устранена. Антибактериальная терапия должна продолжаться столько, сколько оговорено лечащим врачом. Самолечение может усугубить самочувствие больного, нанести непоправимый вред.
Употреблять большое количество жидкости — воду, молоко с мёдом, компоты, чаи. Общий объём напитков должен составлять не менее двух литров в сутки для обеспечения детоксикации организма, выведения остатков лекарственных соединений, восстановления общего тонуса больного.
Готовить больному лёгкие, но питательные блюда, богатые витаминами. Протертая пища не требует слишком много энергии для полноценного переваривания и усваивания. Обязательно введение в рацион кисломолочных продуктов для восстановления микрофлоры кишечника, которая в значительной мере страдает от антибактериальной терапии.
Многократно проветривать помещение, в котором изолирован больной. Вирусы крайне неустойчивы во внешней среде. Смена температуры воздуха и поддержание высокой влажности обеспечивает их быструю гибель. Кроме того, свежий воздух способствует оксигенации всего организма, помогает нормализовать кровоснабжение во всех внутренних тканях.
При выделении мокроты собирать отделяемое в ёмкость, плотно закрывающуюся крышкой. Эта мера необходима для предотвращения распространения возбудителя в ограниченном пространстве. Мокрота подлежит дезинфекции любым хлорсодержащим средством, после чего может утилизироваться в систему канализации.
После острого периода разрешён массаж, ЛФК. Физиотерапевтические методы лечения используют при стабилизации нормальной температуры тела. Они способствуют устранению остаточных признаков заболевания, восстанавливают полноценный объём дыхательных движений. Как правило, все восстановительные мероприятия проводят в условиях санаториев для бронхолёгочных больных с учётом всех особенностей реабилитации.
Записаться на приём к инфекционисту
Отдельная страница для записи к инфекционисту ➤
Запись к другим врачам: |