Вскрытие абсцесса: показания, техника, описание
Основной метод лечения паратонзиллярного или заглоточного абсцесса, возникающего в глотке, – это вскрытие гнойного образования хирургическим путём. Оно показано больным любого возраста с учётом противопоказаний. Технология проведения оперативного вмешательства рекомендует проводить операцию на 4-5 день с начала образования абсцесса. Несоблюдение этой рекомендации может привести к тому, что операция проводится слишком рано, когда полость абсцесса ещё не сформировалась. В этом случае патогенные микроорганизмы уже сконцентрировались вокруг миндалины, но стадия расплавления ткани аденоидов ещё не наступила. Для уточнения стадии гнойного воспаления проводится диагностическая пункция.
Методика диагностирования готовности абсцесса к вскрытию заключается в прокалывании верхней точки отёкших тканей возле поражённой миндалины. Желательно проводить пункцию под контролем рентгеноскопа или ультразвука. Проколов область абсцесса, врач проводит забор его содержимого в стерильный шприц.
Возможные варианты:
Наличие гноя в цилиндре шприца – симптом сформировавшегося абсцесса, сигнал к проведению операции.
Наличие смеси лимфы и крови с гноем в шприце – симптом несформированного абсцесса, когда адекватная антибактериальная терапия может предотвратить операцию.
Показания к вскрытию абсцесса
Показания к проведению диагностики абсцесса при помощи пункции:
Выраженный болевой симптом, усиливающийся при повороте головы, глотании, попытках разговаривать;
Гипертермия свыше 39°c;
Ангина, длящаяся дольше 5 суток;
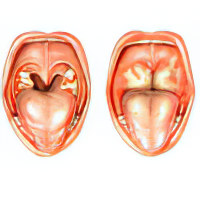
Гипертрофия одной миндалины (реже двух);
Увеличение одного или более лимфоузлов;
Симптомы интоксикации – ломота в мышцах, усталость, слабость, головная боль;
Тахикардия, учащённое сердцебиение.
Если диагностическое пунктирование проводится под контролем УЗИ или рентгеновского аппарата, при проведении процедуры можно удалить большую часть гноя. Тем не менее, это не решить проблему полностью, удалять абсцесс всё равно придется.
Основания для проведения хирургического вмешательства:
После очистки полости абсцесса исчезают условия для распространения гноя;
Во время оперативного вмешательства выполняется обработка полости антисептиками, чего невозможно сделать во время пункции;
Если абсцесс имеет небольшие размеры, его удаляют вместе с капсулой, не вскрывая ее;
После удаления гноя улучшается общее состояние, исчезает боль, симптомы интоксикации, снижается температура;
Поскольку микроорганизмы, вызывающие гнойное воспаление, удалены практически полностью, риск появления рецидивов минимален;
В некоторых случаях одновременно с вскрытием полости абсцесса проводится удаление гланд, что способствует устранению очага воспаления, снижает риск повторного заболевания.
Оперативное вмешательство по удалению абсцесса в горле проводится в амбулаторных условиях. Это хорошо отработанная процедура, не вызывающая осложнений. После хирургического вскрытия абсцесса пациент направляется на долечивание в домашних условиях, приходит на контрольное обследование спустя 4-5 дней.
Показания для стационарного лечения паратонзиллярного абсцесса:
Детский возраст (дошкольники госпитализируются с родителями);
Беременные женщины;
Пациенты, имеющие соматические заболевания или сниженный иммунитет;
Пациенты с высоким риском послеоперационных осложнений (сепсис, флегмона);
Больные с несформировавшимся абсцессом для контроля его образования.
Перед проведением плановой операции для ослабления патогенных микроорганизмов и предупреждения их распространения пациенту назначают приём антибиотиков. Хирургическое вмешательство проводится под местным обезболиванием. Если случай экстренный, допускается вскрытие гнойника без обезболивания.
Этапы вскрытия абсцесса
Выполняется разрез глубиной не более 1-1,5 см в месте наивысшей точки гнойного образования, так как именно там наиболее тонкий слой ткани, а абсцесс находится ближе всего к поверхности. Глубина разреза обусловлена риском повреждения близлежащих нервов и сосудов.
Выпускается гной из полости.
Хирург при помощи тупого инструмента выполняет разрушение возможных перегородок внутри полости для улучшения оттока гноя и предотвращения его застоя.
Обработка полости абсцесса раствором антисептика для дезинфекции.
Ушивание раны.
Для предотвращения рецидивов назначается курс антибактериальной терапии. При вскрытии абсцесса может обнаружиться, что гной находится не в капсуле, он распространился между тканями шеи. Если это осложнение вызвано анаэробными микробами, развивающимися без доступа кислорода, через дополнительные разрезы на поверхности шеи выполняют дренаж для притока воздуха и удаления гноя. Если риск рецидива устранен, выполняют ушивание дренажных разрезов.
Правила поведения после операции по вскрытию абсцессов:

Во избежание отёка и замедления регенерации запрещается прогревать шею;
Для минимизации риска сужения или расширения сосудов разрешается пить напитки только комнатной температуры;
Рекомендуется употребление жидкой пищи;
Обязателен для выполнения запрет на алкоголь и курение;
Для профилактики рецидива обязательно нужно пройти курс лечения антибактериальными и противовоспалительными препаратами, использовать витаминно-минеральные комплексы;
Через 4-5 дней после операции врач проводит обследование пациента, оценивая риск возможных осложнений, процесс регенерации.
В большинстве случаев послеоперационные рецидивы возникают крайне редко. Через неделю, отведенную на реабилитационный период, пациенту может быть рекомендован привычный режим.