Абсцесс лёгкого: что это такое и как лечить?
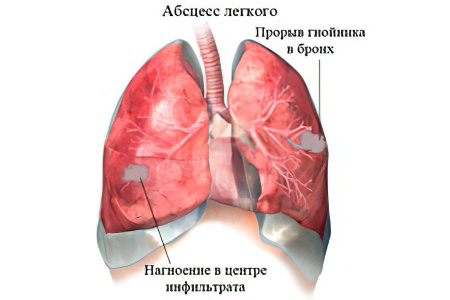
Воспаление ткани лёгких неспецифического характера, провоцирующее её расплавление в виде очага с чёткими границами и образованием полостей с гнойно-некротическим содержимым – это абсцесс лёгкого. Он возникает в результате инфекции, вызывающей образование некротизированных тканей и скопление гноя. В большинстве случаев он возникает из-за попадания в лёгкие содержимого полости рта во время пребывания человека в бессознательном состоянии.
Лечение патологии проводится антибактериальными препаратами из группы бетта-лактамных антибиотиков. У 7-10 больных из ста через 2 месяца от начала заболевания абсцесс лёгких переходит в хроническую форму. Примерно 5% случаев острой формы заболевания и 15% от всех случаев хронического абсцесса лёгкого заканчиваются летальным исходом.
Причины формирования абсцесса
Патогенные микроорганизмы попадают в лёгкие бронхогенным путём. Исключительно редко абсцесс в лёгких провоцируют возбудители, попавшие туда гематогенным путём через систему кровообращения.
Возбудители заболевания:
Анаэробные бактерии – грамположительные и грамотрицательные бациллы;
Кокки (стафилококк, стрептококк);
Аэробные бактерии - грамположительные и грамотрицательные бациллы;
Грибы;
Паразиты (возбудители эхинококкоза, амебиаза, парагонимиаза).
Причины появления абсцесса:
Аспирация секрета из ротовой полости у больных, имеющих в анамнезе гингивит, тонзиллит, пародонтоз, не соблюдающих правила ухода за полостью рта, во время приёма алкоголя, наркотиков, седативных препаратов, опиоидов.
Попадание в лёгкие содержимого полости рта у пожилых пациентов и у больных с неврологическими патологиями, провоцирующими беспомощное состояние.
Осложнение некротизирующей пневмонии в виде обсеменения лёгких септическими эмболами, как следствие гнойной тромбоэмболии, внутривенных инъекций наркотиков. Гематогенный путь заражения провоцирует множественные абсцессы лёгкого.
Ранение грудной клетки;
Инфицирование лёгкого в результате его инфаркта из-за лёгочной эмболии.
Аспирация рвотными массами или инородными телами.
Бактериемия (сепсис).
Наличие раковой опухоли лёгкого, гранулёматоза Венгера, узлового силикоза в анамнезе.
Патогенез острой формы заболевания
В начале инфицирования ткань лёгких подвергается воспалению, формируется ограниченный инфильтрат. С развитием заболевания инфильтрат от центра к периферии подвергается гнойному расплавлению. Образуется полость, выстланная грануляционной тканью, образуется область пневмосклероза.
Участок, подвергавшийся некрозу, преобразуется в абсцесс. Если он прорывается в бронх, гнойное содержимое абсцесса откашливается. Оставшаяся полость заполняется жидкостью и воздухом. При неблагоприятном исходе, когда гнойный процесс переходит в хроническую форму, инфекция в полости поддерживается очень долго, воспалительный очаг не очищается.
Осложнения хронического инфицирования лёгкого:
пиопневмоторакс;
лёгочное кровотечение;
бактериемический шок;
эмпиема плевры;
респираторный дистресс-синдром.
Лёгочное кровотечение возникает в результате повреждения бронхиальных артерий. При этом выделяется от 50 до 500 мл крови. Признаки лёгочного кровотечения – выделение при кашле или самопроизвольно мокроты с примесью пенистой алой крови. Больной становится бледным, у него фиксируется частый пульс и снижение артериального давления. В тяжёлых случаях кровотечение бронхиальных артерий становится причиной смерти больного.
Классификация абсцессов лёгких
При классифицировании заболевания по этиологии обращают внимание на возбудителя патологии.
По патогенезу ориентируются на пути заражения:
Бронхогенный,
Травматический,
Гематогенный.
По расположению в ткани лёгких различают:
Центральный абсцесс;
Периферический абсцесс.
По количеству:
Единичный,
Множественный абсцесс.
Абсцесс лёгкого может располагаться в одном или в обоих лёгких (двусторонний процесс).
Симптомы абсцесса лёгкого

До прорыва гнойника в бронхи различают следующие симптомы патологии:
Проливной пот;
Выраженная гипертермия высоких значений;
Признаки дыхательной недостаточности (невозможность сделать глубокий вдох, одышка, затруднённое дыхание);
Сухой кашель;
Боль в груди при кашле, возникает на поражённой стороне;
При прослушивании фонендоскопом различают ослабленное жёсткое дыхание, приглушенные тоны сердца;
При перкуссии – укорочение звука над областью абсцесса;
Цианоз кожи;
Стремление больного занять вынужденное положение;
Частый аритмичный пульс;
Пониженное артериальное давление, при шоке – резкое падение АД.
После прорыва абсцесса в полость бронхов у больного начинается приступ кашля, заканчивающийся выделением большого количества гнойной мокроты с неприятным запахом. В среднем выделяется от 100 до 150 мл.
Симптомы после прорыва абсцесса:
Снижение температуры;
Улучшение общего состояния;
При прослушивании – мелкопузырчатые хрипы;
При перкуссии – укорачивание звука над областью абсцесса.
Спустя 1,5-2 месяца симптомы заболевания не проявляются. Если дренирование лёгкого затруднено, симптомы воспалительного процесса остаются. Больной с трудом выделяет при кашле зловонную мокроту, у него фиксируются следующие характерные симптомы:
Одышка;
Проливной пот;
Озноб;
Последние фаланги пальцев приобретают форму «барабанных палочек»;
Ногти на пальцах рук становятся похожи на «часовые стекла».
Отхаркиваемая мокрота при выдерживании её в емкости разделяется на фракции:
Нижняя – густой плотный слой тканевого детрита;
Средняя – жидкий гной со слюной;
Верхний – пенистая серозная жидкость.
За сутки у больного может выделиться до литра мокроты. Её количество зависит от объёма полости, образованной абсцессом.
Диагностика
Наиболее информативный метод диагностирования абсцесса лёгких – рентгенография. До прорыва абсцесса на снимке заметен инфильтрат в ткани лёгкого, после прорыва гнойного образования фиксируется светлое пятно с горизонтальным уровнем жидкости. Это исследование поможет поставить точный диагноз и дифференцировать его от других лёгочных заболеваний.
Дополнительные инструментальные методы:
МРТ, КТ лёгких – проводится при подозрении на кавитацию лёгкого или при сдавлении бронхов образованием большого размера;
Спирография;
Бронхоскопия – позволяет исключить злокачественные опухоли лёгкого;
Пикфлуометрия;
ЭКГ.
Для исключения плеврита при появлении похожих симптомов проводится плевральная пункция.
Лабораторная диагностика – методы и показатели, подтверждающие заболевание:
Общий анализ крови – на первой стадии лейкоцитоз, повышенный уровень СОЭ, сдвиг лейкоцитарной формулы, на второй стадии показатели приближаются к норме, при переходе в хроническую стадию – признаки анемии, уровень СОЭ стабилен.
Общий анализ мочи – микрогематурия, альбуминурия, наличие белка;
Биохимический анализ крови – увеличение количества фибрина, гаптоглобинов, ?-глобулина.
Общий анализ мокроты – наличие атипичных клеток, жирных кислот, микобактерий туберкулёза, эластических волокон;
Бактериоскопия мокроты – выявление возбудителя;
Бактериальный посев мокроты – определение чувствительности возбудителя к антибактериальным препаратам.
По результатам диагностического обследования врач определяет тактику лечения, ориентируясь на тяжесть состояния больного.
Лечение абсцесса лёгкого
Это заболевание лечат в стационарных условиях в отделении пульмонологии. В острой стадии больному показан постельный режим. Несколько раз в день, от 10 до 30 минут его помещают в дренирующее положение для стимулирования оттока мокроты.
Возможные манипуляции и лечебные процедуры:
Лечение антибиотиками, эффективно действующими против вида поразивших лёгкое патогенных бактерий – Клиндамицин, Ампициллин-сульбактам, Метронидазол, Цефтриаксон, Цефотаксим, Амоксициллин-клавуналат;
Переливание крови, аутогемотрансфузия – активирует иммунитет пациента;
Назначение антистафилококкового глобулина и гамма-глобулина при необходимости;
Бронхоальвеолярный лаваж – промывание полостей абсцесса антисептиками;
Трансторокальная пункция на крупных периферических абсцессах;
Трахеотомия и отсасывание мокроты у ослабленных пациентов;
Чрескожный или хирургический дренаж абсцессов;
Дренирование сопутствующей эмпиемы;
Резекция лёгкого при неэффективности консервативной терапии, множественных абсцессах, гангренозном поражении тканей.
Средняя продолжительность лечения абсцесса лёгкого – 3-6 недель, при крупных образованиях и множественных поражениях она продлевается до 6-8 недель.
Хронический абсцесс лёгкого
Возбудители хронической формы заболевания те же, что и при острой форме патологии – грибы, грамотрицательные и грамположительные бациллы, различные штаммы стафилококка.
Диагностировать переход заболевания в хроническую форму непросто, потому что его симптомы могут быть минимальны, находиться в стадии ремиссии. Совершенствование методов диагностики и лечения острого абсцесса лёгкого привели к снижению числа переходов его в хроническую форму.
Клинические проявления хронической формы:
Симптомы интоксикации (головная боль, слабость, быстрое утомление);
Частый кашель;
Боль в груди на поражённой стороне;
Чувство нехватки воздуха;
Нарушение работы других органов неясной этиологии.
Причины перехода заболевания в хроническую форму:
Наличие множественных или слишком крупных абсцессов;
При неэффективном дренировании образовалась фиброзная капсула, покрытая соединительной тканью, что затрудняет уменьшение полости абсцесса;
Наличие секвестров в полости абсцесса, препятствующих полноценному дренажу;
После лечения образовалась сухая остаточная полость;
Сниженный иммунитет, неадекватный ответ организма на лечение;
Наличие в лёгком плевральных сращений, препятствующих деструкции полости абсцесса.
Наличие хронического воспалительного процесса негативно влияет на функционирование организма. Хроническая гипоксия и интоксикация продуктами жизнедеятельности патогенных бактерий, разбалансировка деятельности эндокринной и нервной системы приводит к опасным последствиям:
Формирование лёгочной гипертензии;
Нарушение микроциркуляции в тканях различных органов;
Появление иммунодефицита;
Нарушение белкового и энергетического обмена.
Хронический абсцесс лёгкого может осложниться лёгочным кровотечением, развитием сепсиса, вторичной бронхоэктазии, амилоидозом паренхимы.
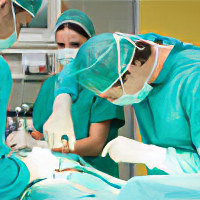
Лечение хронического абсцесса. Единственно эффективный путь лечения – операционное вмешательство для удаления полости с гноем из лёгкого. Поскольку больные значительно ослаблены, требуется тщательная подготовка к операции.
Методы подготовки:
Санация гнойной полости антисептиками;
Борьба с последствиями интоксикации;
Коррекция общего состояния организма больного для повышения иммунитета и резервных возможностей.
После операции важно уделить особое внимание реабилитации пациента для профилактики послеоперационных осложнений.
При реанимации особое внимание уделяется восстановлению кровообращения и дыхательной функции, профилактике инфекционного поражения. После расправления оперированного лёгкого, восстановления нормальных показателей крови, наличии у больного возможности самостоятельно вставать и ходить можно считать, что операция завершилась успешно.
Для профилактики образования абсцесса лёгких нужно своевременно лечить заболевания дыхательной системы, санировать полость рта и очаги хронического инфицирования.