Признаки, симптомы, стадии и лечение рака лёгких
Содержание:
В структуре онкозаболеваний это одна из самых распространённых патологий. В основе рака лёгких лежит злокачественное перерождение эпителия лёгочной ткани и нарушение воздухообмена. Злокачественные клетки ещё называют низкодифференцированными. Заболевание характеризуется высокой летальностью. Основную группу риска составляют курящие мужчины в возрасте 50-80 лет. Особенность современного патогенеза – снижение возраста первичной диагностики и повышение вероятности рака лёгких у женщин.
Статистика рака лёгких
Статистика заболеваемости раком лёгких противоречива и разрозненна. Однако однозначно установлено влияние некоторых веществ на развитие заболевания. Всемирная организация здравоохранения (ВОЗ) сообщает, что основная причина рака лёгких – табакокурение, которое провоцирует до 80% всех зарегистрированных случаев этого вида рака. В России ежегодно заболевает около 60 тысяч граждан.
Основная группа заболевших – длительно курящие мужчины в возрасте от 50 до 80 лет, эта категория составляет 60-70% всех случаев рака лёгких, а летальность – 70-90%.
По данным некоторых исследователей структура заболеваемости разными формами этой патологии в зависимости от возраста выглядит следующим образом:
до 45 – 10% всех заболевших;
от 46 до 60 лет – 52% заболевших;
от 61 до 75 лет –38% заболевших.
До последнего времени рак лёгких считался преимущественно мужским заболеванием. В настоящее время наблюдается учащение заболеваемости женщин и снижение возраста первичного выявления болезни. Исследователи связывают этот феномен с увеличением числа курящих женщин (до 10%) и людей, работающих на вредных производствах.
Количество больных женщин с 2003 по 2014 гг. увеличилось примерно на 5-10%.
В настоящее время гендерное соотношение заболеваемости раком лёгкого составляет:
в группе до 45 лет – четверо мужчин к одной женщине;
от 46 до 60 лет – восемь к одной;
от 61 до 75 лет – пять к одной.
Таким образом, в группах до 45 и после 60 лет наблюдается значительный прирост пациентов слабого пола.
Сколько живут с раком лёгких?
Заболевание характеризуется высокой летальностью. Такая особенность связана с важностью функции дыхания для организма.
Жизнь может продолжаться при разрушении головного мозга, печени, почек, любых других органов до остановки дыхания или сердца. В соответствии с канонами современной патофизиологии, биологическая смерть – это остановка дыхания или сердцебиения.
На определённом этапе канцерогенеза у больного наблюдается быстрое угасание жизненных функций при снижении дыхательной активности лёгких. Компенсировать функцию лёгкого искусственными аппаратами невозможно, процесс воздухообмена (атмосферный воздух – лёгкие – кровь) уникален.
Имеются статистические данные о вероятности пятилетней выживаемости людей на разных стадиях рака лёгких. Понятно, больше шансов сохранить жизнь у больных, получающих лечебную помощь на ранних стадиях рака. Однако, не располагая полной информацией об особенностях патогенеза, не этично давать индивидуальный прогноз.
По теме: Селен уменьшает риск рака в 2 раза
Между тем, выживаемость больных статистически достоверно выше при разных локализациях очага на периферии или в центре лёгкого, где сосредоточены основные дыхательные пути, много крупных сосудов и имеются нервные узлы.
Высокие шансы длительной выживаемости при периферическом поражении лёгкого. Известны случаи продолжительности жизни более десяти лет с момента постановки диагноза. Особенность канцерогенеза периферической формы рака – медленное течение и длительное отсутствие болевого реагирования. Больные даже четвёртой стадии имеют относительно хорошие физиологические кондиции и не чувствуют боли. Только в критический период повышается утомляемость, снижается вес, болевой синдром развивается после метастазирования в жизненно важные органы.
Низкие шансы при центральной форме рака. Продолжительность жизни с момента постановки диагноза не превышает 3-4 лет. Активный канцерогенез длится в среднем 9-12 месяцев. Опухоль характеризуется агрессивностью, особенно на последних стадиях, когда любое современное лечение неэффективно, отличается развитием болевого синдрома при поражении центральных бронхов и метастазировании в соседние органы.
Понятно, что написанное выше является условной информацией. Рак – это всегда непредсказуемое заболевание, сопровождаемое взрывным ростом клеток, либо обратным процессом и торможением канцерогенеза (по теме: рак лёгких у детей).
Кроме того, агрессивность рака зависит от микроскопической (гистологической) структуры клеток, например, мелкоклеточные или немелкоклеточные (по форме клеток опухоли).
У врачей меньше шансов продлить жизнь больных с мелкоклеточным раком, в том числе после радикальных операций и рецидивов канцерогенеза.
Симптомы рака лёгких
Рак лёгкого, особенно периферические его формы, на ранних стадиях канцерогенеза трудно диагностируются.
Причины диагностических ошибок обусловлены:
сходной плотностью нормальных клеток и злокачественных образований, маскировкой поражённых клеток под здоровые, - всё это осложняет диагностику, в том числе методами визуализации;
расположением очага под костной тканью грудной клетки;
отсутствием регионарных лимфатических узлов, расположенных близко к поверхности кожи и наиболее быстро реагирующих на патогенез;
слабой болевой чувствительностью периферических участков лёгких, не имеющих болевых рецепторов;
высоким уровнем компенсаторной защиты, соответственно длительным отсутствиям опасных клинических симптомов, путающих диагностов схожестью с заболеваниями, поддающимися медикаментозному, а не хирургическому лечению.
Диагностические этапы определения симптомов рака лёгкого и его видов включают в себя накопление или синтез клинических, морфологических, гистологических сведений о болезни и их последующий анализ.
Таким образом, диагностика любого заболевания, в том числе этого, включает два направления исследования (синтез и анализ) и три этапа постановки диагноза (первичные признаки, общие симптомы, дифференциальные симптомы):
Первичные признаки заболевания. Ощущения больного в виде кровохаркания, кашля, утомляемости, прогрессирующего исхудания, дурного запаха при дыхании и других признаков,с которыми человек, ощущающий себя больным, обращается к доктору для консультации и определения причин недомогания.
Общие симптомы. Определение локализации патогенеза (в центральной, периферической, верхушечной части лёгкого). Устанавливаются:
физикальными методами (осмотр, пальпация, перкуссия или постукивание с целью определения зон изменённого звука, аускультация или выслушивание изменений дыхательных шумов);
методами визуализации, в том числе ионизирующими – рентген, КТ и модификации, радиоизотопный, ПЭТ, ПЭТ-КТ; неионизирующими – УЗИ, МРТ и модификации;
лабораторными методами (общеклиническими, специфическими, в том числе онкомаркерами).
Дифференциальные симптомы. Необходимы онкологам для уточнения изменений на клеточном и микрофизиологическом уровне, например, для определения немелкоклеточной и мелкоклеточной формы рака или их разновидностей. Определяются цитологическими и гистологическими методами в различных модификациях, иногда дополняются методами инструментальной визуализации, наиболее информативны здесь ПЭТ и ПЭТ-КТ методы.
В современной онкологии самым перспективным методом раннего установления диагноза являются скрининговые обследования. Это широкомасштабная диспансеризация условно здорового населения. Скрининг при некоторых формах рака эффективно заменяет диагностику классическим трёхступенчатым методом. К сожалению, скрининговые исследования с целью определения рака лёгкого в нашей стране не проводятся по причине малой эффективности инструментального выявления заболевания.
Для широкого внедрения скрининга необходима:
доступность эффективных высокочувствительных диагностических аппаратов;
высококвалифицированный врачебный персонал;
онкологическая настороженность населения.
Если два первых условия в последнее время более-менее успешно выполняются государством, то к повышению онкологической настороженности и чувства ответственности к собственному здоровью призывает наша статья.
Мы совершенно не стремимся сделать онкологом каждого прочитавшего. Наша задача – оптимизировать сотрудничество больного и врача. Ведь именно к врачу районной поликлиники попадает каждый девятый из десяти заболевших раком лёгкого.
Кашель при раке лёгких
Кашель – это защитная реакция органов дыхания на раздражение специфических рецепторов. Она возникает при кратковременном или длительном эндогенном (внутреннем) или экзогенном (внешнем, постороннем) воздействии на рецепторы.
Во время первичного приёма постарайтесь очень точно описать кашлевой рефлекс при его наличии. Хотя кашель не является патогномоничным симптомом рака лёгкого, иногда он указывает на характер патогенеза. Сочетание методов исследования – кашля, перкуссии и рентгенографии может дать врачу ценный материал для анализа в период начальной постановки диагноза.
Патологические (длительно протекающие) звуки кашля характеризуются как:
сильные/слабые;
частые/редкие;
громкие/хриплые (сиплые);
продолжительные/короткие;
раскатистые/отрывистые;
болезненные/безболезненные;
сухие/влажные.
Не характерны для поражения лёгкого следующие звуки кашля: сильные, громкие, короткие. С наибольшей вероятностью они характеризуют поражения гортани и трахеи, либо онкологию в этих участках. Кашель при раздражении рецепторов, локализующихся на голосовых связках, проявляется хриплым или сиплым звуком.
Характерные звуки кашля при раздражении рецепторов в лёгочной ткани:
Слабый, протяжный, глухой, глубокий – характеризует снижение эластичности лёгкого или рассеянные в тканях патологические процессы.
Болезненный, переходящий в щадящую форму – покашливание, свидетельствует о вовлечении в патогенез плевры вокруг лёгкого, либо о локализации патогенеза в крупных бронхах центральной зоны, чувствительных к боли. Боль усиливается при движении грудной клетки. Если при аускультации (выслушивании) лёгкого выявляется сочетание болезненного кашля и шума плеска, это означает скопление жидкости между лёгким и плеврой.
Влажный кашель:
с хорошим (жидким) отхаркиванием содержимого – острое течение патогенеза в лёгких.
с вязким отделяемым – хроническое течение патогенеза в лёгких.
Сухой кашель может предварять развитие влажного, либо влажный переходит в сухой кашель. Феномен сухого кашля характерен для хронического раздражения рецепторов без образования экссудата в лёгком. Вполне может быть также при растущем новообразовании без воспалительных и некротических процессов вокруг очага.
Опасно резкое прекращение кашля – это один из возможных признаков подавления рефлекса вследствие развития интоксикации.
Напоминаем, что не следует делать самостоятельных выводов. Информация дана для того, чтобы больной мог наиболее полно описать собственные ощущения врачу при наличии кашлевого рефлекса. Окончательный диагноз ставится на основании комплекса исследований.
Кровь при раке лёгких
Пациентов всегда пугает выделение крови из дыхательных путей. Этот феномен называется кровохаркание. Совершенно не обязательно это признак рака лёгких. Кровь, выделяемая из лёгких, не является специфическим симптомом рака лёгкого.
Выделение крови из носа – проявление нарушения целостности одного из кровеносных сосудов в дыхательных путях. Выделение крови из ротовой полости вызывает путаницу у непрофессионалов.
Выделение крови из:
органов пищеварения – кровь тёмная (цвет кофейной гущи) из-за воздействия пищеварительных ферментов или желудочного сока;
органов дыхания – кровь преимущественно алого цвета, иногда тёмно-красная, всегда пенистая из-за примеси воздуха.
Причины лёгочного кровохаркания многообразны и сопутствуют заболеваниям с патогенезом в органах дыхания человека. Среди них:
поздние стадии туберкулёза;
внутреннее кровотечение при ранениях грудной клетки;
абсцессы в лёгком или дыхательных путях;
инфаркты;
Могут быть и другие причины. Кровотечение при раке лёгкого обычно означает повреждение одного из сосудов средостения или центральной части лёгкого. Кровохаркание – это опасный симптом, особенно при массивной внутренней кровопотере.
Признаки массивного кровотечения:
обильное отделяемое алого цвета, медленное кровотечение тёмно-красного цвета;
прогрессирующее ухудшение самочувствия;
бледность слизистых оболочек;
нитевидный пульс.
Первые признаки рака лёгких
Могут значительно отличаться от привычных признаков, таких как кашель, одышка, кровохаркание и другие симптомы, характерные для рака лёгких.
Внимание! Не следует считать опасными без врачебного подтверждения нижеуказанные симптомы. Далеко не всегда они связаны со смертельно опасной патологией.
Человек, у которого может быть установлен рак лёгкого, при первичном приёме получает направление к врачам следующих специальностей:
неврологу, при наличии у больного кластерных (приступообразных) головных болей и болей, напоминающих приступы остеохондроза;
офтальмологу или неврологу, при нарушении подвижности и размера зрачка глаза или изменении пигментации радужной оболочки глаза;
терапевту, при подозрении на простудное заболевание с сухим кашлем, возможно незначительной гипертермией (повышенная температура тела);
терапевту или фтизиатру, при влажном кашле, хрипах в лёгких, кровохаркании, резком снижении массы тела, общей слабости;
кардиологу, при одышке, боли в области сердца после небольшой физической нагрузке, общей слабости.
Человек, отмечающий указанные выше симптомы, должен сообщить о них врачу или дополнить собираемые им сведения следующей информацией:
отношение к курению при лёгочных симптомах;
наличие онкологических заболеваний у кровных родственников;
постепенное усиление одного из вышеуказанных симптомов (является ценным дополнением, так как свидетельствует о медленном развитии заболевания, характерном для онкологии);
острое усиление признаков на фоне хронического предшествующего недомогания, общей слабости, снижении аппетита и массы тела – это также вариант канцерогенеза.
Причины рака лёгких
Лёгкие – это единственный внутренний орган человека, напрямую контактирующий с внешней средой. Вдыхаемый воздух достигает альвеол в неизменённом виде. Микрочастицы, присутствующие в воздухе, задерживаются на стенках слизистых оболочек. Постоянный контакт с внешней средой предопределяет главную особенность эпителия лёгких – повышенную скорость обновления поколений клеток слизистых оболочек бронхов.
Функции биологического фильтра осуществляются слизистыми оболочками посредством:
микроворсинок, выстилающих дыхательные пути;
эпителия, вырабатывающего слизь;
рецепторов кашлевого рефлекса.
Эпителиальные клетки контактируют с аэрозолями вдыхаемого воздуха, состоящими из жидких и/или твёрдых частиц, в том числе:
природных – пыль, пыльца растений;
антропогенных – табачный дым, выхлопные газы автомобилей, пыль заводов, шахт, рудников, ТЭЦ.
Для того чтобы читатель понял, о чём идёт речь, аэрозоль – это устойчивая взвесь в газе (воздухе):
сверхмалых частиц жидкости – туман;
сверхмалых твёрдых частиц – дым;
малых твёрдых частиц – пыль.
В состав тумана, дыма и пыли могут входить агрессивные неорганические, и органические вещества, в том числе пыльца растений, микроскопические грибки, бактерии, вирусы, отрицательно воздействующие на микроворсинки эпителия.
Слабо защищённые клетки эпителия ежесекундно находятся под воздействием внешних патогенных факторов, что многократно повышает вероятность патологических мутаций и развития новообразований в лёгких.
Потенциальные факторы возникновения рака лёгкого:
Высокая скорость апоптоза эпителия – чем больше образуется новых клеток, тем выше вероятность раковых мутаций (естественный фактор);
Относительная незащищённость нежной ткани от воздействия вредоносных аэрозолей вдыхаемого воздуха (провоцирующий фактор).
Замечено, что вероятность развития рака лёгкого напрямую связана со старением организма, с генетическими предпосылками и хроническими заболеваниями лёгких.
Факторы риска рак лёгкого
Преимущественно поражаются люди, длительно находящиеся под действием физических, химических и биологических факторов, а также имеющие наследственную предрасположенность.
Табачный дым. Примерно 80% заболевших раком лёгкого являются активными курильщиками, но замечено губительное воздействие табачного дыма и при пассивном курении (Факты и последствия курения во время беременности).
Радон (слаборадиоактивный элемент). Альфа-излучение радона входит в естественный радиационный фон земли. Мощность излучения низкая, однако, достаточная для стимуляции мутаций клеток дыхательных путей. Радон в виде газа накапливается в подвалах домов, проникает в жилые помещения по системе вентиляции, через щели между подвалом и первым этажом.
Генетическая предрасположенность. Наличие неоднократных случаев рака лёгкого у кровных родственников.
Возраст. Физиологическое старение существенно повышает риски развития патологических мутаций клеток эпителия.
Профессиональные риски. Высокая вероятность контакта на рабочем месте с летучими, пылеобразными канцерогенами:
асбест – применяется в строительстве при производстве строительных материалов, резинотехнических изделий, входит в состав буровых растворов;
кадмий – в составе припоев применяется ювелирами, при пайке электронных плат, антикоррозийной обработке, на производстве по изготовлению аккумуляторных и солнечных батарей;
хром – применяется в металлургии в качестве компонента легированных сталей;
мышьяк – применяется в металлургии, пиротехнике, микроэлектронике, изготовлении красок, кожевенной промышленности;
пары синтетических красителей на основе нитроэмали – применяют в строительстве, малярных работах;
выхлопные газы – страдают работники автомастерских;
ионизирующее (гамма, бета, рентген) излучение – получают работники рентгенологических кабинетов и атомных станций.
Эндогенные факторы, в том числе хронические лёгочные заболевания (туберкулёз, бронхопневмония);
Неясные факторы. У некоторого количества больных невозможно современными методами установить причины заболевания.
Классификация рака лёгких
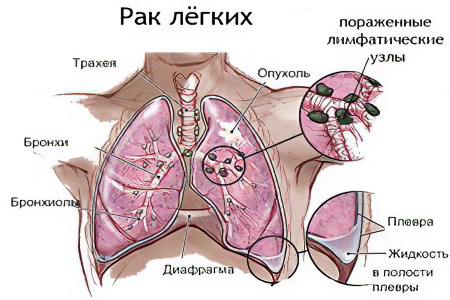
Без предварительной подготовки очень сложно разобраться в видах и отличиях форм рака лёгких. В практической медицине используются сложные термины для их обозначения. Встречается множество видов и форм рака. Мы максимально упростили задачу и сделали различия понятными. Все термины, используемые для обозначения форм рака, вписываются в нашу упрощённую, адаптированную классификацию.
Классификация по месту локализации первичного очага. Раковая опухоль может локализоваться в разных частях лёгкого:
Центральный рак – располагается в центре лёгкого, где локализуются крупные бронхи, сосуды и нервные узлы;
Периферический рак – располагаются по бокам лёгкого, где локализуются мелкие бронхиолы, мелкие кровеносные сосуды – капилляры, мало болевых рецепторов;
Верхушечный рак – располагается на верхушке лёгкого, это разновидность периферического рака. Для него характерны отвлекающие симптомы, обусловленные вовлечением кровеносных сосудов зоны ключицы и звездчатого нервного узла. Панкоста проявляется неврологическими симптомами: на лице (асимметрия), в зрачках (разная форма, опущение, сужение, другие), в голове (сильнейшая кластерная головная боль). Это путает диагностов множественностью проявлений и отсутствием рентгенологической визуализации очагов опухоли.
Атипичная локализация. Вовлечение в канцерогенез передней и/или верхней половины средостения – органов центра грудной клетки, лежащих между правым и левым лёгким.
Описывая локализацию рака, врач-рентгенолог обычно делает дополнение, указывая форму опухоли, например:
узловатая;
разветвлённая;
узловато-разветвлённая или другие.
Таким образом, по локализации опухоли в организме рак может быть: центральным, верхушечным, периферическим, а также правосторонним, левосторонним или двусторонним. По форме роста опухоли – узловатым, разветвлённым или смешанным.
Указанная выше классификация не учитывает микроскопическое строение клеток опухоли. Для дифференциации используется гистологический анализ, необходимый для уточнения особенностей микроскопического строения новообразования.
Общеизвестно, что микроскопические особенности строения онкоклетки определяют патогенез заболевания, в том числе:
скорость роста опухоли;
преимущественную локализацию первичного очага;
агрессивность – склонность к метастазированию.
Знания используются клиницистами для определения стратегии лечения. В нашем случае это необходимо для общего представления о канцерогенезе.
Классификация, основанная на гистологических различиях клеток:
Немелкоклеточный рак. Это группа онкозаболеваний, состоящая из нескольких близкородственных форм. Общая доля немелкоклеточных форм в структуре рака лёгкого составляет около 80-85%. Объединение основано на морфологическом сходстве клеток, однако каждая форма имеет некоторые особенности. Немелкоклеточный рак объединяет формы:
плоскоклеточного;
крупноклеточного;
аденокарциномного;
редких форм.
Мелкоклеточный рак. Более однородная группа. Включает в себя около 10-15% клинических случаев рака лёгкого. Отличается особой агрессивностью. Скорость удвоения объёма опухоли этой формы составляет около 30 суток против более чем 100 дней у немелкоклеточных форм.
Нами дана обобщённая классификация рака лёгких. Имеются более тонкие разновидности рака, однако они используются в научных дискуссиях при описании канцерогенеза. Подробнее о распространённых формах читайте ниже.
Стадии рака лёгких
В онкологии для удобства описания выделяют стадии заболевания. Стадийность канцерогенеза – условное понятие, однако оно очень удобное, и позволяет стандартизировать и упростить описание заболевания при профессиональном общении.
В соответствии с международной классификацией, состояние канцерогенеза принято обозначать первыми буквами латинских слов:
Tumor (опухоль), обозначает опухоль, с целью сокращения используют первую букву слова – T, дополняется цифровыми обозначениями от одного до четырёх для характеристики размера опухоли.
Node (узел), обозначает регионарные лимфатические узлы, с целью сокращения используют первую букву слова – N, которая дополняется цифрами от одного до трёх для указания степени вовлечения узлов.
Metastasis (метастазирование), означает наличие выростов злокачественной опухоли в отдалённые органы, с целью сокращения используют первую букву – M, которая дополняется цифрами ноль или один и характеризует степень разрастания.
Использует дополнительное обозначение агрессивности раковых клеток посредством написания буквы G. Обозначают G1 высоко дифференцированные (неагрессивные клетки). Далее в порядке увеличения агрессивности к организму человека – G2, G3, G4.
Подобным образом обозначают отсутствие видимых изменений в организме и предраковые состояния с добавлением символов:
Недостаточно информации для описания состояния опухоли – буква (х)
Опухоль не определяется – буква (0)
Неинвазивный рак – сочетание букв (is) или (carcinoma in situ).
Используя подобные обозначения, представим описание стадий рака лёгкого.
1 стадия рака лёгких
Т1 – размер новообразования не превышает трёх сантиметров в диаметре (на рентгеновском снимке). N0 – лимфатические узлы не поражены. Метастазы – M0 отсутствуют.
В отличие от рака молочной железы – РМЖ (см здесь), первая стадия рака лёгкого (РЛ) имеет сложности в диагностике.
Для примера, лимфатические узлы при:
РМЖ – свободно прощупываются руками, начиная с максимально ранних стадий канцерогенеза;
РЛ – видны только на рентгенограмме или с помощью других сложных методов визуализации, так как лимфоузлы (перибронхиальные или корня лёгкого) расположены глубоко в грудной клетке.
2 стадия рака лёгких
Т2 – размер новообразования составляет от 3 до 6 сантиметров в диаметре. В эту группу также входят опухоли любых иных размеров, достаточных для закупорки бронха, что выявляется на рентгенограмме в виде очагового ателектаза (спадения) или пневмонии (уплотнения) лёгочной ткани на периферии бронха. Опухоль и патологические очаги небольшого размера можно увидеть на рентгенограмме в центральной области, значительно сложнее – на периферии и верхушке лёгкого.
Вовлечение в канцерогенез регионарных лимфатических узлов второй стадии – N1. Это означает одностороннее поражение раковыми клетками лимфатических узлов. М0 или М1 – означает, что метастазы с одинаковой вероятностью могут отсутствовать и обнаруживаться в соседних органах.
3 стадия рака лёгких
Т3 – размер новообразования более 6 сантиметров в диаметре. Опухоль также может быть любого иного размера, но она переходит на грудную стенку и область разделения главных бронхов, диафрагму, или это опухоль, вызывающая ателектаз или уплотнение всего лёгкого. N2 – вовлечение в канцерогенез отдалённых лимфатических узлов на стороне поражения или в области раздвоения главных бронхов. М1 – имеются признаки метастазирования в отдалённых от лёгких органах.
4 стадия рака лёгких
Т4 – размер новообразования не имеет значения. Опухоль распространяется за пределы грудной клетки, поражает в первую очередь соседние органы (сердце, пищеварительный тракт, грудные позвонки), характеризуется скоплением экссудата в плевральной полости. N3 – тотальное поражение лимфатических узлов больной стороны, множественные очаги поражения на противоположной стороне. М1– множественные отдалённые метастазы.
Виды рака лёгких
Рак лёгких различают по месту локализации (периферический или центральный), а также по цитологическому, гистологическому строению онкоклеток (мелкоклеточный, немелкоклеточный).
Периферический рак лёгкого
Особенность этого вида рака в том, что опухоль развивается в результате мутаций на поверхности мелких бронхов – субсегментарных (3-5 порядка) и мелких (6-16 порядка).
Чтобы сказанное было понятно: бронхиальное дерево лёгкого состоит из бронхов в порядке уменьшения диаметра от 1 главного бронха до бронхов 16 порядка. Мелкие, 16 порядка, переходят в ещё более мелкие бронхиолы и в конечные структуры – альвеолы.
Клиническое значение поражения мелких и мельчайших бронхов:
длительное отсутствие симптомов (нет болевых рецепторов, лучшая компенсация повреждений в мелких образованиях лёгкого);
первые симптомы (кашель, кровохарканье, боли неопределённой локализации) связаны с травматизацией нежных бронхов и мелких капилляров.
Наиболее характерный рост периферических опухолей – узловой. В таком виде его обычно обнаруживают на снимках флюорографии (рентгенографии), сделанных по поводу острых или хронических заболеваний лёгких.
Характерны формы периферического рака, визуализируемые на снимках в виде:
округлого (солитарного) узла;
округлого полого узла с тонкими стенками;
инфильтрата с размытым контуром;
одиночного узла менее 10 мм;
множественных мелких узлов.
Ритм роста (удвоение величины) составляет 110-140 дней. Установлены колебания от нормы в пределах минимум 40 суток, максимум 800 суток. В некоторой степени продолжительный период удвоения свидетельствует о доброкачественности новообразования.
Для периферической опухоли характерна лучистость контуров. Этот феномен объясняется особой формой роста узлов в лёгком.
В некоторых случаях возможна приблизительная дифференциация опухолей по форме контуров и лучей:
мелкие, частые лучи по контуру – плоскоклеточное образование;
толстые, длинные лучи, известковые мелкоточечные вкрапления – Железистый рак;
чёткие контуры – агрессивные мелкоклеточные образования.
Другие косвенные признаки периферического рака, обнаруживаемые на снимках в виде негативного светлого участка:
углубления ''Риглера'' видны в области соединения или отрыва опухоли и бронха 3-5 порядка;
вокруг опухоли лёгочной ткани участок мелкого закупоренного опухолью сосуда;
Осложнения периферического рака:
пневмония за местом закупорки бронха и выключение этого участка из функции дыхания. Обширные очаги приводят к снижению дыхательной активности лёгкого;
образование полости в узле, которая может в дальнейшем являться очагом распространения гнойного воспаления;
скопление жидкости в полости между лёгким и плеврой;
стремительный рост периферического узла и переход процесса в средостение;
К трудно диагностируемым формам периферического рака относят верхушечный рак лёгкого, который характеризуется неврологической симптоматикой вследствие распространения повреждений на важные нервные узлы, расположенные в этой зоне.
Мелкоклеточный рак лёгкого
Получил такое название из-за формы клеток, его ещё называют нейроэндокринным раком лёгких. Относится к наиболее агрессивным формам рака лёгкого. Встречается в основном у курящих мужчин в возрасте старше 40 лет. Выявляемость этого заболевания составляет не более 25% от всех гистологических разновидностей рака.
Биологическая характеристика мелкоклеточного рака:
мелкие размеры (лишь в два раза крупнее лимфоцита – клетки крови);
злокачественность;
быстрый рост, активное удвоение объёма в пределах 30 суток, для сравнения у других форм рака – более 100 дней;
чувствительность рецепторов онкоклеток к химио- и лучевой терапии.
Различают несколько типов мелкоклеточного рака:
овсяноклеточный;
промежуточный;
комбинированный.
Мелкоклеточные новообразования способны вырабатывать некоторые гормоны (АКТГ, антидиуретический, соматотропный).
Клинические симптомы мелкоклеточного рака не имеют принципиальных отличий от других форм рак лёгкого, за исключение того, что патогенез развивается стремительно, а видимые исследователю проявления скудны.
Немелкоклеточный рак лёгкого
Эта группа онкозаболеваний отличается от мелкоклеточных форм гистологическими особенностями. Клинически проявляется:
повышенной утомляемостью;
лёгочным синдромом (одышка, кашель, кровохаркание);
прогрессирующим снижением массы тела.
Включает около 80% всех больных злокачественными заболеваниями.
Различают три основные гистологические формы немелкоклеточного рака:
плоскоклеточный;
крупноклеточный;
аденокарцинома.
Заболевание характеризуется субклиническим течением патогенеза вплоть до 2-3 стадии. Например, около 30% больных узнают свой диагноз на 3 стадии, около 40% – на 4 стадии.
Заболевание характеризуется быстрым течением последних стадий. В течение пяти лет остаётся в живых только 15-17% больных.
Плоскоклеточный рак лёгкого
Является более мелкой гистологической разновидностью немелкоклеточного рака. Отличается спокойным ростом клеток. Мутации начинаются либо в центральной части, либо на периферии лёгкого.
Плоскоклеточный рак является результатом перерождения мерцательного эпителия под действием никотина и других веществ, содержащихся в табачном дыме, в форму клеток, напоминающую покровный плоский эпителий.
Растущая опухоль прорастает капиллярами кровеносных сосудов для обеспечения собственной жизнедеятельности.
Клинические симптомы аналогичны другим формам рака лёгкого. Становятся заметными для диагностики после вовлечения в патогенез значительной части лёгочной ткани и метастазирования в региональные лимфоузлы.
Основной метод диагностики – гистологическое исследование образца раковых клеток.
Узнайте больше: Плоскоклеточный рак лёгкого
Центральный рак лёгкого
Относится к формам рака, определяемым по расположению в лёгких. Особенность локализации опухоли в крупных бронхах 1-3 порядка.
Характеризуется ранним появлением симптомов при:
вовлечении в канцерогенез крупных бронхов и органов средостенья;
раздражении болевых рецепторов;
закупорке крупных бронхов и потере значительного объёма дыхательной поверхности.
Этот вид онкологии относительно просто (за исключением самых ранних стадий) визуализируется обычными диагностическими методами, подтверждается лабораторными и клиническими симптомами.
Наиболее характерные ранние симптомы:
не поддающийся лечению сухой изнуряющий кашель;
присоединение к кашлю крови в результате нарушения целостности кровеносного сосуда, а затем появление слизистой, гнойной мокроты;
закупорка и сдавливание крупного бронха сопровождается одышкой в состоянии покоя.
Метастазы при раке лёгких
Практически все раковые заболевания человека способны к метастазированию – перемещению онкоклеток по организму и образованию очагов отдалённого вторичного канцерогенеза.
Общие закономерности метастазов при раке лёгких:
распространение по организму с потоком биологических жидкостей (лимфа, кровь) и при контакте с соседними органами;
клетки метастазов практически всегда идентичны клеткам первичного очага,
механическое перемещение онкоклеток в другие органы не означает развитие вторичного канцерогенеза, наблюдается торможение этого процесса.
Распространение опухоли при раке лёгкого происходит тремя путями – лимфогенным, гематогенным и контактным.
Лимфогенное перемещение клеток характеризуется наиболее вероятными местами закрепления злокачественных клеток в лимфатических узлах лёгкого:
лёгочных;
бронхолёгочных;
трахеобронхиальных и трахеальных;
предперикардиальных;
боковые перикардиальных;
средостенных.
Гематогенное перемещение клеток характеризуется наиболее вероятными местами закрепления злокачественных клеток в органах средостения:
сердце и его сосуды;
трахея и главные бронхи лёгкого;
пищевод;
тимус;
нервные узлы (диафрагмальный, блуждающий, звездчатый).
По венозному пути метастазы далее продвигаются в следующие органы, в порядке убывания значимости:
печень;
почки;
кости скелета;
надпочечники.
Контактный путь объясняет распространение канцерогенеза на соседние образования, не имеющие соединения с лёгким кровеносными и лимфатическими сосудами, в частности на лёгочную плевру.
По теме: Иммунитет на 243% - новое поколение иммуномодулирующих средств
Прогноз заболевания
Выше мы рассказали о значительном повышении благоприятного исхода при выявлении рака на ранней стадии онкогенеза. Проблема в том, что эта форма рака трудно поддаётся диагностике на ранних стадиях.
Использование традиционных диагностических алгоритмов позволяет выявлять рак лёгкого в 60-80% случаев на 3-4 стадии заболевания, когда хирургическое лечение неэффективно, а метастазы распространяются далеко за пределы органов дыхания.
Значительно улучшить прогноз заболевания можно, применяя современные диагностические технологии.
Обращайте внимание на соответствие затрат по диагностике заболевания качеству последующего лечения.
Затраты на высокотехнологичные методы выявления рака:
оправданы на ранних стадиях заболевания, когда у врача большой выбор вариантов лечения;
не оправданы или сомнительны, когда канцерогенез развился до клинически выявляемой стадии заболевания, в этом случае можно ограничиться обычными диагностическими исследованиями.
Наиболее перспективные методы раннего выявления опухолевых клеток в лёгком:
Многослойная спиральная компьютерная томография (МСКТ). Методика позволяет провести исследование груди за 8-10 сек., либо исследовать полностью человека для определения очагов первичных и вторичных опухолей. Другие методы не обладают такими возможностями. При этом с высокой чёткостью выявляются опухоли диаметром до 1-3 мм. Возможно построение двух и трёхмерного изображения и определение точной локализации опухоли.
Позитронно-эмиссионная томография в сочетании с компьютерной томографией (ПЭТ-КТ), метод значительно превосходит методы КТ или МРТ по определению чувствительности и специфических особенностей опухолевых клеток.
Если чувствительность и специфичность КТ или МРТ в среднем составляет 60%, то аналогичные показатели ПЭТ-КТ от 90% и выше, а минимальные размеры выявляемой опухоли 5-7 мм.
Диагностика рака лёгких

Постановка диагноза имеет многоступенчатый сложный профессиональный алгоритм, который понятен только специалистам. В этом разделе мы суммируем описанные выше сведения, важные для пациента.
Комплекс симптомов для диагностики рака лёгкого:
лёгочные;
внелёгочные;
гормональные.
Ранее мы уже упоминали первые два направления и вскользь упомянули, что некоторые опухоли выделяют гормоны и гормоноподобные вещества, которые изменяют клиническую симптоматику заболевания.
Для постановки первичного диагноза имеет значение наличие хотя бы одного симптома в каждом синдроме.
Лёгочной синдром
Включает длительно протекающие, не поддающиеся лечению:
влажный кашель, возможно с кровью;
боли в груди;
одышку в покое, усиливающуюся после физической нагрузки;
свистящее дыхание;
охриплость.
Внелёгочной синдром
Характерен для рака лёгкого только в сочетании с лёгочным синдромом:
лихорадка;
снижение массы тела;
общая слабость;
эпилептиформные приступы судорог, головная боль, изменения размера, цвета структур глаза;
боль в костях подреберья;
Синдром гормональных нарушений
Проявляется при отдельных раковых заболеваниях. Имеет значение для первичной диагностики рака лёгкого в сочетании с одним и более симптомами лёгочного, и внелёгочного синдрома.
Нарушения выявляются результатами лабораторных анализов, а именно:
высоким уровнем кальция в крови;
низким уровнем натрия в крови;
синдромом Иценко-Кушинга;
внезапными, длительно не заживающими кожными высыпаниями;
утолщением суставов фаланг пальцев.
Порядок и целесообразность проведения инструментальных и лабораторных исследований, выбор методик получения материала для диагностических гистологических исследований оставим онкологам.
Лечение рака лёгких
Стандартными методиками лечения рака лёгких являются:
оперативное удаление опухоли;
химиотерапия – введение внутривенно химических препаратов, подавляющих рост опухолевых клеток.
лучевая терапия – воздействие на изменённые клетки жёсткими видами излучений.
Применяют вышеназванное в качестве единственного метода или в сочетании. Некоторые формы, например, мелкоклеточный рак, не поддаются хирургическим методам, но чувствительны к химиотерапии.
Химиотерапия при раке лёгкого
Тактика массовой химиотерапии определяется формой заболевания и стадией канцерогенеза.
Распространённые цитостатики – фармакологические препараты, обладающие способностью подавлять рост раковых клеток: Цисплатин, Этопозид, Циклофосфамид, Доксорубицин, Винкристин, Нимустин, Паклитаксел, Карбоплатин, Иринотекан, Гемцитабин. Указанные препараты применяют перед операцией с целью уменьшения размеров опухоли. В некоторых случаях метод обладает хорошим лечебным эффектом. Побочные эффекты после использования цитостатиков являются обратимыми.
Относительно недавно введены в практическое использование:
гормональные методы лечения;
иммунологические (цитокинетические) методы борьбы с раком лёгких.
Ограниченное их использование связано со сложностью гормональной коррекции отдельных форм рака. Иммунотерапия и таргетная терапия не позволяют эффективно бороться с раком в организме с разрушенным иммунитетом.
Перспективные методы лечения рака лёгкого
Лучевая терапия
Контролируемое визуально лучевое воздействие на раковую клетку, или технология (IGRT). Заключается в облучении повреждённой клетки, её мгновенной коррекции после достаточного воздействия и перемещении нагрузки на соседний участок повреждённой ткани.
Контактное лучевое воздействие, или технология брахитерапии. Заключается в доставке к тканям опухоли специальных веществ, усиливающих прицельное воздействие на повреждённые клетки.
Технология «умный нож». Принцип заключается в идеально точном воздействии кибер-ножа на скопление повреждённых клеток.
Современная химиотерапия
Маркировка раковых клеток (PDT- технология) веществами, повышающими чувствительность к внешнему лазерному воздействию и устраняющими повреждение здоровой ткани.
Основной недостаток новых технологий в том, что они воздействуют на развившийся патогенез, но не предотвращают патологические мутации.