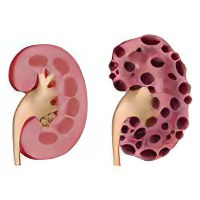
Нефротический синдром
Нефротический синдром – это комплекс симптомов, который возникает при поражении почек и включает в себя выраженную протеинурию, отёки, нарушения в метаболизме белков и липидов. Тем не менее, не всегда патология сопровождает вторичные и первичные нарушения работы почек, иногда она выступает как самостоятельная нозологическая форма.
Термин используется с 1949 года, заменив собой такие понятия, как нефроз или липоидный нефроз и введен в современную номенклатуру ВОЗ. Статистические данные указывают на то, что встречается этот синдром среди всех болезней почек примерно в 20% случаев, иные сведения указывают на 8-30% случаев. Чаще всего заболевание обнаруживается в детском возрасте от 2 до 5 лет, реже им страдают взрослые, средний возраст которых от 20 до 40 лет. Но в медицине описаны случае развития синдрома у пожилых людей и у новорождённых детей. Частота его возникновения зависит от того этологического фактора, которым он обусловлен. Женщины страдают чаще мужчин в том случае, когда патология развивается на фоне ревматоидного артрита и системной красной волчанки.
Причины нефротического синдрома
Причины нефротического синдрома разнообразны, различают как первичную, так и вторичную патологию.
Причины первичного нефротического синдрома:
Самой распространённой болезнью почек, вызываемой данный синдром, является гломерулонефрит, как хронический, так и острый. При этом нефротический синдром развивается в 70-80% случаев.
Иными самостоятельными болезнями почек, на фоне которых возникает нефротический синдром, являются: первичный амилоидоз, нефропатия беременных, гипернефрома.
Причины вторичного нефротического синдрома:
Сахарный диабет.
Инфекции: сифилис, туберкулёз, малярия.
Болезни соединительной ткани системного характера: склеродермия, красная волчанка, ревматоидный артрит.
Заболевания аллергической природы.
Периартериит.
Геморрагический васкулит.
Периодическая болезнь.
Септический эндокардит, имеющий затяжное течение.
Лимфогранулёматоз.
Воздействие на организм токсических веществ, в том числе, тяжёлых металлов, ядов от укуса пчёл и змей и пр.
Онкология иных органов.
Тромбоз нижней полой вены, почечных вен.
Приём некоторых лекарственных средств.
Идиопатической вариант развития заболевания (когда причину установить не удаётся) чаще всего развивается в детском возрасте.
Обращаясь к патогенезу синдрома, можно отметить, что наиболее распространённой считается иммунологическая теория его развития.
Это подтверждает несколько фактов, среди которых:
Эксперименты над животными показали, что введение им нефротоксической сыворотки на фоне абсолютного здоровья вызывало у них развитие нефротического синдрома.
Часто патология развивается у людей, которые имеют аллергические реакции на пыльцу растений, гиперчувствительность к различным лекарствам.
У больных кроме данного синдрома часто имеются аутоиммунные заболевания.
Иммунодепрессантное лечение даёт положительный эффект.
Иммунные комплексы, которые оказывают повреждающее действие на базальные мембраны почечных клубочков, формируются в результате контакта антител крови с антигенами внешними (вирусы, аллергены, бактерии, пыльца и пр.) и антигенами внутренними (ДНК, белки опухолей, криоглобулины и пр.). Иногда иммунные комплексы формируются в результате выработки антител к веществу, которое воспроизводится самими базальными мембранами почек. Каково бы ни было происхождение иммунных комплексов, степень поражения почек будет зависеть от того, какова их концентрация внутри организма и как долго они на органы воздействуют.
Ещё одно негативное воздействие иммунных комплексов – это их способность активировать воспалительные реакции на клеточном уровне. В итоге происходит высвобождение гистамина, серотонина, ферментов. Это приводит к тому, что проницаемость базальных мембран становится выше, нарушается микроциркуляция в капиллярах почек, формируется внутрисосудистая коагуляция.
При макроскопическом исследовании видно, что почки имеют увеличенные размеры, поверхность их остаётся гладкой и ровной, корковое вещество имеет бледно-серый окрас, а мозговое – красный цвет.
Гистология и оптическая микроскопия выявляет патологические изменения с жировой и гиалиновой дистрофией почек, очаговую пролиферацию эндотелия органов, белковую дистрофию отделов почечных канальцев. Если заболевание имеет тяжёлое течение, то возможна визуализация атрофии и некроза эпителия.
Симптомы нефротического синдрома

Симптомы нефротического синдрома типичны и всегда проявляются однообразно, вне зависимости от того, что спровоцировало развитие патологического процесса.
Среди них выделяют:
Массивная протеинурия. Выражается в большом количестве белка (преимущественно альбумина) в моче. Это главный симптом данной патологии, но он не является единственным признаком заболевания.
В сыворотке крови нарастает уровень холестерина, триглицеридов, на фоне уменьшения количества фосфолипидов. В итоге у больного развивается гиперлипидемия. При этом количество липидов настолько высоко, что способно окрашивать сывороточную часть крови в молочно-белый цвет. В итоге лишь по одному внешнему виду крови можно судить о наличии гиперлипидемии. Предположительно, что увеличение липидов в крови обусловлено их повышенной продукцией в печени с задержкой их в сосудах из-за высокой молекулярной массы. Сказывается также нарушения метаболизма почек, падение уровня альбумина в крови и пр.
Происходит скачок холестерина в крови. Иногда его уровень может достигать 26 ммоль/л и даже больше. Но чаще всего рост холестерина умеренный и не превышает отметки в 10,4 ммоль/л.
Отёки. Они могут быть разной степени выраженности, но присутствуют у всех пациентов без исключения. Отёки иногда бывают очень сильными, до такой степени, что ограничивают подвижность пациента, становясь препятствием к выполнению трудовых обязанностей.
У пациента наблюдается общая слабость, повышенная утомляемость. Слабость имеет тенденцию к нарастанию, особенно в том случае, когда нефротический синдром присутствует продолжительное время.
Страдает аппетит, увеличивается потребность в жидкости, так как жажда и сухость во рту присутствуют на постоянной основе.
Количество выделяемой мочи становится меньше.
Тошнота, рвота, метеоризм, боли в животе и жидкий стул наблюдается редко. Преимущественно эти симптомы указывают на выраженный асцит.
Характерны головные боли, тянущие ощущения в районе поясницы.
При многомесячном течении болезни развиваются парестезии, судороги на фоне потери калия, болезненные ощущения в мышцах.
На гидроперикардит указывает одышка, которая беспокоит больного даже во время состояния покоя, а не только на фоне физической нагрузки.
Больные, как правило, малоподвижны.
Кожные покровы бледные, температура тела может держаться на нормальных отметках, а может быть меньше нормы. В связи с этим, кожа на ощупь холодная и сухая. Возможно её шелушение, ломкость ногтей, выпадение волос.
Тахикардия развивается на фоне сердечной недостаточности или при анемии.
Артериальное давление либо снижено, либо в норме.
На языке обнаруживается плотный налёт, живот увеличен в размерах.
Общий обмен веществ нарушен, так как страдает функция щитовидной железы.
Уменьшение объёма выделяемой мочи также является постоянным спутником патологии. При этом за сутки больной выделяет не более литра мочи, а иногда и 400-600 мл. Видимых примесей крови в моче, как правило, не обнаруживается, но она выявляется при микроскопическом обследовании.
Ещё один клинический признак синдрома – это гиперкоагуляция крови.
Симптомы нефротического синдрома могут нарастать медленно и постепенно, а иногда, напротив, бурно, что чаще всего происходит при остром гломерулонефрите.
Кроме того, разграничивают чистый и смешанный синдром. Разница заключается в отсутствии или присутствии гипертензии и гематурии.
Формы нефротического синдрома
Стоит отметить также три формы синдрома, среди которых:
Рецидивирующий синдром. Для этой формы заболевания характерна частая смена обострений синдрома на его ремиссии. При этом ремиссии удаётся достичь за счёт лекарственной терапии, либо она случается спонтанно. Тем не менее, спонтанная ремиссия наблюдается достаточно редко и преимущественно в детском возрасте. На долю рецидивирующего нефротического синдрома приходится до 20% всех случаев болезни. Ремиссии могут быть довольно длительны по продолжительности и иногда достигают 10 лет.
Персистирующий синдром. Эта форма заболевания является наиболее распространённой и встречается в 50% случаев. Течение синдрома вялое, медленное, но постоянно прогрессирующее. Стойкой ремиссии не удаётся добиться даже при упорной терапии и примерно через 8-10 лет у пациента развивается почечная недостаточность.
Прогрессирующий синдром. Эта форма заболевания отличается тем, что нефротический синдром развивается быстро и уже за 1-3 года способен привести к хронической почечной недостаточности.
Осложнения нефротического синдрома
Осложнения нефротического синдрома могут быть связаны как с самим синдромом, так и провоцироваться лекарственными препаратами, используемыми для его лечения.
Среди осложнений выделяют:
Инфекции: пневмония, перитонит, фурункулёз, плеврит, рожистое воспаление и пр. Наиболее тяжёлым осложнением принято считать пневмококковый перитонит. Несвоевременная оказанная антибактериальная терапия может привести к летальному исходу.
Флеботромбоз.
Нефротический криз – ещё одно редкое, но тяжёлое осложнение нефротического синдрома. Сопровождается увеличением температуры тела, болями в животе, появлении кожных эритем с предшествующей рвотой, тошнотой, потерей аппетита. Нефротический криз часто сопутствует быстро нарастающему нефротическому шоку с выраженным падением артериального давления.
Тромбоэмболия лёгочной артерии.
Тромбоз почечных артерий, приводящий к инфаркту почки.
Имеются данные относительно, того что нефротический синдром увеличивает риск развития ишемии сердца и инфаркта миокарда.
Осложнения от приёма лекарственных препаратов для лечения нефротического синдрома выражаются в аллергических реакциях, в формировании язвы желудка и кишечника с перфорацией язвы, в сахарном диабете, в лекарственных психозах и пр.
Практически все вышеперечисленные осложнения являются угрожающими для жизни пациента.
Диагностика
Клинико-лабораторные исследования является ведущим методом диагностики нефротического синдрома. Однако, осмотр и инструментальные методы обследования являются обязательными. Врач во время осмотра пациента визуализирует обложенный язык, отёки, сухие и прохладные кожные покровы, а также иные визуальные признаки синдрома.
Кроме осмотра врача, возможно назначение следующих видов диагностик:
Общий анализ мочи выявит увеличение относительной плотности, цилиндрурию, лейкоцитурию, холестерин в осадке. Протеинурия в моче, как правило, выражена сильно.
Анализ крови укажет на рост СОЭ, эозинофилию, рост тромбоцитов, падение гемоглобина и эритроцитов.
Коагулограмма необходима для оценки свёртываемости крови.
Биохимический анализ крови выявляет увеличение уровня холестерина, альбумина, протеинемию.
Для оценки степени поражения тканей почек необходимо провести УЗИ с УЗДГ почечных сосудов, нефросцинтиграфию.
Не менее важно определить причину нефротического синдрома, для чего требуется углубленное иммунологическое обследование, возможно проведение биопсии почек, прямой кишки, десны, выполнение ангиографических исследований.
Лечение
Лечение нефротического синдрома проводится в условиях стационара под контролем врача-нефролога.
Общие рекомендации для врачей, практикующих в урологических отделениях, сводятся к выполнению следующих пунктов:
Соблюдение бессолевой диеты с ограничением приёма жидкости и подбором в зависимости от возраста пациента количества белка.
Проведение инфузионной терапии с применением Реполиглюкина, Альбумина и пр.
Приём цитостатиков.
Приём диуретиков.
Иммуносупрессивное лечение.
Антибактериальное лечение.
Мочегонные препараты занимают важное место в лечении болезней почек. Тем не менее, их приём должен строго контролироваться специалистами, в противном случае возможно развитие серьёзных проблем со здоровьем. Среди таковых: метаболический ацидоз, гипокалиемия, вымывание натрия из организма, уменьшение объёма циркулирующей крови. Так как приём больших доз мочегонных препаратов на фоне почечной недостаточности или при гипоальбуминемии часто осложняется шоком, который трудно поддаётся коррекции, то лечить пациентов нужно с осторожностью. Чем короче будет срок приём диуретиков, тем лучше. Их повторный приём целесообразно назначать лишь при нарастании отёков и при снижении количества отделяемой мочи.
Чтобы избавить больного от отёков, рекомендуют приём Фуросемида, либо внутривенно, либо перорально. Это очень мощное противоотёчное средство, но его действие кратковременно. Также для снятия отёков может быть назначена Этакриновая кислота. Ещё одним важным звеном в борьбе с отёками являются диуретики, позволяющие сохранять калий в организме.
Если отёки обусловлены амилоидозом, то коррекции с помощью мочегонных препаратов они поддаются с трудом.
Глюкокортикостероиды – это препараты выбора для проведения иммуносупрессивного лечения нефротического синдрома. Эти препараты оказывают непосредственное влияние на иммунные комплексы, подавляя их восприимчивость к медиаторам воспаления, снижая их выработку.
Что касается лечения цитостатиками, то для этой цели используются такие препараты, как Циклофосфамид (Цитоксан, Циклофосфан) и Хлорамбуцил (Лейкеран, Хлорбутин). Эти препараты направлены на подавление деление клеток, причём они не обладают избирательной способностью и воздействуют абсолютно на все делящиеся клетки. Активизация препарата происходит в печени.
После выписки
После того как пациента выписывают из стационара, ему показано наблюдение у нефролога в поликлинике по месту жительства. Длительное время проводится поддерживающая патогенетическая терапия. О возможности её завершения принять решение может только доктор.
Также больным рекомендовано санаторно-курортное лечение, например, на Южных берегах Крыма. Отправляться в санатории нужно во время ремиссии заболевания.
Что касается диеты, то больным следует придерживаться лечебной диеты под номером №7. Это позволяет уменьшить отёки, нормализовать метаболизм и диурез. Категорически запрещено включать в меню жирные сорта мяса, продукты, содержащие соль , маргарин, транс-жиры, все бобовые, шоколадные изделия, маринады и соусы. Питание должно быть дробным, способы приготовления пищи – щадящими. Вода потребляется в ограниченном количестве, её объём рассчитывается в индивидуальном порядке, в зависимости от того, каков суточный диурез больного.
Профилактика и прогноз

К профилактическим мероприятиям относят упорное и раннее лечение гломерулонефрита, а также иных заболеваний почек. Необходимо осуществлять тщательную санацию очагов инфекции, а также заниматься профилактикой тех патологий, которые служат этиологическими факторами возникновения данного синдрома.
Лекарственные препараты должны приниматься исключительно те, которые рекомендует лечащий врач. Особую осторожность следует проявлять в отношении тех средств, которые обладают нефротоксичностью или могут вызвать аллергическую реакцию.
Если заболевание манифестировало однажды, то в дальнейшем необходим врачебный контроль, своевременная сдача анализов, избегание инсоляции и переохлаждения. Что касается трудоустройства, то работа людей с нефротическим синдромом должна быть ограничена в плане физических нагрузок и нервных перенапряжений.
Прогноз на выздоровление зависит преимущественно от того, что стало причиной развития синдрома, а также от того, как долго человек обходился без лечения, каков возраст больного и от иных факторов. Стоит учесть, что полного и стойкого выздоровления добиться удаётся достаточно редко. Это возможно, как правило, в детском возрасте при первичном жировом нефрозе.
У остальных групп пациентов рано или поздно наблюдается рецидив заболевания с нарастанием признаков нарушения почек, иногда со злокачественной гипертензией. В итоге у больного развивается почечная недостаточность с последующей азотемической уремией и гибелью человека. Поэтому чем раньше будет начато лечение, тем благоприятнее прогноз.