Экзогенный аллергический альвеолит: этиология, патогенез, лечение
Экзогенный аллергический альвеолит также называют гиперчувствительным пневмонитом. Аббревиатура заболевания – ЭАА. Данный термин отражает целую группу болезней, поражающих интерстиций лёгких, то есть соединительную ткань органов. Воспаление сосредотачивается в лёгочной паренхиме и мелких дыхательных путях. Оно возникает при попадании в них извне разнообразных антигенов (грибков, бактерий, животных белков, химических веществ).
Впервые экзогенный аллергический альвеолит был описан J. Campbell в 1932 году. Он выявил его у 5 фермеров, которые страдали от симптомов ОРВИ после работы с сеном. Причём это сено было влажное и содержало на себе споры плесени. Поэтому такую форму болезни начали называть «лёгкое фермера».
В дальнейшем удалось установить, что аллергический альвеолит экзогенного типа может быть спровоцирован другими причинами. В частности, в 1965 году C. Reed со своими коллегами, обнаружила аналогичные симптомы у трёх пациентов, которые занимались разведением голубей. Они стали называть такой альвеолит «лёгкое любителей птиц».
Статистика последних лет указывает на то, что заболевание имеет довольно широкое распространение среди людей, которые в силу профессиональной деятельности взаимодействуют с перьями и пухом птиц, а также с комбикормом. Из 100 000 населения экзогенный аллергический альвеолит будет диагностирован у 42 человек. При этом невозможно точно предсказать, у какого именно человека, имеющего аллергию на пух или перья, разовьется альвеолит.
Как показывает практика, от 5 до 15% людей, которые взаимодействовали с высокими концентрациями аллергенов, заболеют пневмонитом. О распространённости альвеолита среди лиц, которые работают с низкими концентрациями сенсибилизирующих веществ до настоящего момента времени не известно. Однако эта проблема стоит довольно остро, так как промышленность с каждым годом развивается все интенсивнее, а значит, всё больше людей вовлекается в подобную деятельность.
Этиология
Аллергический альвеолит развивается из-за вдыхания аллергена, который попадает в лёгкие вместе с воздухом. В качестве аллергена могут выступать разнообразные вещества. Самыми агрессивными в этом плане аллергенами являются споры грибов из прелого сена, коры клена, сахарного тростника и пр.
Также не следует списывать со счетов пыльцу растений, белковые соединения, домашнюю пыль. Некоторые медикаменты, например, антибиотики или производные нитрофурана, способны стать причиной аллергического альвеолита даже без предшествующей ингаляции, а после попадания в организм другими путями.
Значение имеет не только сам факт попадания аллергенов в дыхательные пути, но также их концентрация и размеры. Если частицы не превышают 5 мкм, то достигнуть альвеол и спровоцировать реакцию гиперчувствительности в них им не составит труда.
Так как аллергены, вызывающие ЭАА чаще всего связаны с профессиональной деятельностью человека, разновидности альвеолита были названы по различным профессиям:
Лёгкое фермера. Антигены находятся в заплесневелом сене, среди них: Thermophilic Actinomycetes, Aspergillus spp, Mycropolyspora faeni, Thermoactinomycas vulgaris.
Лёгкое любителей птиц. Аллергены находятся в экскрементах и в перхоти птиц. Ими становятся сывороточные белки пернатых.
Багассоз. В качестве аллергена выступает сахарный тростник, а именно Mycropolysporal faeni и Thermoactinomycas sacchari.
Лёгкое лиц, выращивающих грибы. Источником аллергенов становится компост, а антигенами выступают Mycropolysporal faeni и Thermoactinomycas vulgaris.
Лёгкое лиц, использующих кондиционеры. Источником распространения антигенов являются увлажнители воздуха, обогреватели и кондиционеры. Сенсибилизацию провоцируют такие патогены, как: Thermoactinomycas vulgaris, Thermoactinomycas viridis, Ameba, Fungi.
Субероз. Источником аллергенов становится кора пробкового дерева, а в качестве самого аллергена выступает Penicillum frequentans.
Лёгкое варщиков солода. Источник антигенов – это заплесневелый ячмень, а сам аллерген – Aspergillus clavatus.
Болезнь сыроваров. Источник антигенов – частицы сыра и плесени, а сам антиген – Penicillum cseii.
Секвойз. Аллергены находятся в древесной пыли секвой. Они представлены Graphium spp., upullaria spp., Alternaria spp.
Лёгкое производителей детергентов. Аллерген находится в ферментах и в детергентах. Он представлен Bacillus subtitus.
Лёгкое лаборантов. Источниками аллергенов выступает перхоть и моча грызунов, а сами аллергены представлены протеинами их мочи.
Лёгкое нюхающих порошок гипофиза. Антиген представлен свиными и бычьими протеинами, которые находятся в порошке гипофиза.
Лёгкое занятых в производстве пластмасс. Источником, приводящим к сенсибилизации, становятся диизоцианаты. В качестве аллергенов выступают: Toluene diisocianate, diphenylmethane diisocianate.
Летний пневмонит. Развивается заболевание из-за попадания в дыхательные пути пыли влажных жилых помещений. Распространена патология в Японии. Источником аллергенов становится Trichosporon cutaneum.
Из перечисленных аллергенов в плане развития экзогенного аллергического альвеолита особое значение отводят термофильным актиномицетам и антигенам птиц. В областях с высоким развитием сельского хозяйства именно актиномицеты занимают лидирующие позиции в плане заболеваемости ЭАА. Они представлены бактериями, которые не превышают размера в 1 мкм. Отличительная особенность таких микроорганизмов сводится к тому, что они обладают свойствами не только микробов, но и грибов. Множество термофильных актиномицетов располагается в почве, в компосте, в воде. Также они проживают в кондиционерах.
К развитию экзогенного аллергического альвеолита приводят такие разновидности термофильных актиномицетов, как: Mycropolyspora faeni, Thermoactinomycas vulgaris, Thermoactinomycas viridis, Thermoactinomycas sacchari, Thermoactinomycas scandidum.
Все перечисленные представители патогенной для человека флоры начинают активно размножаться при температуре 50-60 °C. Именно в таких условиях запускается процессы гниения органики. Аналогичная температура поддерживается в отопительных системах. Актиномицеты способны спровоцировать багассоз (болезнь лёгких у людей, которые работают с сахарным тростником), вызвать заболевание под названием «лёгкое фермера», «лёгкое грибников (лиц, выращивающих грибы)» и пр. Все они перечислены выше.
Антигены, которые поражают людей, взаимодействующих с птицами, представляют собой сывороточные белки. Это альбумин и гамма-глобулины. Они присутствуют в птичьем помете, в выделениях из кожных желёз голубей, попугаев, канареек и пр.
Люди, которые ухаживают за птицами, сталкиваются с альвеолитом при длительном и регулярном взаимодействии с животными. Спровоцировать заболевание способны белки крупнорогатого скота, а также свиней.
Самым активным грибковым антигеном является Aspergillus spp. Различные виды этого микроорганизма могут стать причиной субероза, вызвать лёгкое варщиков солода или лёгкое сыровара.
Напрасно полагать, что, проживая в городе и не занимаясь сельским хозяйством, человек не может заболеть экзогенным аллергическим альвеолитом. На самом деле Aspergillus fumigatus отлично чувствуют себя в сырых помещениях, которые редко проветриваются. Если температура в них высокая, то микроорганизмы начинают быстро размножаться.
Также в группе риска по развитию аллергического альвеолита находятся люди, чья профессиональная деятельность связана с реактогенными химическими соединениями, например, с пластмассой, со смолами, красками, полиуретаном. Особенно опасными считается фталевый ангидрид и диизоцианат.
В зависимости от страны, прослеживается следующая распространённость разных видов аллергических альвеолитов:
Лёгкое любителей волнистых попугаев чаще всего диагностируется у жителей Великобритании.
Лёгкое лиц, пользующихся кондиционерами и увлажнителями – в Америке.
Летний тип альвеолита, обусловленный сезонным размножением грибов вида Trichosporon cutaneun в 75% случаев диагностируется у японцев.
В Москве и в городах, имеющих крупные промышленные предприятия, чаще всего выявляют пациентов с реакцией на птичьи и грибковые антигены.
Патогенез экзогенного аллергического альвеолита
Дыхательная система человека регулярно сталкивается с пылевыми частицами. Причём это касается как органических, так и неорганических загрязнений. Установлено, что антигены одного типа способны стать причиной развития различных патологий. У одних людей развивается бронхиальная астма, у других – хронический ринит. Есть и такие люди, у которых манифестирует аллергодерматоз, то есть, поражение кожи. Нельзя забывать о конъюнктивитах аллергической природы. Естественно, что экзогенный альвеолит не является последним в списке перечисленных патологий. Какое именно заболевание разовьется у конкретного человека, зависит от силы воздействия, от типа аллергена, состояния иммунной системы организма и прочих факторов.
Чтобы у больного манифестировал экзогенный аллергический альвеолит, необходимо сочетание сразу нескольких факторов:
Достаточная доза аллергенов, попавших в дыхательные пути.
Длительное их воздействие на органы дыхания.
Определённый размер патологических частиц, который составляет 5 мкм. Реже болезнь развивается при проникновении в дыхательную систему антигенов больших размеров. В этом случае они должны осесть в проксимальном отделе бронхов.
Подавляющая часть людей, которые сталкиваются с подобным аллергенами, от ЭАА не страдают. Поэтому учёные считают, что на организм человека должно воздействовать одновременно сразу нескольких факторов. Они изучены недостаточно, но есть предположение, что значение имеет генетика и состояние иммунитета.
Экзогенный аллергический альвеолит по праву относят к иммунопатологическим болезням, несомненной причиной развития которого являются аллергические реакции 3 и 4 типа. Также не следует оставлять без внимания неиммунное воспаление.
Третий тип иммунологической реакции особое значение имеет на начальных стадиях развития патологии. Формирование иммунных комплексов происходит непосредственно в интерстиции лёгких, когда патологический антиген взаимодействует с антителами класса lgG. Формирование иммунных комплексов приводит к тому, что альвеолы и интерстиций повреждается, усиливается проницаемость питающих их сосудов.
Образовавшиеся иммунные комплексы заставляют активизироваться систему комплемента и альвеолярные макрофаги. Как итог, происходит высвобождение токсических и противовоспалительных продуктов, гидролитических ферментов, цитокинов (фактор некроза опухоли – TNF-a и интерлейкина-1). Все это обуславливает воспалительную реакцию на местном уровне.
Впоследствии клетки и матричные составляющие интерстиция начинают отмирать, воспаление становится более интенсивным. К месту поражения в значительных количествах подаются моноциты и лимфоциты. Они обеспечивают сохранение реакции гиперчувствительности замедленного типа.
Факты, которые подтверждают, что при экзогенном аллергическом альвеолите значение имеют иммунокомплексные реакции:
После взаимодействия с антигеном воспаление развивается быстро, в течение 4-8 часов.
В смывах экссудата из бронхов и альвеол, а также в сывороточной части крови обнаруживаются высокие концентрации антител класса lgG.
В лёгочной ткани, взятой для проведения гистологии, у пациентов с острой формой болезни обнаруживается иммуноглобулин, компоненты комплемента и сами антигены. Все эти вещества относятся к иммунным комплексам.
При выполнении кожных проб с использованием высокоочищенных антигенов, патологических для конкретного пациента, развивается классическая реакция по типу Артюса.
После выполнения провокационных тестов с вдыханием патогенов, у больных в жидкости бронхоальвеолярного лаважа возрастает численность нейтрофилов.
Иммунные реакции 4 типа включают в себя CD+ T-клеточную гиперчувствительность замедленного типа и CD8+ Т-клеточную цитотоксичность. После попадания антигенов в органы дыхания, реакции замедленного типа развиваются через 1-2 суток. Повреждение иммунных комплексов приводит к высвобождению цитокинов. Они, в свою очередь, заставляют лейкоциты и эндотелий лёгочной ткани экспрессировать на поверхность адгезивные молекулы. На них реагируют моноциты и остальные лимфоциты, которые активно прибывают к месту воспалительной реакции.
При этом гамма-интерферон активизирует макрофаги, которые вырабатывают лимфоциты CD4+. Это является отличительной характеристикой реакции замедленного типа, которая благодаря макрофагам длится долгое время. Как итог, у пациента формируются гранулёмы, начинает в избыточных количествах выделяться коллаген (фибробласты активизируются ростовыми клетками), развивается интерстициальный фиброз.
Факты, которые подтверждают, что при экзогенном аллергическом альвеолите значение имеют замедленные иммунологические реакции 4 типа:
В памяти крови обнаруживаются Т-лимфоциты. Они присутствуют в лёгочной ткани пациентов.
У больных с острым и подострым экзогенным аллергическим альвеолитом выявляют гранулёмы, инфильтраты со скоплением лимфоцитов и моноцитов, а также интерстициальный фиброз.
Опыты над лабораторными животными с ЭАА позволили установить, что для индукции болезни требуются Т-лимфоциты CD4+.
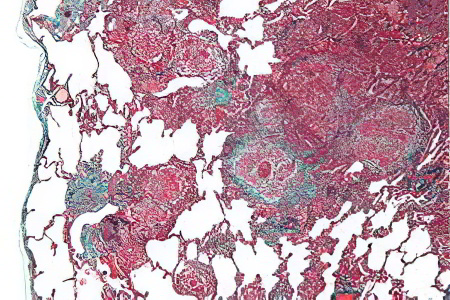
Гистологическая картина ЭАА
В большинстве случаев у пациентов с экзогенным аллергическим альвеолитом обнаруживаются гранулёмы, без творожистого налёта. Они выявляются у 79-90% больных.
Чтобы не спутать гранулёмы, развивающиеся при ЭАА и при саркоидозе, нужно обращать внимание на следующие отличия:
При ЭАА гранулёмы имеют меньшие размеры.
Гранулёмы не имеют чётких границ.
В гранулёмах присутствует большее количество лимфоцитов.
Альвеолярные стенки при ЭАА утолщены, на них имеются лимфоцитарные инфильтраты.
После того, как контакт с антигеном исключают, гранулёмы самостоятельно пропадают в течение полугода.
При экзогенном аллергическом альвеолите воспалительный процесс обуславливается лимфоцитами, моноцитами, макрофагами и плазматическими клетками. Пенистые альвеолярные макрофаги скапливаются внутри самих альвеол, а лимфоциты в интерстиции. Когда болезнь только начала развиваться, у пациентов обнаруживается белковый и фибринозный выпот, который находится внутри альвеол. Также у пациентов диагностируется бронхиолит, лимфатические фолликулы, перибронхиальные воспалительные инфильтраты, которые сосредоточены в малых дыхательных путях.
Итак, для заболевания характерна триада морфологических изменений:
Альвеолит.
Гранулёматоз.
Бронхиолит.
Хотя иногда один из признаков может выпадать. Редко при экзогенном аллергическом альвеолите у пациентов развивается васкулит. Его диагностировали у пациента посмертно, о чём было указано в соответствующих документах. При лёгочной гипертензии у больных происходит гипертрофия артерий и артериол.
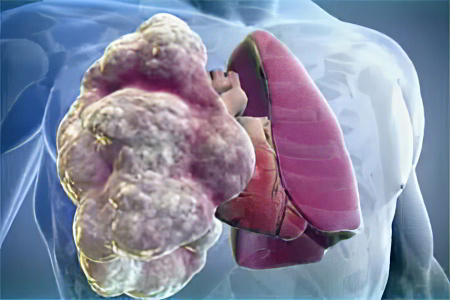
Хроническое течение ЭАА приводит к фибринозным изменениям, которые могут иметь различную интенсивность. Однако они характерны не только для экзогенного аллергического альвеолита, но и для других болезней лёгких хронического течения. Поэтому назвать его патогномичным признаком нельзя. При длительно текущем альвеолите у пациентов лёгочная паренхима подвергается патологическим изменениям по типу сотового лёгкого.
Симптомы экзогенного аллергического альвеолита

Болезнь развивается чаще всего у людей, которые не склонны к аллергическим реакциям. Патология манифестирует после продолжительного взаимодействия с источниками распространение антигенов.
Экзогенныйаллергический альвеолит может протекать по 3 типам:
Симптомы острого типа
Острая форма болезни случается после попадания большого количества антигена в дыхательные пути. Это может произойти как в домашних условиях, так и на работе или даже на улице.
Спустя 4-12 часов у человека повышается температура тела до высоких отметок, развивается озноб, усиливается слабость. В груди возникает тяжесть, больной начинает кашлять, его преследует отдышка. Появляется ломота в суставах и в мышцах. Мокрота во время кашля появляется не часто. Если она отходит, то её мало и состоит она преимущественно из слизи.
Ещё один симптом, характерный для острого ЭАА – это головная боль, которая сосредотачивается в области лба.
Во время осмотра доктор отмечает цианоз кожи. При прослушивании лёгких слышны крепитации и свистящие хрипы.
Спустя 1-3 суток симптомы болезни проходят, но после очередного взаимодействия с аллергеном снова нарастают. Общая слабость и вялость в сочетании с отдышкой могут беспокоить человека ещё несколько недель после разрешения острой стадии болезни.
Острая форма болезни диагностируется не часто. Поэтому врачи путают её с атипичной пневмонией, спровоцированной вирусами или микоплазмами. Специалисты должны проявлять настороженность в отношении фермеров, а также разграничивать симптомы ЭАА с симптомами лёгочных микотоксикозов, которые развиваются при попадании спор грибов в ткань лёгких. У пациентов с миотоксикозом рентгенография лёгких не выдает каких-либо патологических изменений, а сывороточной части крови нет преципитирующих антител.
Симптомы подострого типа
Симптомы подострой формы болезни не такие ярко выраженные, как при острой форме альвеолита. Развивается такой альвеолит из-за длительного вдыхания антигенов. Чаще всего это происходит в домашних условиях. Так, подострое воспаление в большинстве случаев оказывается спровоцировано уходом за домашними птицами.
К основным проявлениям подострого экзогенного аллергического альвеолита относят:
Одышка, которая усиливается после физической активности человека.
Повышенная утомляемость.
Кашель, при котором выделяется прозрачная мокрота.
На ранней стадии развития патологии может повышаться температура тела.
Крепитации при прослушивании лёгких будут нежными.
Важно отличать подострый ЭАА от саркоидоза и других болезней интерстиция лёгких.
Симптомы хронического типа
Хроническая форма болезни развивается у людей, которые в течение долгого времени взаимодействуют с малыми дозами антигенов. Кроме того, подострый альвеолит может хронитизироваться, если его лечение отсутствует.
На хроническое течение болезни указывают такие симптомы, как:
Усиливающаяся со временем одышка, которая становится очевидной при физических нагрузках.
Выраженное похудение, которое может доходить до анорексии.
Заболевание грозит развитием лёгочного сердца, интерстициальным фиброзом, сердечной и дыхательной недостаточностью. Так как хронический экзогенный аллергический альвеолит начинает развиваться скрыто и не даёт выраженной симптоматики, его диагностика затруднена.
Диагностика экзогенного аллергического альвеолита

Чтобы выявить заболевание необходимо опираться на рентгенологическое исследование лёгких. В зависимости от стадии развития альвеолита и его формы, различаться будут рентгенологические признаки.
Острая и подострая форма болезни приводит к снижению прозрачности полей по типу матового стекла и к распространению узелково-сетчатых затемнений. В размерах узелки не превышают 3 мм. Они могут быть обнаружены по всей поверхности лёгких.
Верхняя часть лёгких и их базальные отделы узелками не покрываются. Если человек перестаёт взаимодействовать с антигенами, то спустя 1-1,5 месяцев рентгенологические признаки болезни пропадают.
Если заболевание имеет хроническое течение, то на рентгенологической картине видны линейные тени, имеющие чёткое очертание, затемненные участки, представленные узелками, изменения в интерстиции, уменьшение размеров лёгочных полей. Когда патология имеет запущенное течение, то визуализируется сотовое лёгкое.
КТ – это метод, которые обладает куда более высокой точностью по сравнению с рентгенографией. Исследование даёт обнаружить признаки ЭАА, которые при стандартной рентгенографии незаметны.
Анализ крови у пациентов с ЭАА характеризуется следующими изменениями:
Лейкоцитоз до 12-15х103/мл. Реже уровень лейкоцитов достигает отметки в 20-30х103/мл.
Лейкоцитарная формула сдвигается влево.
Повышения уровня эозинофилов не происходит, либо он может увеличиваться незначительно.
СОЭ у 31% пациентов повышается до 20 мм/ч, а у 8% пациентов до 40 мм/час. У остальных больных СОЭ остаётся в пределах нормы.
Повышается уровень lgM и lgG. Иногда наблюдается скачок иммуноглобулинов класса А.
У части пациентов активизируется ревматоидный фактор.
Повышается уровень общей ЛДГ. Если это происходит, то можно подозревать острое воспаление в паренхиме лёгких.
Чтобы подтвердить диагноз, используются методы двойной диффузии по Оухтерлони, микро-Оухтерлони, встречного иммуноэлектрофорез и ИФА (ELISA, ELIEDA). Они позволяют выявить специфические преципитирующие антитела к антигенам, вызвавшим аллергию.
В острой фазе болезни преципитирующие антитела будут циркулировать в крови практически у каждого пациента. Когда аллерген перестаёт взаимодействовать с лёгочной тканью пациентов, уровень антител падает. Однако в сывороточной части крови они могут присутствовать ещё долгое время (до 3 лет).
Когда заболевание протекает в хронической форме, антитела не обнаруживаются. Также есть вероятность получения ложноположительных результатов. У фермеров без симптомов альвеолита они выявляются в 9-22% случаев, а у любителей птиц в 51% случаев.
У больных с ЭАА значения преципитирующих антител не имеет взаимосвязи с активностью патологического процесса. На их уровне могут сказаться самые разнообразные факторы. Так, у курящих людей он будет занижен. Поэтому обнаружение специфических антител нельзя считать доказательством ЭАА. В то же время их отсутствие в крови не указывает на то, что болезни нет. Однако списывать со счетов антитела не следует, так как при наличии соответствующих клинических признаках они могут усилить имеющееся предположение.
Показательным является тест на снижение диффузной способности лёгких, так как другие функциональные изменения при ЭАА характерны для иных видов патологий, сопровождающихся поражением интерстиция лёгких. Гипоксемия у пациентов с аллергическим альвеолитом наблюдается в спокойном состоянии, а при физических нагрузках усиливается. Нарушение вентиляции лёгких происходит по рестриктивному типу. Признаки гиперреактивности дыхательных путей диагностируется у 10-25% пациентов.
Ингаляционные тесты впервые начали использовать для выявления аллергического альвеолита ещё в 1963 году. Аэрозоли изготавливали из пыли, взятой из сена с плесенью. Они приводили к обострению симптомов болезни у пациентов. При этом экстракты взятые с «чистого сена» не вызывали у больных подобной реакции. У здоровых лиц даже аэрозоли с плесенью не провоцировали патологических признаков.
Провокационные тесты у больных с бронхиальной астмой не вызывают появления быстрых иммунологических реакций, не провоцируют нарушений в работе лёгких. В то время как у людей с положительным иммунным ответом они приводят к изменениям в функционировании дыхательной системы, к повышению температуры тела, ознобу, слабости и диспноэ. Спустя 10-12 часов эти проявления проходят самостоятельно.
Подтвердить диагноз ЭАА можно без выполнения провокационных тестов, поэтому в современной медицинской практике их не используют. Их применяют только эксперты, которым необходимо подтвердить причину болезни. Как вариант, достаточно наблюдения за больным в привычных для него условиях, например, на работе или в быту, где имеется контакт с аллергеном.
Бронхоальвеолярный лаваж (БАЛ) позволяет оценить состав содержимого альвеол и отдалённых отделов лёгких. Подтвердить диагноз позволяет обнаружение в нём пятикратного увеличения клеточных элементов, причём 80% из них будут представлены лимфоцитами (преимущественно Т-клетками, а именно CD8+-лимфоцитами).
Иммунорегуляторный индекс у пациентов снижен менее единицы. При саркоидозе этот показатель составляет 4-5 единиц. Однако если лаваж был выполнен в первые 3 дня после острого развития альвеолита, то численность нейтрофилов будет повышена, а лимфоцитоз не наблюдается.
Кроме того, лаваж позволяет обнаружить увеличение количества тучных клеток в десятки раз. Такая концентрация тучных клеток способна сохраняться на срок до 3 месяцев и более, после контакта с аллергеном. Данный показатель характеризует активность процесса выработки фибрина. Если заболевание имеет подострое течение, то в лаваже будут обнаружены плазматические клетки.
Постановка дифференциального диагноза

Заболевания, от которых нужно отличать экзогенный аллергический альвеолит:
Альвеолярный рак или метастазы в лёгких. При раковых опухолях отсутствует связь между появившимися симптомов болезни и контактами с аллергенами. Патология постоянно прогрессирует, отличается тяжёлыми проявлениями. В сывороточной части крови не выделяются преципитирующие антитела на аллергены. Также информацию можно уточнить с использованием рентгенографии лёгких.
Милиарный туберкулёз. При этой болезни также не прослеживается взаимосвязь с аллергенами. Сама инфекция имеет тяжёлое течение и длительное развитие. Серологические методики позволяют обнаружить антитела на туберкулёзный антиген, в то время как на экзоаллергены они не появляются. Не стоит забывать о рентгенологическом исследовании.
Саркоидоз. Это заболевание не связано с профессиональной деятельностью человека. При нём страдают не только органы дыхания, но и прочие системы организма. Прикорневые лимфатические узлы в грудной клетке воспаляются с двух сторон, на туберкулин имеется слабая, либо отрицательная реакция. Реакция Квейма, напротив, будет положительной. Саркоидоз можно подтвердить с применением гистологического исследования.
Прочие фиброзирующие альвеолиты. При них чаще всего у пациентов развивается васкулит, а системное поражение соединительной ткани касается не только лёгких, но и организма в целом. При сомнительном диагнозе выполняется биопсия лёгких с дальнейшим гистологическим исследованием полученного материала.
Пневмония. Это заболевание развивается после перенесённой простуды. На рентгенологическом снимке видны затемнения, которые появляются из-за инфильтрации тканей.
МКБ-10 относит экзогенный аллергический альвеолит к классу Х «Болезни органов дыхания».
Уточнения:
J 55 Болезнь дыхательных путей, вызванная специфической пылью.
J 66.0 Биссиноз.
J 66.1 Болезнь трепальщиков льна.
J 66.2 Каннабиоз.
J 66.8 Болезнь дыхательных путей, вызванная другой уточненной органической пылью.
J 67 Гиперсенситивный пневмонит.
J 67.0 Лёгкое фермера (сельскохозяйственного работника).
J 67.1 Багассоз (от пыли сахарного тростиника)
J 67.2 Лёгкое птицевода.
J 67.3 Субероз
J 67.4 Лёгкое работающего с солодом.
J 67.5 Лёгкое работающего с грибами.
J 67.6 Лёгкое сборщика коры клена.
J 67.8 Гиперсенситивные пневмониты, вызванные другой органической пылью.
J 67.9 Гиперсенситивный пневмонит, вызванный другой неуточненной органической пылью.
Диагноз может быть сформулирован следующим образом:
Экзогенный аллергический альвеолит (лёгкое фермера), острая форма.
Медикаментозный аллергический альвеолит, вызванный фуразолидоном, подострая форма, с дыхательной недостаточностью.
Экзогенный аллергический альвеолит (лёгкое птицеводы), хроническая форма. Хроническое лёгкое сердце, хронический бронхит.
Лечение экзогенного аллергического альвеолита
Чтобы справиться с заболеванием, необходимо полностью исключить взаимодействие пациента и аллергена. Человек во время работы должен пользоваться масками, специальными фильтрами. Крайне желательно сменить работу и свои привычки. Чтобы не допустить прогрессирования патологии, важно выявить её на ранних стадиях развития. Если контакт с аллергеном продолжится, то изменения в лёгких станут необратимыми.
Тяжёлое течение альвеолита требует назначения глюкокортикостероидов. Назначать их может только врач, по назначению.
Больным с гиперреактивностью лёгких назначают ингаляционные бронходилататоры. Если заболевание привело к развитию осложнений, то используют антибиотики, мочегонные, кислород и пр.
Прогноз и профилактика

Чтобы не допустить развития болезни, нужно свести к минимуму всевозможные контакты с аллергенами. Так, сено следует тщательно просушивать, силосные ямы должны быть открытыми. Помещения на производствах нужно тщательно проветривать, а при нахождении в них животных и птиц, следует строго соблюдать санитарно-гигиенические требования. Кондиционеры и системы вентиляции должны быть качественно и в срок обработаны и пр.
Если альвеолит уже развился, то больному следует исключить контакты с аллергенами. Когда виной становится профессиональная деятельность, работу меняют.
Прогноз различается. Если болезнь была диагностирована на ранних стадиях, то патология может самостоятельно разрешиться. Рецидивы альвеолита приводят к тому, что ткань лёгких претерпевает необратимые изменения. Это ухудшает прогноз, также как и осложнения альвеолита или его хроническое течение.