Причины, симптомы и лечение рассеянного склероза

Рассеянный склероз – это неврологическая патология, характеризующаяся прогредиентным течением с множественными очагами поражения в ЦНС и с меньшим количеством очагов поражения в периферической нервной системе. В неврологии можно встретить термины «множественный склероз», «пятнистый склероз», «бляшечный склероз», «рассеянный склерозирующий энцефаломиелит», все они являются обозначением одного и того же заболевания. Течение патологии волнообразное, характер – хронический.
Если раньше большая часть людей с рассеянным склерозом проживала в странах, удалённых от экватора, то на данный момент времени чёткого географического распределения не существует. В последние несколько десятилетий отмечается рост патологии в большинстве регионов земного шара, хотя по-прежнему лидерство остаётся у стран с умеренным климатом. Там показатели достигают от 50 до 100 человек на 100 000 населения.
Чаще всего болеют женщины, хотя около трети случаев рассеянного склероза приходится на долю мужского населения планеты. Манифестирует патология чаще в молодом возрасте, поражая активных людей от 20 до 45 лет – это практически 60% всех заболевших. Чаще всего рассеянный склероз диагностируется у людей, занимающихся интеллектуальным трудом.
Кроме того, учёными на данный момент времени пересматриваются возрастные границы дебюта болезни в сторону их расширения. Так, в медицине описаны случаи развития рассеянного склероза в двухлетнем возрасте, а также в возрасте 10-15 лет. Количество больных в детском возрасте варьируется о разным данным от 2 до 8% из общего числа заболевших. В группу риски теперь входят лица старше 50 лет.
Причины рассеянного склероза
В результате влияния ряда факторов, происходит увеличение пропускающей способности гематоэнцефалического барьера (его основная функция – защита антигенов мозга от разрушительного воздействия собственных клеток иммунной системы). В итоге, в ткани мозга поступает большее число Т-лимфоцитов и запускается процесс воспаления. Результатом такого воспаления является разрушение миелиновой оболочки нерва, так как иммунная система воспринимает антигены миелина, как чужеродные. Передача нервных импульсов в прежнем объёме становится невозможной и человек начинает страдать от симптомов заболевания.
Причинами рассеянного склероза служат множественные внешние и внутренние факторы, поэтому она рассматривается как мультифакторная патология.
Особое внимание учёных привлекают следующие этиологические обстоятельства:
Влияние вирусов на возникновение заболевания. Это ретровирусы, вирусы герпеса, вирус кори и краснухи, инфекционного мононуклеоза, особенно в сочетании с эндогенными ретровирусами. Негативно сказываются перенесённые бактериальные инфекции – стрептококковые, стафилококковые и пр. Тем не менее, учёные пришли к выводу, что нет ни одного вируса, который бы напрямую приводил к развитию болезни. Однако, они являются триггерными факторами, поддерживающими и индуцирующими развитие воспалительного и аутоиммунного процесса, тем самым стимулируя нейродегенеративные изменения.
Влияние хронических интоксикаций на организм человека. Особую опасность представляют отравления химикатами, органическими растворителями, металлами, бензином и пр. Негативным фактором считается проживание в экологически неблагоприятной зоне, особенно в детском возрасте.
Особенности рациона. В этом плане опасность представляют животные жиры и белки, их чрезмерное употребление в возрасте до 15 лет. Если человек страдает от ожирения с 20 летнего возраста, то риск развития болезни у него повышается в 2 раза. Также доказано, что чрезмерное употребление поваренной соли приводит патологической активности иммунной системы.
Частые психоэмоциональные перенапряжения, хронические стрессы.
Физическое перенапряжение.
Травмы головы и спины, хирургические операции.
Генетическая предрасположенность к развитию болезни. Это особенно отчётливо проявляется в семейном анамнезе рассеянного склероза. Риски заболевания у кровных родственников составляют от 3 до 10%.
Приём оральных контрацептивов увеличивает риск развития болезни на 35%.
Повышенный уровень сахара в крови приводит к быстрому прогрессированию заболевания.
Также учёными выделены эпидемиологические факторы риска развития заболевания:
Принадлежность к европейской расе. Так, например, среди эскимосов, коренных индейцев, майори и некоторых других рас заболевание встречается крайне редко.
Наличие семейного рассеянного склероза
Принадлежность женскому полу, во всех популяциях больных превалируют именно женщины, однако, неблагоприятное течение болезни характерно именно для мужчин.
Смена зоны проживания влияет на изменение частоты встречаемости болезни среди мигрировавшего населения.
Известны случаи резкого увеличения заболеваемости на ограниченной территории в определённый временной промежуток.
Первые признаки рассеянного склероза

Симптомами рассеянного склероза в 40% случаев заболевания становятся нарушения в двигательных функциях – такие, например, как слабость в мышцах, нарушение координации движения. Также в 40% случаев возникают нарушения в чувствительности конечностей – например, онемение, ощущение колик в кистях и стопах.
В 20% случаев рассеянного склероза встречаются нарушения зрения, нарушения движений при ходьбе, произвольное мочеиспускание, быстрая утомляемость, нарушение работы половых функций. При длительном течении болезни наблюдается снижение интеллекта.
Признаки развития рассеянного склероза зависят от того, в каком месте локализован очаг демиелинизации. Поэтому симптоматика у разных пациентов отличается разнообразием и часто бывает непредсказуемой. Никогда невозможно одновременно обнаружить у одного больного весь комплекс симптомов одномоментно.
Первые признаки болезни являются результатом демиелинизации, которая становится причиной нарушения проходимости электрических импульсов по нервным волокнам. Они чаще всего проявляются бурно, незаметное, скрытое течение болезни врачи наблюдают редко.
Итак, наиболее распространёнными первыми признаками рассеянного склероза являются:
Возникающее чувство покалывания и онемения конечностей.
Периодически возникающее чувство слабости в конечностях, что чаще всего наблюдается, с одной стороны.
Ухудшение зрения, снижение чёткости, двоение в глазах. Кроме того, возможно возникновение пелены перед глазами, переходящая слепота на один, либо на оба глаза. Глазодвигательные расстройства, такие как косоглазие, диплопия, вертикальный нистагм, межъядерная офтальмоплегия – частые первые признаки начала болезни.
Тазовые расстройства. Именно нарушения процесса мочеиспускания наблюдается практически у половины всех больных. Это симптом у 15% людей с рассеянным склерозом является единственным признаком. Возможно неполное опорожнение мочевого пузыря, никтурия (когда ночью выделяется большее количество мочи, чем днем), затруднение мочеиспускания, недержание мочи, возникновение внезапных позывов к его опрожнению, прерывистое мочеиспускание.
Уже на начальных стадиях болезни отмечается повышение утомляемости или так называемый «синдром хронической усталости».
Первыми признаками надвигающейся болезни могут служить: неврит лицевого нерва, головокружение, пошатывание во время ходьбы, атаксия (статическая и динамическая), горизонтальный нистагм, гипотония и пр.
Основные симптомы рассеянного склероза
По мере прогрессирования болезни, отмечаются следующие симптомы рассеянного склероза:
Нарушение чувствительности. Нехарактерные для здорового человека ощущения: онемение, зуд, жжение кожи, покалывание, переходящие боли – все эти признаки начинают беспокоить больного чаще. Начинается нарушение чувствительности с дистальных отделов, а именно с пальцев конечности с постепенным её полным захватом. Нарушения чаще односторонние, однако иногда наблюдается переход и на вторую конечность. Слабость на начальных этапах развития заболевания можно спутать с усталостью, но по мере прогрессирования склероза человеку будет все сложнее выполнять даже простые движения. Конечности становятся чужими, отсутствует возможность сохранять мышечную силу.
Нарушения со стороны зрения. Со стороны органа зрения наблюдается нарушение цветовосприятия, возможно развитие неврита зрительного нерва, острое снижение зрения. Чаще всего поражение также является односторонним. Нечёткость и двоение в глазах, отсутствие содружественности движения глаз при попытке отвести их в сторону – всё это симптомы болезни.
Тремор конечностей. Этот симптом значительно нарушает качество жизни больного. Возможно, что тремору будет подвержены не только конечности, но и туловище человека. Это происходит в результате неконтролируемых мышечных сокращений, что приводит к невозможности осуществлять трудовую и социальную деятельность.
Головные боли. Головная боль является очень частым симптомом заболевания. Учёные предполагают, что её возникновение связано с мышечными расстройствами и депрессией. Именно при рассеянном склерозе головная боль возникает в три раза чаще, чем при иных болезнях неврологического характера. Иногда она может выступать предвестником надвигающегося обострения заболевания или признаком дебюта патологии. (читайте также: причины, признаки и симптомы головной боли, последствия)
Нарушения функции глотания и речевые расстройства. Эти симптомы, как правило, проявляются параллельно. Если в 50% случаев больные не обращают внимания на нарушения глотания, то сбои в речи не заметить невозможно. Это проявляется в её скованности, смазанности, невнятности.
Нарушения со стороны походки. Трудности во время ходьбы бывают вызваны онемением стоп, нарушением равновесия, спазмами мышц, мышечной слабостью, тремором.
Спазмирование мышц. Именно этот симптом часто становится причиной инвалидизации больного. В результате возникающих спазмов человек не в состоянии адекватно управлять движениями рук и ног.
Повышение чувствительности к тёплу. Возможно обострение симптоматики заболевания при перегреве тела. Подобные ситуации нередко происходят на пляже, в сауне, в бане.
Нарушения со стороны умственной деятельности, снижение когнитивных способностей. Этот симптом характерен для 50% всех больных рассеянным склерозом. У них наблюдается заторможенность мышления, ухудшение памяти, снижение концентрации внимания, трудности в восприятии информации, тяжело происходит переключение с одного вида деятельности на другой. В итоге, больной становится не в состоянии выполнять даже элементарные повседневные задачи.
Головокружение. Этот симптом возникает на ранних этапах развития болезни и усугубляется по мере его прогрессирования. Человек может ощущать, как собственную неустойчивость, так и страдать от «движения» окружающей его обстановки. (читайте также: головокружение – виды и причины)
Синдром хронической усталости. Чрезмерная утомляемость ярче всего проявляется во второй половине дня. Больной испытывает не только мышечную, но и эмоциональную слабость, умственное истощение, сонливость и вялость.
Нарушения полового влечения. От расстройств в сексуальной сфере страдают до 90% мужчин и до 70% женщин. Это нарушение может стать следствием как психологических проблем, так и результатом поражения ЦНС. Либидо падает, нарушается процесс эрекции и эякуляции. Однако, до 50% мужчин не утрачивают утреннюю эрекцию. Женщины не в состоянии достичь оргазма, половой акт может причинять боль, часто наблюдается снижение чувствительности в районе гениталий.
Проблемы с ночным отдыхом. Больным становится труднее засыпать, что чаще всего обусловлено спазмами конечностей и иными тактильными ощущениями. Сон становится беспокойным, в результате днём человек испытывает притупленность сознания, отсутствие ясности мысли.
Нарушения со стороны вегетативной регуляции. Чем дольше болезнь существует, тем выше риск развития вегетативных нарушений. Человек страдает от утренней гипотермии, от гипергидроза ступней в сочетании с мышечной слабостью, от артериальной гипотонии, головокружений и аритмии сердечной деятельности.
Депрессивные настроения, повышенный уровень тревожности. Депрессия может стать следствием основного заболевания или реакцией человека на диагностированную проблему. В связи с этим нередки случаи попыток суицидов, алкоголизм. Как итог, человек становится полностью социально дезадаптированным, его личность разрушается.
Нарушения процесса мочеиспускания. Все симптомы, связанные с процессом мочеиспускания на начальных этапах развития заболевания по мере его прогрессирования усугубляются.
Дисфункция кишечника. Эта проблема может проявляться либо недержанием каловых масс, либо периодически возникающими запорами.
Редкие симптомы заболевания. Около 6% всех больных рассеянным склерозом страдают от нарушений слуха, чаще всего развивается не глухота, а тугоухость, что происходит в результате поражения слухового нерва.
Нарушение обоняния – ещё один редкий, но встречающийся симптом болезни. Причинами могут выступать повреждения слизистых оболочек носа, костные деформации.
Эпилептические припадки встречаются у 2-3% больных. Что может быть связано с периодически возникающим избыточным возбуждением нейронов в результате воздействия на них находящегося рядом очага демиелинизации.
Эмоциональная лабильность, которая проявляется в неожиданных сменах настроения.
Кроме того, на фоне имеющейся симптоматики могут возникнуть вторичные симптомы болезни. Так, увеличивается риск инфекции мочевыводящих путей по причине дисфункции мочеполовой системы, возможно развитие пневмонии и пролежней, что становится результатом малоподвижного образа жизни и пр.
Последствия рассеянного склероза
Если рассеянный склероз изначально характеризуется тяжёлым течением, то не исключён риск развития летального исхода с нарушением функции дыхания и сердечной деятельности.
Нередко причинами гибели пациентов становятся пневмонии, которые характеризуются тяжёлым течением, и сменяют одна другую.
Возникновение пролежней – ещё одно последствие рассеянного склероза. Они в свою очередь способны приводить к тяжёлому сепсису, который вызывает гибель больного. Пролежням и опрелостям подвержены тяжёлобольные люди, которые длительное время находятся в обездвиженном состоянии.
Инвалидизация ждёт всех больных с рассеянным склерозом, однако, при грамотно проводимой терапии её можно избежать на протяжении длительного времени.
Диагностика

Врачи пользуются специальными диагностическими критериями, позволяющими определить заболевание:
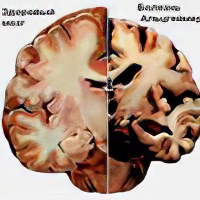
Присутствие признаков множественных очаговых поражений ЦНС – белого вещества головного и спинного мозга;
Прогредиентное развитие заболевание с постепенным присоединением различных симптомов;
Нестабильность симптоматики;
Прогрессирующий характер болезни.
Выполнение МРТ головного мозга и некоторых отделов позвоночного столба позволяют выявить наличие очагов димиелинизации и обнаружить их распределение. Чаще всего они локализуются рядом с желудочками головного мозга, где расположено его белое вещество. Приоритет отдаётся выполнению МРТ с введением контрастного вещества, которое позволяет с большей точностью выявлять очаги, в которых гематоэнцефалический барьер нарушен. Это позволяет определить активность воспалительного процесса на момент проведения исследования.
Иногда для подтверждения диагноза требуется забор спинальной пункции и её биохимическое, а также микроскопическое исследование. Состав жидкости при заболевании меняется в ней наблюдается умеренное повышение числа лимфоцитов, количество эритроцитов при этом остаётся в норме – это видно из микроскопического исследования.
Ключевым моментом в биохимическом анализе жидкости является определение миелина и степени его активности. Его количество при обострении рассеянного склероза в цереброспинальной жидкости будет увеличено, особенно в первые 2 недели с момента начала острой фазы болезни.
Возможно потребуется исследование биоэлектрической активности головного мозга, исследования ЗВП, ССВП, слуховых вызванных потенциалов, проведения аудиометрии и стабилографии.
Офтальмологическое исследование является обязательным к проведению на ранних этапах развития болезни.
Ответы на популярные вопросы
Сколько живут с рассеянным склерозом? Продолжительность жизни больного зависит от своевременности начала терапии, от характера течения болезни, от наличия сопутствующих патологий. Если терапия отсутствует, то больной не проживет более 20 лет с момента постановки диагноза. Когда негативные факторы воздействия сведены к минимуму, средняя продолжительность жизни человека сокращается в среднем на 7 лет по сравнению с продолжительностью жизни здорового человека. Кроме того, на продолжительность жизни оказывает влияние возраст, в котором манифестировала болезнь. Чем старше человек, тем выше риск стремительного развития склероза и наступления летального исхода в течение первых пяти лет.
Передаётся ли рассеянный склероз по наследству? Рассеянный склероз не считается наследственным заболеванием, хотя имеется склонность внутрисемейной предрасположенности к нему. Врачи объясняют это однообразностью факторов-провокаторов, влияющих на развитие болезни в условиях одной семьи.
Можно ли пить алкоголь при рассеянном склерозе? Болгарскими учёными было проведено исследование, которое выявило, что незначительное употребление алкоголя оказывает противовоспалительный эффект при рассеянном склерозе. Однако, в этом плане важны дозы. При наступлении опьянения у больных более выражены расстройства координации и речи, при злоупотреблении спиртными напитками увеличивается число обострений болезни. Кроме того, некоторые врачи настаивают на том, что прогноз ухудшается даже при употреблении небольших доз. Поэтому вопрос о совместимости алкоголя и рассеянного склероза до сих пор остаётся открытым и каждый человек принимает решение самостоятельно.
Можно ли париться в бане при рассеянном склерозе? Нет нельзя. Любое повышение температуры тела (при нахождении в бане, при летнем зное, при лихорадке и пр.) приводит к ухудшению состояния больного, к нарушению нервной проводимости. Во время посещения бани будет нарастать чувство онемения конечностей, усталость, тремор. Кроме того, усугубляются зрительные нарушения и снижаются когнитивные способности. Однако, стоит учесть, что симптомы болезни будут уменьшаться по мере снижения температуры тела. То есть нахождение в бане не приведёт к стойким органическим поражениям при склерозе.
Лечение
Рассеянный склероз считается на данный момент времени не излечимым. Однако, людям показана симптоматическая терапия, которая способна улучшить качество жизни больного. Ему назначают гормональные препараты, средства для повышения иммунитета. Положительно на состоянии таких людей сказывается санаторно-курортное лечение. Все эти меры позволяют увеличить время ремиссии.




Вы знаете,когда мне ставили РС,я действительно ходила к нескольким врачам для подтверждения диагноза,думаю это необходимо.