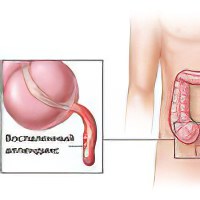
Заворот кишок: причины, симптомы и лечение
Заворот кишечника - чрезвычайно опасная патология для жизни пациента, так как при длительном отсутствии терапии может развиваться перитонит – воспаление брюшины, а также отмирание тканей кишечника. Выживаемость пациентов при таких состояниях составляет от 30 до 50%.
Заворот кишечника - что это и чем опасна патология?
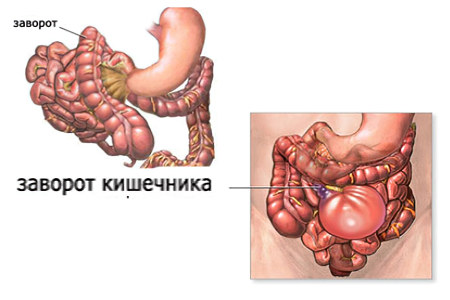
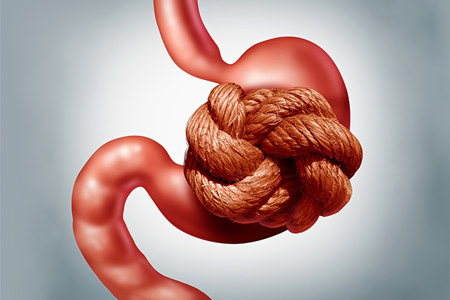
Заворот кишок – тяжёлое состояние, которое характеризуется нарушением перистальтики кишечника, с прекращением транспортировки по нему пищи. Несмотря на народное название, кишечнику не обязательно закручиваться или заворачиваться при этом состоянии. Перекрут кишечника лишь одна из форм заворота кишечника.
Различают два вида заворота кишечника:
Динамическая форма – когда проходимость по кишечнику нарушается ввиду закупорки его инородным телом изнутри (кость, монета, батарейка и так далее), снаружи от просвета (опухоль, камень в мочеточнике, скопление крови или гноя), а также ввиду поражения нервной системы (при этом кишечник просто перестаёт сокращаться).
Странгуляционная – ситуация, при которой отмечается перекрут, или же инвагинация кишечника, в результате чего нарушается кровоснабжение органа, а состояние ухудшается намного быстрее, чем при динамической разновидности.
Следует уточнить, что непроходимость кишечника и заворот кишок – не синонимы; первое является обязательным следствием второго, но не каждая непроходимость обусловлена именно заворотом. Причиной механической (обтурационной, «перекрывающей») непроходимости может быть инородное тело, опухоль и т.д., но при этом осевое направление и взаимное расположение кишок может и не меняться. В целом, статистика свидетельствует о том, что завороты кишок составляют лишь около 5% всех случаев острой кишечной непроходимости, но при позднем выявлении эти пять процентов характеризуются высокой летальностью (30-40%, даже если произведена экстренная операция). В большинстве случаев заворот происходит в толстом отделе кишечника (сигмовидная, слепая, ободочная кишка), однако более редкие случаи заворота тонкого кишечника являются, как правило, наиболее тяжёлыми.
Причина развития и группы риска
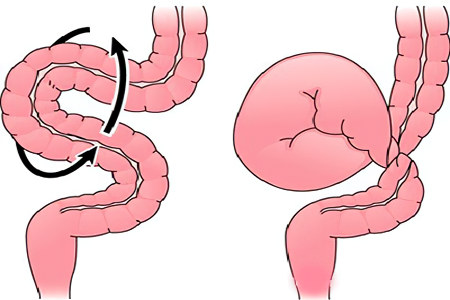
Основными причинами являются резкий спазм (нейрогенное сужение просвета кишечника) либо же, наоборот, чрезмерная гиперактивность органа. На эти два параметра влияет целый ряд факторов, начиная от питания и заканчивая возрастом человека. Конечно же при таком раскладе существуют группы риска, в которые входят следующие категории лиц:
Вегетарианцы – так как в растительной пище не содержится целого комплекса веществ, необходимых для нормального сокращения кишечника, а клетчатка, в изобилии содержащаяся в растительная пища требует большей работы для всасывания, кишечник начинает быстрее сокращаться, что может вызвать это заболевание.
Дети – до 6 лет у детей отмечается превалирование симпатической системы (активизирующая часть) над вегетативной (деактивирующей). Из-за этого такие показатели как сердцебиение, дыхание и сокращение кишечника значительно выше у детей, чем у взрослых.
Лица, принимающие сильные обезболивающие (некоторые из них практически полностью прекращают перистальтику и вызывают инвагинацию кишечника). Дополнительно следует уточнить, что отравление
Лица, перенёсшие оперативное вмешательство на брюшной полости и органах малого таза, так как практически все органы данных областей располагаются под кишечником, и чтобы получить доступ к ним, требуется вмешательство на желудочно-кишечном тракте. В результате могут образоваться спайки, которые будут стягивать пищевую трубку, в результате чего может возникнуть заворот.
Люди с избыточным весом, так как при этом повышается внутрибрюшное давление и нагрузка на кишечник как изнутри, так и снаружи.
Беременность, особенно при изначальной худобе женщины, может служить предрасполагающим фактором в наступлении этого грозного состояния.
Представители профессий, занимающихся тяжёлым физическим трудом (грузчики, атлеты и так далее).
Пациенты, страдающие запорами (причина та же – повышенное внутрибрюшное давление).
Приверженцы диет, особенно связанных с полным голоданием, что ведёт к спаданию и завороту кишечника.
Дополнительно следует отметить наличие некоторых врождённых заболеваний, которые способствуют развитию этого патологического состояния (длинная брыжейка, долихосигма и другие). Особая роль принадлежит пищевому фактору: очень опасно обильное переедание после длительного голодания (вынужденного или в рамках экстремальных «диет для модельного похудения»), особенно если в кишечник одномоментно попадают большие объёмы растительной пищи.
Первые признаки, или как выявить заворот кишечника
Клиническая картина почти всегда не является главным критерием для постановки диагноза. Симптомы, описываемые пациентом и получаемые при осмотре врачом, лишь наводят на мысль о том, что у данного лица может встречаться описываемая патология желудочно-кишечного тракта.
Пожалуй, самым характерным симптомом, встречающемся при завороте кишок, является боль. От других состояний боль при этом заболевании отличается усиливающимся характером, нарастанием, схваткообразностью, а также невыносимостью для пациента. Возникает боль вследствие острого нарушения кровообращения, в результате чего раздражаются все болевые рецепторы поражённого органа.
Наиболее типичные симптомы заворота кишок включают острую боль в животе, побледнение, асимметричное вздутие живота, рвоту с желчью и специфическим фекальным запахом (на фоне отсутствия дефекации), клинику интоксикации и дегидратации, падение артериального давления с учащением пульса. Симптоматика стремительно прогрессирует, общее состояние больного требует неотложного вмешательства.
При приёме пищи боль усиливается, до тех пор, пока не наступает тошнота и рвота – ещё одни характерные для этого состояния проявления. Отличительной чертой рвоты при этом является наличие характерного запаха, связанного с забросом содержимого кишечника в желудок. Происходит это из-за того, что наблюдается перистальтика в обратную сторону. Это как вода в трубе – если появляется какое-то препятствие, то она начинает течь в обратную сторону.
Так как рвота всегда сопровождает приём пищи и воды, в организме постепенно развивается дефицит жидкости. В дальнейшем это выражается в сухости кожи, а также слизистой ротовой полости.
У людей с заболеванием газы отходят, как и при нормальном состоянии, в то время как акт дефекации не отмечается. Связано это с тем, что перистальтика при перекручивании прекращается не сразу, и даже усиливается на определённых промежуток времени. Поэтому при полном отсутствии отхождения «стула», отхождение газов может даже усиливаться. Ведь застаивающиеся в полости каловые массы начинают в прямом смысле гнить и вырабатывать ядовитые вещества. Организму не остаётся ничего иного, как хотя бы частично выводить их из себя посредством выработки газов.
Следствием всей этой борьбы и застоя остатков пищи является присоединение инфекции к общему патогенезу. Постепенно микробы начинают активно размножаться в полости, а иммунитет человека стараться бороться с ними. Больного начинает поражать озноб и лихорадка. Показатели температуры тела могут достигать 390С.
На начальных этапах, когда прохождение масс в кишечнике ещё не полностью перекрыт, в кале можно обнаружить примеси крови. Они свидетельствуют о травматизации органа в какой-то части.
Какими бы не были выраженными признаки непроходимости, окончательный диагноз всегда должен ставить врач, на основании дополнительных методов исследования. Поэтому, если существует хоть какое-то подозрение на описываемую патологию, требуется срочно обратиться к врачу. Чем раньше начнётся лечение, тем благоприятнее прогноз.
Методы диагностики
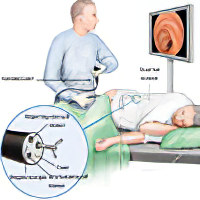
Прежде всего при обращении к врачу специалист должен провести общее обследование. В принципе любой врач должен обладать навыками для того, чтобы определить признаки непроходимости при пальпации (ощупывании) живота. Однако лучшим выбором будет обратиться либо к общему хирургу, либо же к гастроэнтерологу. Эти две специальности в медицине занимаются вопросами, связанными как с терапевтическим, так и с хирургическим лечением желудочно-кишечного тракта.
Начинается оно с осмотра больного, оценки его внешнего вида. Затем врач обязательно должен прощупать живот пациента, изучить особенности распространения боли, её характерных признаков, а также исключить другие заболевания брюшной полости и соседних органов.
После этого больной может быть направлен на дополнительные методы исследования, если врач не уверен в точности диагноза. К таким методам относятся:
Обзорная рентгенография;
Гастродуоденоскопия либо же колоноскопия (в некоторых случаях);
Ультразвуковое исследование;
Мультиспиральная компьютерная томография.
Практически любое исследование кишечника проводится с приёмом пациентом бариевой смеси – специальной жидкости, которая помогает визуализировать полость, заполненную воздухом. Для того чтобы орган в человеческом организме высвечивался на рентгенологическом снимке, необходимо чтобы он был твёрдым либо же без полости. А так как в кишечнике располагается мягкое содержимое, то требуется приём содержащей барий смеси.
Рентген. Рентгенологическое исследование показывает какова выраженность заворота, проходит ли хотя бы частично жидкость в дистальные отделы или же заворот полностью перекрывает просвет. Однако его можно использовать не всегда.
ФГС. Гастродуоденоскопия – исследование пищевода, желудка и двенадцатиперстной кишки при помощи специальной оптической трубки, которую внедряют в желудочно-кишечный тракт через ротовую или же в случае невозможности, через носовую полость. Если же подозрение на локализацию заворота ближе к терминальному отделу кишечника, то проводят колоноскопию. При этом специальную трубку с оптическим прибором, позволяющим отобразить на экране что происходит впереди трубки, вводят с противоположного ротовой полости конца. Такая методика позволяет воочию увидеть, что происходит в полости тракта, и в случае её успешного выполнения, сомнений в том, что же на самом деле происходит и какой диагноз поставить не возникает.
УЗИ. Ультразвуковое исследование органов брюшной полости хотя и является менее точным, чем гастродуодено- или колоноскопия методом, но зато, неинвазивным и достаточно легко выполнимым. Если для выполнения предыдущих методик необходимо наличие определённой квалификации и терпения пациента, то ультразвуковое исследование проходит абсолютно безболезненно. При этом нельзя сказать, что вероятность ошибки при этой методике высока. Скорее наоборот. Кроме того, при подозрении на наличие сопутствующей патологии, можно выполнить обследование соседних органов и систем. Аппарат для ультразвукового исследования позволяет обнаруживать патологию практически любого органа.
МСКТ. Мультиспиральная компьютерная томография является своего рода современным рентгенологическим методом обнаружения патологии у больного. Её ещё называют «виртуальной колоноскопией», так как при отсутствии контакта через трубку эта методика даёт такую же полную информацию о кишечнике, но не только о нём, но и о других органах пищеварительного тракта.
После постановки диагноза с помощью описанных выше методик, а также дополнительных особенностей, специалист принимает решение о том, какое лечение выбрать.
Виды лечения
В подавляющем большинстве случаев наличие заворота или кишечной непроходимости требует срочного хирургического вмешательства. При этом чем быстрее оно будет выполнено, тем большая вероятность положительного исхода от операции.
Дело в том, что кишечник для того, чтобы постоянно сокращаться, от природы наделён богатой сетью кровеносных сосудов и нервов. При завороте сосуды также заворачиваются, кровоток по ним прекращается, а это означает прекращение поступления питательных веществ в ткани органа. Но что ещё хуже, в орган перестают попадать иммунные клетки, защищающие ткани от огромного количества микробной флоры, компактно проживающей в кишечнике. Спустя несколько часов после прекращения кровоснабжения, ткани начинают отмирать, а это лучшая пища для микробов. Именно поэтому необходимо провести хирургическое вмешательство, чтобы, во-первых, устранить причину заворота, а во-вторых, в случае необходимости, удалить отмершие части кишечника.
Исключение составляет динамическая непроходимость, когда причиной закупорки является больше не заворот, а нарушение иннервации (корректной работы нервов органа). В таких случаях обычно назначаются очистительные клизмы для выведения, заражённого микробами содержимого, препараты, укрепляющие нервную систему и проведение импульса по нервным стволам, а также введением ряда лекарственных средств через капельницы внутривенно.
В частности, вводятся следующие разновидности лекарственных препаратов:
Антибактериальные препараты – сюда входят как антибиотики, так и препараты, направленные против простейших микроорганизмов (амёбы).
Дезинтексикационная терапия – препараты, действие которых направлено на обезвреживание токсинов, которые образуются при отмирании тканей кишечника, а также гибели патогенных микробов и выходе из них так называемых эндо (внутренних) токсинов.
Электролиты и соли микроэлементов, которые теряются при обильной рвоте.
Плазма крови при сильно выраженном обезвоживании.
В любом случае общее состояние пациента, показатели артериального давления и водно-электролитного баланса должны находиться на постоянном контроле как до, так и после хирургического вмешательства.
[Видео] Доктор Чарыев Ю. О. — Заворот кишок, когда время против нас:
Что будет, если не лечить?
Прогноз довольно печальный если не только не лечить, но и промедлить с обращением к врачу. Летальный исход, а также значительное ухудшение общего состояния здоровья очень вероятны при данном состоянии.
Не будем расписывать здесь все ужасы отсутствия лечения при завороте кишечника. Просто скажем ещё раз, что при малейшем подозрении необходимо обращаться к врачу – общему хирургу.
Дополнительные осложнения
Нормальная длинна тонкого кишечника у человека составляет 5-8 метров. Природа неспроста создала столь протяжённый путь для пищи, так как она должна на всём протяжении обрабатываться различными видами ферментов и веществами.
При хирургическом лечении заворота неизбежно возникает необходимость удаления части кишечника, ввиду отмирания его тканей. Если отмершие ткани не удалить, то возникнут очаги гноя (кишечные абсцессы), с последующим генерализированным перитонитом (воспалением брюшины). По правилам хирургии кишечник следует резецировать на метр выше от места отмирания и на два ниже в пределах здоровых тканей, для того чтобы предотвратить переход процесса на здоровые ткани.
Таким образом, получается, что при каждом часе промедления человек в ходе операции лишается до 10 см кишечника. Чем больше кишечника требуется резецировать в ходе оперативного вмешательства, тем больше будет в послеоперационном периоде выражена не перевариваемость пищи. А плохо перевариваемая пища значительно ухудшает общее самочувствие человека.
Чего нельзя делать при завороте?

Ни в коем случае нельзя сдерживать рвоту, а также через силу пить или есть. Это может вызвать разрыв кишечника и к очень тяжёлому последствию. Нельзя также заниматься самолечением и надеется на то, что всё пройдёт, само собой. Скорее всего, этого не произойдёт. Если боль носит приступообразный характер, разлита по всей поверхности живота, и со временем только усиливается, нужно срочно звонить в скорую помощь.
Крайне нежелательно пить обезболивающие перед приёмом у врача. Это сильно снизит шансы поставить правильный диагноз, так как боль и её характер являются основными критериями различий между всякими патологическими состояниями брюшной полости в общей хирургии.
Дополнительно следует отметить, что хирург специализируется на заболеваниях, которые требуют оперативного лечения. В хирургии существует множество узких специальностей, которые занимаются определённой анатомической областью или группой заболеваний. Хирург участвует во многих профилактических осмотрах. К нему направляют при болях в животе для исключения хирургической патологии.
Перед посещением хирурга не нужна специальная подготовка. Желательно принять гигиенический душ (если нет выраженного болевого синдрома), надеть удобную одежду, чтобы предоставить доступ для осмотра. С собой нужно взять все результаты выполненных ранее обследований.
Вопросы и ответы
Как самостоятельно отличить заворот кишечника от других патологических состояний?
Для этого необходимо наличие специальных навыков, а также медицинского образования. Даже врач не всегда может поставить точный диагноз без использования дополнительных методов исследования. Поэтому лучше не рисковать.
Можно ли обойтись без хирургического вмешательства при этом заболевании?
В редких случаях при динамической непроходимости, однако это решает врач.
Может ли человек стать инвалидом после перенесённого заворота?
К сожалению, да, особенно в случае позднего обращения.
В какое отделение следует обращаться при подозрении на данную патологию?
Лучше всего позвонить в скорую, и уже врачи решат это. Однако если больница находится недалеко от вас, то надо обращаться в отделение неотложной скорой помощи либо же в общехирургическое отделение.