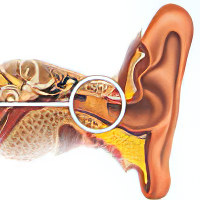
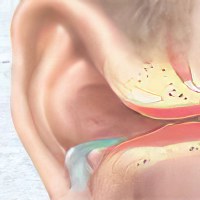
Болезнь (синдром) Меньера
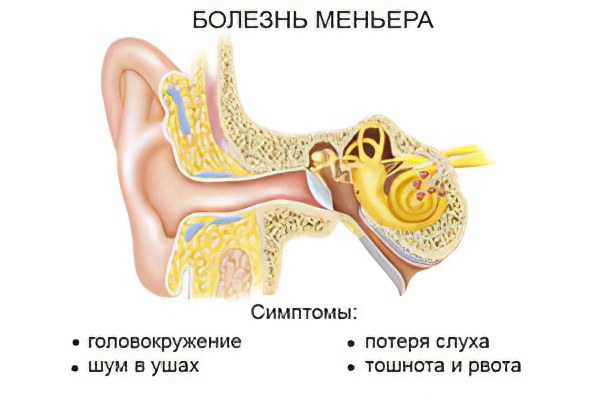
Болезнь Меньера – это патология, поражающая внутреннее ухо, имеющая невоспалительный характер. Выражается заболевание в приступах головокружения, в периодически возникающих шумах в ухе, а также в потере слуха.
Болезнь носит эпоним французского медика П. Меньера, который в 1861 году впервые описал клиническую картину, характерную для данной патологии. Согласно статистике чаще всего болезнь диагностируется у людей в возрасте от 25 до 50 лет, в педиатрии она встречается, но достаточно редко. Количество заболевших приравнивается 1:1000. Подвержены в большей степени болезни Меньера люди европеоидной расы, в частности, работники интеллектуальной сферы, проживающие в крупных населённых пунктах.
В подавляющем большинстве случаев наблюдается одностороннее поражение уха. Оба органа слуха вовлекаются в патологический процесс в не чаще чем в 15% случаев. Однако, по мере прогрессирования заболевания, оно переходит на второе ухо в 17-75% случаев за срок от 5 до 30 лет.
Болезнь Меньера поражала таких знаменитых людей, как: А. Шепард (1 американский астронавт), Д. Свифт (сатирик, поэт, священник), В. Шаламов (русский писатель), Р. Адамс (американский музыкант).
Симптомы болезни Меньера
Симптомы болезни Меньера проявляются в виде приступов, во время которых больной испытывает:
Головокружение. Часто это состояние сопровождается чувством тошноты и рвоты, которая возникает неоднократно. Иногда головокружение бывает настолько сильным, что у человека создаётся впечатление, будто бы вокруг него вращается все окружающее его пространство и предметы. Может возникать чувство проваливания тела, либо его смещения, хотя человек находится в неподвижном состоянии. Приступ может длиться от нескольких минут до нескольких часов. Состояние больного усугубляется при попытке повернуть голову, поэтому он интуитивно пытается сесть или лечь, прикрыв глаза. (читайте также:Головокружение – виды и причины)
Утрата, либо выраженное нарушение слуха. При этом звуки с низкой частотой человек не слышит вовсе. Этот клинический признак позволяет дифференцировать болезнь Меньера от тугоухости, при которой больному не слышны высокочастотные звуки. При этом к громким звуковым вибрациям у человека появляется особая чувствительность, а вовремя повышенного шумового сопровождения могут возникать боли в ухе.
Звон в ушах. Звон возникает вне зависимости от того имеется ли в окружении человека источник шума. Звон свистящий, приглушенный, некоторые больные сравнивают его со звоном колокольчика. Перед началом приступа, звон имеет тенденцию к усилению, а во время самого приступа способен изменяться.
Чувство давления, заложенности в ухе. Ощущение дискомфорта и распирания возникает по причине скопления жидкости в полости внутреннего уха. Это чувство особенно сильно перед началом приступа.
Диарея, боли в животе.
Головные боли.
Одышка, тахикардия, побледнение кожных покровов лица, усиление потоотделения.
Во время приступа наблюдается нистагм – быстрые колебательные движения глазных яблок. Усиление нистагма отмечается в то время, когда больной лежит на повреждённом ухе.
Внезапное падение. Это довольно грозный симптом, который возникает из-за нарушения координации. Связано это нарушение с деформацией структур внутреннего уха, что вызывает активизацию вестибулярных рефлексов. При этом больного качает из стороны в сторону, иногда он падает, либо меняет позу, в попытке сохранить равновесие. Главная опасность заключается в том, что предвестников предстоящей активизации вестибулярных рефлексов нет. Поэтому во время падения человек может получить серьёзные травмы.
После завершения приступа у человека сохраняется тугоухость, может оставаться шум в ухе, ощущение тяжести в голове. Также наблюдается неустойчивость походки и расстройства координации. Больной испытывает чувство слабости. По мере прогрессирования заболевания все эти симптомы имеют склонность к усилению, а во времени становятся более продолжительными.
Нарушения со стороны слуха прогрессируют. Если в самом начале болезни Меньера человек с трудом различает звуки низкой частоты, то впоследствии он плохо слышит весь звуковой диапазон. Тугоухость со временем переходит в абсолютную глухоту. Когда человек глохнет, приступы головокружения прекращаются.
Начало заболевания характеризуется тем, что периоды обострений сменяются периодами ремиссий во время которых слух полностью восстанавливается, потери трудоспособности не происходит. Переходящая тугоухость, как правило, сохраняется на протяжении первых 2-3 лет болезни. По мере прогрессирования заболевания даже в период ремиссии не происходит полного восстановления слуха, сохраняются вестибулярные нарушения, работоспособность падает.
Большая часть пациентов с болезнью Меньера способны предвидеть приближающийся приступ, так как ему предшествует определённая аура. Она выражается в нарушении координации движений, в ушах появляется нарастающий звон. Кроме того, возникает чувство давления и наполнения в ухе. В некоторых случаях перед самим приступом возникает временное улучшение слуха.
В зависимости от того, каковы симптомы болезни Меньера, можно определить степень прогрессирования патологии:
Для первой стадии ведущим симптомом принято считать головокружение с рвотой и тошнотой, при этом происходит побледнение кожных покровов, наблюдается гипергидроз. Слух между приступами сохраняется.
Для второй стадии заболевания характерно развитие тугоухости, головокружения имеют максимальную степень выраженности, с последующей тенденцией к ослаблению.
Для третьей стадии характерно снижение слуха и развитие двусторонней глухоты. При этом головокружения исчезают вовсе, но нарушения координации сохраняются и усиливаются при нахождении больного в темноте.
Данными тремя стадиями характеризуется классическое течение болезни Меньера, то есть начало патологического процесса проявляется совокупностью вестибулярных и слуховых нарушений. От такой формы болезни страдают 30% всех пациентов. Кроме того, существует ещё кохлеарная (начинается только со слуховых расстройств) и вестибулярная (начинается с вестибулярных расстройств) форма болезни. На их долю приходится 50% и 20% случаев соответственно.
Причины болезни Меньера

Причины болезни Меньера установить точно до сих пор не удалось, хотя клинические признаки заболевания были описаны уже более 150 лет назад. Естественно, что учёные имеют несколько гипотез относительно факторов, оказывающих влияние на этиологию данной патологии.
Основные теории развития заболевания:
Анатомическая теория. Учёные считают, что заболевание может развиваться в результате анатомической патологии строения височной кости.
Генетическая теория указывает на то, что болезнь развивается по причине передачи её по наследству. Согласно последним научным исследованиям, было установлено, что патология передаётся по аутосомно-доминантному типу наследования.
Вирусная теория. Согласно ей, заболевание возникает в результате влияния вирусной инфекции, например, в результате воздействия цитомегаловируса или вируса простого герпеса.
Аллергическая теория указывает на то, что существует связь между аллергией и болезнью Меньера. Установлено, что в отличие от основного населения, аллергические реакции у людей с болезнью Меньера встречаются намного чаще.
Сосудистая теория связывает болезнь с мигренью. На этот факт указывал ещё сам Меньер.
Иммунологическая теория указывает на то, что в эндолимфатическом мешке у людей с болезнью Меньера обнаруживаются иммунные комплексы.
Метаболическая теория связывает заболевание с задержкой калия в эндолимфатическом пространстве. По этой причине происходит интоксикация волосковых клеток, что провоцирует головокружение и формирование тугоухости.
Большинство учёных придерживаются мнения, что болезнь Меньера – патология полиэтиологическая, то есть на её развитие оказывает влияние несколько факторов одновременно.
Провокационными причинами могут становиться:
Перенесённые вирусные болезни среднего уха;
Травмы головы и уха;
Врождённые аномалии развития органов слуха;
Погрешности в питании с нарушением водно-солевого обмена;
Нехватка в организме эстрогенов;
Профессиональные вредности.
Спровоцировать начало очередного приступа способны следующие влияния извне:
Физическое переутомление;
Стрессовые ситуации;
Переедание;
Вдыхание табачного дыма;
Приём спиртосодержащих напитков;
Увеличение температуры тела;
Медицинские процедуры, проводимые в ухе;
Выраженное шумовое окружение.
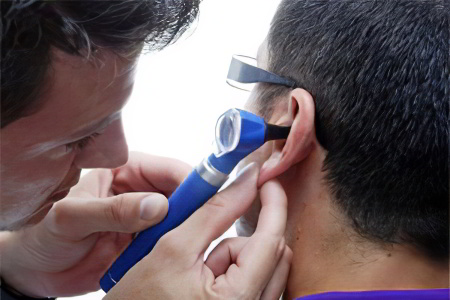
Диагностика болезни Меньера
Диагностика болезни Меньера не представляет особых трудностей и выстраивается на базе клинических признаков и по данным инструментальных обследований, среди которых ведущим является аудиометрия.
Американская академия хирургии и отоларингологии выделила следующие диагностические критерии, подтверждающие наличие болезни Меньера:
Более двух приступов головокружения с продолжительность в 20 минут и дольше;
Падение слуха по данным аудиометрии;
Шум в ушах, жалобы на ощущение заложенности в ухе;
Отсутствие иных причин, приводящих к данной симптоматике.
Во время выполнения аудиометрии обнаруживается смешанный характер нарушения слуха. На начальной стадии развития болезни слух снижен в диапазоне низких частот, а по мере прогрессирования патологии, слышимость пропадает на всех частотах.
Применяют несколько видов диагностики болезни меньера:
С помощью такого диагностического метода, как акустическая импедансометрия удаётся получить оценку подвижности слуховых косточек и работы внутриушных мышц.
Промонториальный тест позволяет определить наличие нарушений в работе слухового нерва.
Исключить наличие воспаления дают возможность такие методы, как отоскопия и микроотоскопия.
МРТ головного мозга показано для подтверждения отсутствия невриомы слухового нерва.
Отклонения в функционировании вестибулярного аппарата выявляются с помощью непрямой отолитометрии, вестибулометрии, стабилографии.
Кроме того, возможна консультация больного у невролога, который направляет пациента на ЭХО-ЭГ, ЭЭГ, РЭГ, дуплексное сканирование сосудов головного мозга.
Глицерол-тест позволяет оценить состояние эндолимфатического давления, повышение которого лежит в основе заболевания. Для проведения теста пациенту потребуется выпить рассчитанную исходя из его массы тела смесь фруктового сока и глицерина. Спустя 2 часа выполняют аудиометрию и оценивают состояние слуха больного. Если на 3 частотах он снижается на 10 дБ, то тест считается положительным.
Важно во время диагностики дифференцировать болезнь Меньера с иными патологиями органа слуха, как-то: отосклероз, евстахиит, отит, опухоли, вестибулярный нейронит и пр.
Лечение болезни Меньера
Лечение болезни Меньера направлено на остановку его прогрессирования и на достижение контроля над симптомами патологии. Избавить человека от болезни Меньера полностью современной медицине не под силу.
Если учитывать факторы-провокаторы, которые стимулируют развитие приступов, то контролировать их частоту бывает довольно просто. Для этого необходимо вести ЗОЖ, соблюдать диету, отказаться от переедания, от приёма спиртных напитков и от курения.
Чтобы контролировать приступ, возможно назначение следующих средств:
Антигистаминные препараты (Триметобензамид, Меклозин);
Средства от тошноты;
Сосудорасширяющие препараты общего действия (Никошпан, Но-шпа);
Нейролептики (Трифтазин, Аминазин);
Бетагистин, как препарат расширяющий сосуды внутреннего уха.
Чаще всего купировать приступ можно без госпитализации больного. Однако, если у больного случаются многократные приступы рвоты, ему потребуется внутривенное введение противорвотных средств.
С целью уменьшения объёма задерживаемой жидкости рекомендован приём диуретиков. Это позволяет нормализовать давление, которое создаётся во внутреннем ухе. Наиболее распространённой комбинацией является назначение гидрохлортиазида и триамтерена.
Диуретики рекомендуют к приёму на продолжительный срок, поэтому параллельно больному следует придерживаться диеты с повышенным содержанием минеральных веществ. Дело в том, что препараты данной группы вместе с излишками жидкости вымывают из организма полезные вещества.
Синдром Меньера лечат с помощью введения инъекций непосредственно в среднее ухо. Этот консервативный метод оказывает эффект, приближенный к эффекту от операции.
Введению подлежат следующие средства:
Антибиотик Гентамицин, который позволяет уменьшить количество приступов и снизить их интенсивность. Однако риск такого лечения связан с возможностью полной потери слуха.
Гормоны Преднизолон, Дексаметазон также позволяют осуществлять контроль над состоянием больного. Однако гормоны не так эффективны, как инъекции с Гентамицином. Но и риск потери слуха уменьшается, что является их несомненным преимуществом.
Когда эффект от проводимой терапии отсутствует, то возможно выполнения хирургического лечения. Однако, даже операция не может гарантировать сохранение слуха.
Операции могут быть следующих типов:
Деструктивные вмешательства – это удаление лабиринта, пересечение ветки 8 нерва, лазеродеструкция лабиринта и пр.
Дренирующие вмешательства направлены на усиление оттока эндолифмы из ушной полости. Для этого может выполняться дренирование лабиринта, перфорация основания стремени, дренирование эндолимфатического мешка.
Операции на вегетативной нервной системе сводятся к резекции барабанной струны, к пересечению барабанного сплетения, либо к шейной симпатэктомии.
Что касается прогноза на развитие заболевания, то болезнь Меньера не приводит к летальным исходам, хотя является на данный момент времени неизлечимой. Своевременное медикаментозное лечение позволяет замедлить прогрессирование потери слуха. Если слух продолжает ухудшаться, то целесообразно ношение слухового аппарата или установка имплантата.
Инвалидность при болезни Меньера
Инвалидность при болезни Меньера чаще всего не присваивают.
Ее получить могут лишь те пациенты, которые имеют иные неизлечимые хронические заболевания на фоне болезни Меньера, а также при следующих условиях:
Выраженная и необратимая потеря слуха;
Наличие тяжёлого сопутствующего заболевания;
Отсутствие эффективности от проводимого лечения на фоне частых длительных приступов, которые были зафиксированы документально;
Наличие вестибулоатактического синдрома умеренной (3 группа), выраженной (2 группа) или резко выраженной (1 группа) степени.
В любом случае, решение о присвоении больному той или иной группы инвалидности будет решаться специальной медицинской комиссией. Чаще всего инвалидность получают люди пенсионного возраста, у которых болезнь дебютировала в молодости или в детстве.