Причины и симптомы миозита
Миозит – это воспаление одной или нескольких скелетных мышц. Заболевание различается по этиологии, симптоматике, характеру течения и локализации. Воспаление, по мере прогрессирования, может распространяться на сердце, суставы, кишечник, кожу и лёгкие.
Заболевание является достаточно редким, так из 1 млн человек от миозита пострадает всего один. Но эта статистика касается тех случаев, когда миозит проявляется как системное заболевание, то есть в процесс воспаления вовлекаются все скелетные мышцы. Наиболее распространённой формой миозита является шейный миозит, на его долю приходится до 60% всех случаев воспаления, на втором месте по частоте встречаемости стоит поясничный миозит. Считается, что с такими разновидностями заболевания хотя бы раз в жизни столкнется каждый человек.
Миозит может поражать и взрослых, и детей, но в детском возрасте чаще диагностируется дерматомиозит. Дерматомиозит в большинстве случаев поражает возрастную группу в диапазоне от 1 до 15 лет, хотя может быть обнаружен и во взрослом возрасте. Что касается половых различий, то от дерматомиозита и от полимиозита в большей степени страдают женщины, чем мужчины. В возрасте после 50 лет у людей чаще диагностируется фибромиозит.
В настоящее время миозит называют «офисной болезнь», то есть риск его развития увеличивается при сидячей работе. Некоторые миозиты могут быть следствием профессии, например, воспаления определённых групп мышц у пианистов и скрипачей.
Миозит может проявляться как самостоятельное заболевание или являться следствием других болезней, может протекать в лёгкой форме и самостоятельно проходить спустя несколько недель, а может иметь тяжёлое течение и беспокоить человека на протяжении всей жизни.
Причины миозита
Причины миозита могут быть обусловлены влиянием экзогенных и эндогенных факторов, среди которых:
Инфекционные заболевания. Именно инфекции вирусной природы являются наиболее частыми причинами развития миозита, реже воспаление мышц провоцируется бактериальными агентами. При этом инфекция из базового очага (например, из миндалин) распространяется по току крови на мышечную ткань. Для гриппа, ОРВИ и прочих респираторных заболеваний, а также для сифилиса, туберкулёза, тифа, характерен негнойный миозит. Гнойный миозит развивается по причине генерализированной гнойной инфекции, спровоцированной чаще всего стафилококками и стрептококками, остиомиелитом, либо грибковыми микроорганизмами. В этом случае миозит отличается тяжёлым течением и требует хирургического лечения. Также возможно поражение мышц микроорганизмами напрямую, когда воспаление развивается по причине действия на них токсинов, как продуктов жизнедеятельности патогенных агентов.
Аутоиммунные заболевания. Большинство системных болезней, особенно коллагенозов, сопровождается миозитом. Организм, начиная вырабатывать антитела против собственных тканей, провоцирует мышечное воспаление. Такой миозит имеет либо подострое, либо хроническое течение и сопровождается выраженными болями. Миозит является практически постоянным спутником склередемы, волчанки, ревматоидного артрита.
Паразитарные инвазии. Заражение паразитами может спровоцировать миозит. Так, воспаление мышц наблюдается при токсоплазмозе, цистицеркозе, трихинеллезе, реже – при эхинококкозе. При внедрении паразита в мышечную ткань, происходит старт воспалительного процесса токсико-аллергической природы.
Негативное влияние токсических веществ. Чаще всего от миозита страдают люди, злоупотребляющие алкоголем, принимающие лекарственные препараты, перенесшие укусы насекомых. Механизм развития воспаления заключается в прямом воздействии яда, спиртов, компонентов лекарств на мышцы. Веществами, повышающими риск развития миозита, являются: колхицин, статины, альфа-интерферон, кортикостероиды, изониазид, антималярийные средства (плаквенил, делагил, акрихин и пр.), кокаин, алкоголь.
Перенесённые травмы. В том месте, где происходит разрыв мышечных волокон впоследствии всегда нарастает воспалительный отёк, присоединяется слабость и боль. По мере заживления, отёк спадает, а нормальная мышечная ткань замещается на рубцовую в результате чего мышца становится короче. Как правило, миозиты после незначительных травм, переохлаждений, мышечных судорог или просто интенсивных физических нагрузок протекают довольно легко. Крайне редко развивается такое состояние, как рабдомиоз, характеризующееся некрозом мышечной ткани. Причиной рабдомиоза могут становиться дерматомиозиты и полимиозиты.
Профессиональные издержки. Миозит нередко развивается у пианистов, скрипачей, операторов ПК, у водителей. Причиной становятся продолжительные нагрузки на определённые группы мышц или неудобное положение тела. В результате страдает питание мышцы, нарушается нормальное кровообращение, манифестируют дистрофические процессы.
Симптомы миозита
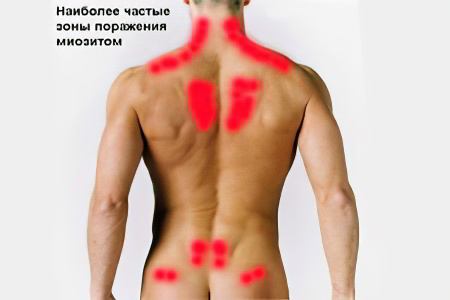
Симптомы миозита многообразны, но основным его проявлением считается мышечный симптомокомплекс, выражающийся в мышечной слабости. Она может беспокоить человека постоянно и быть достаточно выраженной, а может появляться лишь после выполнения человеком определённых тестов. Утрата мышечной силы происходит постепенно, этот процесс занимает от нескольких недель до нескольких месяцев. В воспалительный процесс вовлекаются крупные мышцы – бедер, шеи, плеч, спины. Для миозита мышц характерно двустороннее симметричное воспаление. При этом человек не в состоянии поднимать тяжести, взбираться по лестнице, а иногда и вовсе просто поднять руку и самостоятельно одеться.
Тяжелее всего переносят люди миозит плечевых и тазовых мышц. Такие больные часто страдают от нарушения походки, испытывают трудности с поднятием с пола или со стула, могут падать во время движения.
Иными симптомами миозита могут выступать:
Появление сыпи.
Нарастание общей утомляемости.
Утолщение и уплотнение кожных покровов.
Ноющая боль, которая нарастает при движении и прощупывании мышц.
Иногда наблюдается гиперемия кожных покровов и отёк в зоне поражения.
Возможно повышение температуры тела, лихорадочные состояния, головные боли.
Боли в суставах появляются в периоды обострения миозита, но кожа над суставами не становится отечной или горячей, как при артритах или артрозах.
Миозит может иметь острое начало, а может иметь хроническое течение. Острая фаза способна перейти в хроническую. Часто это наблюдается при недостаточном лечении или при отсутствии терапии вовсе. Острые миозиты возникают после перенесённых травм, после выраженного мышечного перенапряжения или после переохлаждения.
Для хронического заболевания характерно волнообразное течение с усилением болей во время изменений погоды, при перенапряжении мышц. Иногда наблюдается незначительное ограничение подвижности в рядом расположенных суставах.
Виды миозита
Принято различать следующие виды миозита, характеризующиеся различными проявлениями:
Миозит шеи. Боли при миозите шеи возникают спустя несколько часов после воздействия провоцирующего фактора. Болезненные ощущения имеют тенденцию к усилению во время попытки человеком повернуть шею, либо наклонить голову. Возможна иррадиация боли в голову, на плечи, на спину и лопатки. Боли не становятся слабее после периода покоя, не оставляют человека, когда он находится без движения. Возможно покраснение кожи над участками воспаления. При воздействии холода, состоянии больного усугубляется.
Миозит спины. Боли имеют тенденцию к усилению в утренние часы, после того как человек продолжительное время проводит без движения. В ночное время происходит нарастание отёчности тканей, рефлекторные спазмы мышц. Как правило, в спине боли появляются спустя несколько дней после воздействия провоцирующего фактора и сохраняются длительное время после его устранения. Любая двигательная активность – наклоны, повороты и прочие движения, сопровождающиеся растяжением мышц, приводит к усилению болей.
Миозит ног и рук. Этот вид миозита встречается редко без вовлечения в процесс иных скелетных мышц, расположенных на других участках тела. Чаще всего мышцы нижних и верхних конечностей воспаляются при полимиозите. Больному становится трудно передвигаться, поднимать руки вверх.
Миозит грудного отдела. Миозит грудного отдела имеет довольно широкую распространённость. Болевой синдром постоянно преследует человека, так как ограничить движения грудной клетки возникающие в результате дыхания, больной не в состоянии.
Если миозит грудного отдела протекает тяжёло, то в патологический процесс вовлекаются мышцы гортани и глотки. Это способствует возникновению трудностей с глотанием, присоединяется кашель и одышка. Человеку становится трудно выполнить глубокий вдох. В крайне тяжёлых случаях возможно вовлечение в патологический процесс дыхательной мускулатуры с последующим фиброзом лёгочной ткани.
Миозит глазных мышц. Миозит может поражать мышцы одного или двух глаз. Боль усиливается при попытке посмотреть в стороны или вверх. Веки отекают, открыть их полностью не удаётся. Вероятно развитие невыраженного экзофтальма. Если заболевание приобретает хроническое течение существует вероятность развития рестриктивной миопатии.
Полимиозит. Полимиозит чаще всего диагностируется у людей, имеющих предрасположенность к системным заболеваниям. Учёные предполагают, что толчковым механизмом для развития воспаления могут стать перенесённые вирусные инфекции, а также онкологические заболевания. Вырабатывая против них специфические антитела, иммунная система направляет их на борьбу с собственными тканями. Запускается процесс под названием рабдомиолиз, характеризующийся повреждением мышечных волокон. Рабдомиолизу сопутствует воспалительный процесс, который имеет тенденцию к распространению на соседствующие ткани. В связи с этим полимиозит так часто сопровождается болями в суставах, дерматитами и артритами.
Полимиозит с симптомами дерматита называется дерматомиозитом. Начинается данный процесс остро, может поражать и взрослых, и детей. Кроме основных симптомов миозита, дерматомиозит характеризуется появление высыпаний. Сыпь имеет пурпурный или лиловый цвет, несколько возвышается над кожными покровами. Располагаются высыпания на шее, туловище и лице. Внутренние органы при полимиозите поражаются редко, однако не исключено вовлечение в патологический процесс лёгких, сердца, органов ЖКТ, эндокринной системы.
При ювинильном дерматомиозите ребёнок начинает предъявлять жалобы на боли в нижних конечностях, появляющиеся при ходьбе. Особенно болезненны участки ноги в районе голеней. Часто развитию острой формы ювенильного дерматомиозита предшествует ангина или простудное заболевание.
Дерматомиозит в два раза чаще диагностируется у женщин, чем у мужчин и относится к системным заболеваниям соединительной ткани.
Нейромиозит. Нейромиозит представляет собой подвид полимиозита, но при этом в процесс вовлекаются и мышцы, и нервы, которые располагаются в зоне воспаления. При прогрессировании заболевания происходит распространение воспаления на дистальные нервные волокна.
При этом больной испытывает следующие симптомы:
Ухудшение чувствительности (парестезии), либо увеличение чувствительности (гиперестезии).
Сильные боли.
Чувство натяжения мышц.
Снижение мышечной силы, уменьшение мышечного тонуса.
Боли в суставах.
Болезненные ощущения при нейромиозите имеют тенденцию к усилению, по мере прогрессирования заболевания. Со временем, боль перестаёт отступать, даже когда человек находится в состоянии покоя.
Полифибромиозит. Полифибромиозит является ещё одним подвидом полимиозита, который проявляется в том, что мышечная ткань замещается на соединительную. Это происходит по причине того, что мышцы, находящиеся на протяжении длительного отрезка времени в воспалённом состоянии, начинают разрушаться. На их месте формируется рубцовая ткань в виде узелков, которые можно прощупать. Если рубцы образуются в районе сухожилий, то не исключено появление контрактур и ухудшение подвижности мышц.
Признаками полифибромиозита могут выступать:
Уплотнение мышц, находящихся в зоне воспаления.
Появление узелков.
Аномальные сокращения мышц.
Сокращение амплитуды движений.
Более 20% больных предъявляют жалобы на затрудненный процесс глотания пищи.
Болезненность мышц, особенно при глубокой пальпации.
Для полифибромиозита характерно то, что узелки могут появляться и исчезать самостоятельно, без какого-либо лечения. Если запустился процесс формирования контрактур, то происходит деформация мышц, сопровождающаяся выраженными болями. Чаще всего от данной разновидности заболевания страдают люди в пожилом возрасте.
Миозит оссифицирующий. Оссифицирующий миозит является одной из наиболее редких разновидностей полимиозита, который возникает в результате полученной травмы: вывиха, ушиба, растяжения или разрыва мышцы, либо после перелома костей. Так, оссифицирующий миозит бедра часто наблюдается у наездников, а миоизит грудной клетки у фехтовальщиков. Кроме того, эта разновидность заболевания может носить врождённый характер.
Оссифицирующий миозит является следствием нелеченного полифибромиозита. Появившиеся по его причине рубцовые участки ткани трансформируются в массу с неоднородным содержимым, которая пропитывается минералами и иными веществами (солями фосфатной кислоты, кальцием, калием). Когда минералов становится слишком много, запускается процесс окостеневания. Если мышцы с окостеневшими участками располагаются в непосредственной близости со скелетными костями, то происходит деформация последних.
Указывать на оссифицирующий миозит могут следующие симптомы:
Деформация рук и ног.
Наличие участков мышц с нехарактерными уплотнениями.
Нарушение подвижности.
Появление выраженных болей, склонных к нарастанию во время движения.
Во время пальпации обнаруживаются твёрдые жёсткие участки мышц, которые схожи по плотности с костями. По мере прогрессирования заболевания возможна полная утрата двигательной активности конечности.
Если оссифицирующий миозит появившийся в результате травмы отличается благоприятным течением, то наследственная разновидность заболевания начинается спонтанно и характеризуется непредсказуемостью прогноза. Гибель пациента часто наступает от окостенения грудных и глотательных мышц.
Поясничный миозит. Поясничный миозит имеет широкое распространение. Часто это заболевание пациенты путают с люмбаго, но боли при миозите отличаются меньшей остротой. Она носит ноющий характер и не прекращается даже когда человек находится в состоянии покоя. Усиление боли происходит при надавливании на поясничную зону, а также во время совершения движений: наклонов, поворотов тела и пр.
Поясничный миозит необходимо дифференцировать не только от остеохондроза, от болезней почек, но и от грыжи поясничного отдела. Для этого врач особое внимание должен уделить симптоматике болезни, провести рентгенологическое исследование, МРТ или КТ.
Эта разновидность миозита чаще всего диагностируется у людей пожилого возраста и у офисных работников.
Классификация миозита
Классификация миозита может варьироваться. Так, в зависимости от характера течения заболевания выделяют хронические, острые и подострые миозиты, а в зависимости от распространённости: ограниченные и генерализированные.
Кроме того, учёные отмечают такие особые формы миозита, как:
Инфекционный негнойный с сильными болями и общим недомоганием. Развивается эта форма при вирусных инфекциях.
Острый гнойный с формирование гнойных очагов в мышцах, с их отечностью и сильными болями. Эта форма миозита часто является осложнением уже имеющихся гнойных процессов, либо выступает в качестве симптома септикопиемии.
Паразитарная форма заболевания является результатом токсико-аллергической реакции организма.
Миозит оссифицирующий, может быть врождённым или приобретённым в результате перенесённой травмы.
Полимиозит выражается во множественном поражении мышечной ткани.
Дерматомиозит, носящий название болезни Вагнера является заболеванием системного характера.
В чём опасность миозита?
Опасность миозита заключается не только в том, что заболевание нарушает качество жизни пациента, ограничивая свободу его движений, но и грозит развитием более тяжёлых последствий.
Осложнениями миозита являются:
Распространение заболевание на соседствующие мышцы с вовлечением в патологический процесс жизненно важных органов.
Атрофия мышечной ткани. Если болезнь прогрессирует и не лечится, то возможна полная утрата работоспособности с появлением потребности в систематическом уходе.
Окостенение мышечных волокон, что может в итоге привести даже к гибели пациента.
Нарушения дыхания и глотания, если в процесс воспаления вовлекаются мышцы гортани, пищевода, глотки.
Осложнениями шейного миозита могут выступать обширные поражения ЛОР-органов с последующей одышкой и нагрузкой на сердечно-сосудистую систему.
Гнойный миозит нередко приводит к абсцессам, флегмонам, что является угрозой для жизни человека.
Как лечить миозит?

Лечение в первую очередь будет зависеть от степени выраженности симптомов заболевания. Оно может сводиться к приёму антибактериальных препаратов, противовирусных средств, иммунодепрессантов и пр.
Схема терапии миозита должна подбираться в индивидуальном порядке с учётом всех клинических проявлений болезни.
Для устранения воспалительных явлений, которые спровоцировали миозит, возможно применение препаратов-иммуносупрессоров. Если миозит имеет вирусную природу, то лечение должно быть направлено на поддержание иммунных сил организма и на борьбу с инфекцией, так как этиологической терапии не существует. Если причиной воспаления мышц стала бактериальная инфекция, то целесообразен приём антибиотиков.
Когда миозит возникает на фоне приёма лекарственных препаратов, то необходима их отмена. Мышечные волокна, как правило, приходят в норму спустя 14-21 день.
В терапии миозита применяются кортикостероиды и иммуносупрессоры со строгими показаниями и противопоказаниями. Самолечение противопоказано!
Отдельно стоит отметить физиотерапевтические методики для лечения больных с миозитом. Они являются обязательным условием выздоровления пациента, и без них терапевтический курс не будет полным. Физиотерапия позволяет повысить тонус мышц, не допустить их атрофии и улучшить самочувствие пациента.
Физическая активность должна присутствовать ежедневно. Стоит посещать бассейн, так как плавание оказывает положительное влияние на все группы мышц.
Следует придерживаться таких рекомендаций специалистов:
Перед началом любой физической работы мышцы нужно разогреть. Это позволит нормализовать кровоток и ускорить работу сердца.
Нельзя перенапрягаться, все упражнения должны выполняться в том темпе, который является для человека оптимальным.
После физической нагрузки должен последовать отдых.
Темп должен нарастать плавно.
Следует концентрировать на воспалённой мышце, в том случае, когда больной участок слишком перенапрягается, необходимо прекратить занятия и отдохнуть.
В то время, когда самочувствие сильно нарушено, следует программу занятий несколько упростить.
Лучше, если занятия будут проходить в паре.
Конкретной схемы занятий при миозите не существует, их рекомендуют каждому пациенту в индивидуальном порядке. При этом учитывается тяжесть заболевания, зона поражения, возраст больного.
Особое внимание специалисты уделяют аквааэробике. Регулярные занятия позволяют быстро восстановить активность, повысить мышечный тонус.
Что касается лекарственных препаратов, то в этой сфере постоянно идут исследования и в ближайшем будущем появятся новые лекарственные средства, позволяющие эффективнее избавляться от миозита.
Как правило, люди с различными видами полимиозитов чаще всего либо полностью, либо частично восстанавливают утраченную активность мышц и тонус. Терапия фибромиозита не позволяет полноценно избавиться от болезни, но его прогрессирование существенно замедляется при соблюдении всех рекомендаций доктора. Таким больным долгое время удаётся обходиться без инвалидных колясок и иных приспособлений для передвижения. На фоне сопутствующих болезней, таких как онкология и пневмония, прогноз значительно хуже.
Инфекционный миозит тем успешнее будет излечен, чем быстрее начата терапия. Поэтому при первых симптомах воспаления мышц, следует незамедлительно обращаться к доктору.